Кардиогенный отек легких. Механизмы отека легких при острой сердечной недостаточности
Нормальные легкие имеют ограниченный объем фильтрации жидкости в альвеолярный интерстиций. Эта фильтрация ограничена градиентом осмотического давления в капиллярах, относительно жесткой непроницаемостью капиллярного эндотелия и активным транспортом натрия. Оставшаяся интерстициальная жидкость возвращается в системный кровоток через лимфатическую систему.
Кардиогенный отек легких является результатом дисбаланса фильтрации и накопления жидкости в легочном интерстиций и альвеолярном пространстве, который можно описать последовательностью из трех этапов: венозный застой в легких - интерстициальный отеклегких - альвеолярный отек легких. Отчетливое диспноэ, тахипноэ, тревога и гиперсимпатикотония сопровождают тяжелую гипоксемию из-за выраженного уменьшения газообмена.
Прогрессирующая перегрузка объемом и острая вазоконстрикция — наиболее распространенные причины ОЛ при ОСН. У больных с ОДХСН обычно происходит постепенное увеличение жидкости во всем организме, приводящее к постепенному увеличению ДН ЛЖ и ОЛ с симптомами диспноэ. Клиника часто сопровождается другими признаками и симптомами сосудистого застоя и перегрузки объемом. Острый вазоспазм или АГ могут стать причиной кардиогенного ОЛ.
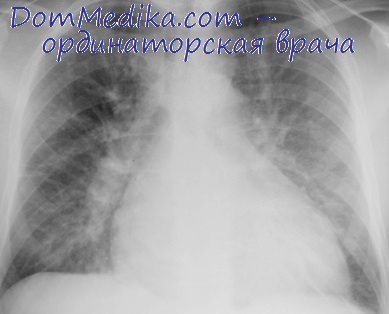
Ряд исследователей убедительно подтвердили гипотезу о том, что диастолическая дисфункция с несоответствием постнагрузки служит ведущим фактором у пациентов с ОДХСН даже в отсутствие ишемии миокарда. Гиперсимпатикотония и другие признаки вазоконстрикции приводят к заметному увеличению постнагрузки, ухудшая несоответствие. Эта вазоконстрикция также приводит к центральному перераспределению объема венозного кровообращения в легких с дополнительным повышением объема ЛЖ, приводящим к стремительному увеличению ДН ЛЖ, выраженной венозной ЛГ и в итоге к быстрому ОЛ.
Ишемия миокарда потенцирует этот процесс путем дальнейшего увеличения диастоли-ческой дисфункции и, возможно, снижением систолической функции, а также путем развития острой ише-мической MP. Гипоальбуминурия, приводящая к низкому осмотическому давлению, также может способствовать развитию ОЛ.
Несмотря на то что кардиогенный ОЛ является преимущественно проявлением дисбаланса сил Starling альвеолярных капилляров, повреждение альвеолярно-капиллярного барьера, вызванное провоспалительными цитокинами, АФК и ЭТ, также играет немаловажную роль. Увеличение концентрации в плазме сурфактанта белка В (SP-B), малого протеина с коротким периодом полувыведения, находящегося, как правило, в альвеолярном пространстве, было продемонстрировано у больных с ОСН и ОЛ; уровень этого белка оставался повышенным в течение минимум 3 сут после нормализации АД и устранения перегрузки объемом, которые приводили к значительным альвеолярно-капиллярным структурным повреждениям. Этот аспект патофизиологии ОЛ при ОСН в будущем может стать целью терапии.
Оглавление темы "Диагностика острой сердечной недостаточности":1. Кардиогенный отек легких. Механизмы отека легких при острой сердечной недостаточности
2. Повреждение миокарда при острой сердечной недостаточности. Нейрогормональные причины острой сердечной недостаточности
3. Факторы острой сердечной недостаточности. Симптомы острой сердечной недостаточности
4. Депрессия при острой сердечной недостаточности. Нарушения сна при острой сердечной недостаточности
5. Артериальное давление при острой сердечной недостаточности. Яремное венозное давление
6. Исследование при острой сердечной недостаточности. Ритм галопа, дыхательные шумы, отеки
7. Анализы при острой сердечной недостаточности. Натрийуретические пептиды
8. Мозговой натрийуретический пептид (МНУП). МНУП при сердечной недостаточности
9. Предсердный натрийуретический пептид. Инструментальные исследования при острой сердечной недостаточности
10. Катетеризация легочной артерии. Фонокардиография при острой сердечной недостаточности
