Рост сосудов в атеросклеротической бляшке - ангиогенез
Гладкомышечные клетки (ГМК) не являются единственными пролиферирующими и мигрирующими клетками, которые встречаются в формирующейся атеросклеротической бляшке (АБ). ЭК также делятся и мигрируют, поскольку в атеросклеротической бляшке (АБ) формируется система капилляров, характеризующаяся сплетением вновь образованных сосудов.
Для визуализации таких сосудов обычно требуется специальное окрашивание. Однако выраженную неоваскуляризацию в развивающихся АБ удается выявить только при гистологических исследованиях с применением соответствующих маркеров ЭК. Капилляры образуются, но-видимому, в ответ на действие ангиогенных пептидов, в избытке экспрессирующихся в атероме.
К таким ангиогенным факторам относятся кислый и основный факторы роста фибробластов, сосудистый эндотелиальный фактор роста, плацентарный фактор роста и онкостатин М.
Похоже, что функциональная значимость капилляров, образующихся внутри атеросклеротической бляшке (АБ), весьма велика. К примеру, широко разветвленная капиллярная сеть представляет собой относительно большую поверхность для движения лейкоцитов, причем как для их проникновения в АБ, так и для выхода из нее. Действительно, в эндотелии капилляров прогрессирующей АБ человека селективные для мононуклеарных лейкоцитов молекулы адгезии, например VCAM-1, видны намного более отчетливо (рельефно, выпукло), чем в эндотелии макрососудов, расположенных снаружи АБ.
За счет образования в атеросклеротической бляшке (АБ) широкой сети капилляров она может разрастись до такой степени, что возникнет недостаточность ее снабжения кислородом и питательными веществами — по аналогии с теорией о роли опухолевых ангиогенных факторов и росте злокачественных новообразований. В пользу этого свидетельствуют данные о применении ингибиторов ангиогенеза у мышей с экспериментальным атеросклерозом, которое сопровождалось ограничением разрастания АБ.
Наконец, капилляры в атеросклеротической бляшке (АБ) бывают ломкими (хрупкими) и подвержены разрывам, подобно вновь образуемым сосудам сетчатки глаза при сахарном диабете (СД). В опытах in situ показано, что кровоизлияние и тромбоз провоцируют локальный цикл пролиферации ГМК и накопление матрикса в области, непосредственно примыкающей к разрыву капилляра. Этот сценарий иллюстрирует особый случай одного из описанных ранее «кризисов» прогрессирования атероматозной бляшки.
Попытки усилить перфузию миокарда путем активации роста новых сосудов за счет введения ангиогенных белков или их генов могут вызвать нежелательный эффект, обусловленный описанными механизмами: разрастанием зоны атеросклеротического поражения или клиническими осложнениями атеромы.
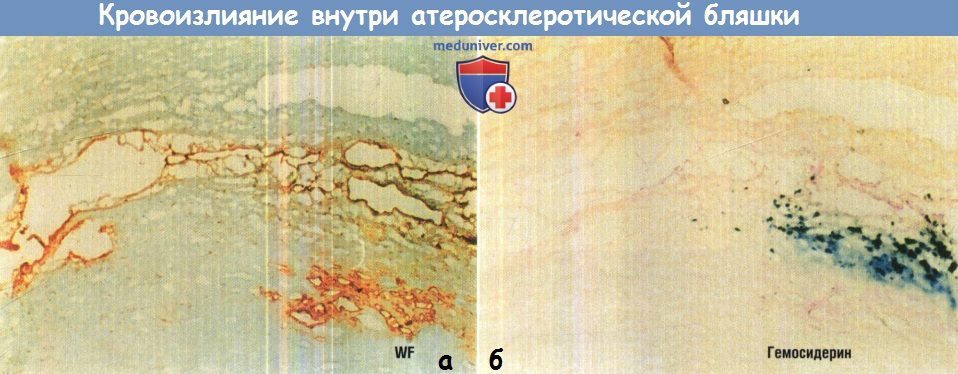
Окрашивание фактора Willebrand позволяет видеть эндотелиальные клетки, выстилающие капиллярные каналы и небольшие скопления жидкости.
Отмечается транссудация фактора Willebrand, которая сгруппирована с отложениями железа, свидетельствуя об отложениях гемосидерина, что согласуется с кровоизлиянием внутри бляшки.
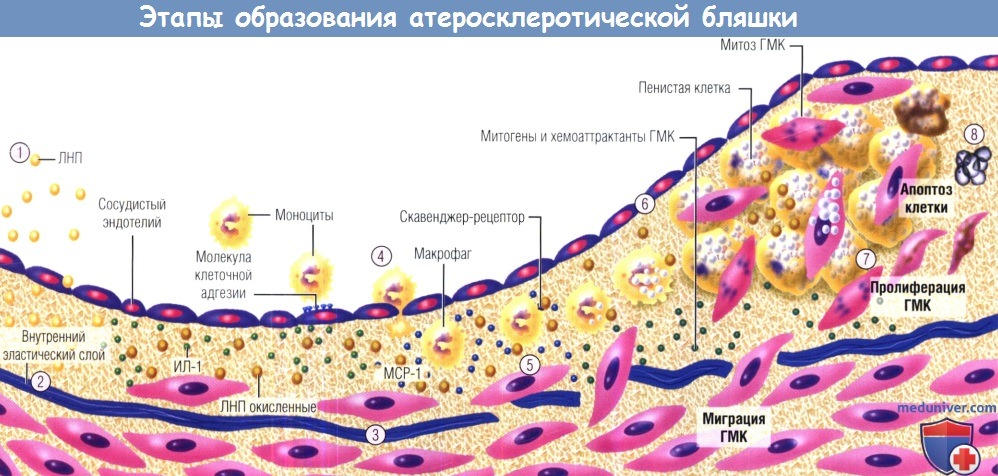
Этап 1: накопление части липопротеинов в интиме; модифицированные липопротеины показаны более темным цветом, модификация — окисление и гликозилирование.
Этап 2: соединения, вызывающие окислительный стресс, включая модифицированные липопротеины, индуцируют локальную продукцию цитокинов.
Этап 3: цитокины, в свою очередь, индуцируют повышенную экспрессию молекул адгезии лейкоцитов, посредством которых последние прикрепляются к эндотелию, и хемоаттрактантов, которые обеспечивают их миграцию в интиму.
Этап 4: моноциты крови, попадающие в артериальную стенку за счет взаимодействия с цитокинами-хемоаттрактантами (например, МСР-1),
получают стимулы (например, от макрофагального колониестимулирующего фактора), усиливающие экспрессию ими скавенджер-рецепторов.
Этап 5: скавенджер-рецепторы опосредуют захват модифицированных липопротеинов и ускоряют образование пенистых клеток.
Образовавшиеся из макрофагов пенистые клетки служат источником медиаторов, включая другие цитокины и эффекторные молекулы, такие как гипохлорная кислота, супероксид (O2-) и матриксные металлопротеиназы.
Этап 6: ГМК интимы делятся, другие ГМК мигрируют из медии в интиму.
Этап 7: ГМК делятся и продуцируют внеклеточный матрикс, способствуя тем самым его накоплению в растущей атеросклеротической бляшке. В такой ситуации липидная полоса превращается в фиброзно-жировое отложение.
Этап 8: на последних этапах происходит кальцификация (не показана) и продолжается фиброз, сопровождаемый иногда гибелью ГМК (в т.ч. путем апоптоза).
В результате формируется почти бесклеточная фиброзная покрышка, окружающая богатое липидами ядро, в котором также могут содержаться гибнущие или мертвые клетки и их детрит (продукт их распада).
МСР-1 — моноритарный хемоаттрактантный белок 1; ГМК — гладкомышечные клетки; ИЛ-1 — интерлейкин 1; ЛНП — липопротеины низкой плотности.
Видео механизм развития атеросклероза (патогенез)
- Читать "Отложение кальция в атеросклеротической бляшке - минерализация, кальцификация"
Оглавление темы "Атеросклероз и его осложнения":- Роль иммунитета в развитии атеросклероза
- Миграция и пролиферация гладкомышечных клеток при атеросклерозе
- Механизм гибели гладкомышечных клеток при атеросклерозе
- Внеклеточный матрикс артерии при атеросклерозе
- Рост сосудов в атеросклеротической бляшке - ангиогенез
- Отложение кальция в атеросклеротической бляшке - минерализация, кальцификация
- Сужение артерии (стеноз) как осложнение атеросклероза
- Тромбоз артерии как осложнение атеросклероза
- Воспаление атеросклеротической бляшки при атеросклерозе как причина осложнений
- Аневризмы артерий как осложнение атеросклероза
