Показания β-адреноблокаторов при аритмии, его противопоказания и побочные эффекты
Несмотря на то что препараты, блокирующие β-АР, разрешены к использованию в США, для лечения НЖА и ЖА чаще используют метопролол, карведилол, атенолол, пропранолол и эсмолол. Реже при лечении аритмий назначают ацебутолол, надолол, тимолол, бегаксолол, пиндолол и бисопролол. Метопролол, атенолол, карведилол, тимолол и пропранолол снижают ОС и ВС после ИМ. Считается, что β-АБ обладают всеми свойствами класса и что при правильном титровании дозы все препараты можно с успехом назначать при лечении сердечных аритмий, АГ и других заболеваний. Однако на его выбор влияют различия в фармакокинетике или фармакодинамике, которые связаны с безопасностью, меньшим количеством ПЭ или эффективными интервалами между титрованием доз и взаимодействиями препаратов. Некоторые β-АБ, такие как соталол, пиндолол и карведилол, обладают уникальными свойствами.
β-АР подразделяют на рецепторы, находящиеся преимущественно в сердце (β1) и рецепторы, которые преимущественно расположены в кровеносных сосудах и бронхах (β2). В низких дозах селективные β-АБ могут блокировать β1-АР в большей степени, чем (β2АР, поэтому более предпочтительны при лечении пациентов с легочными нарушениями или заболеваниями периферических сосудов. В высоких дозах селективные β1-АБ также блокируют и β2-АР. Карведилол, кроме того, оказывает α-блокирующее действие, поэтому его применяют в первую очередь у пациентов с СН.
Некоторые β-адреноблокаторы обладают внутренней симпатомиметической активностью, т.е. они незначительно активируют β-АР. Такие препараты в эффективности не уступают β-АБ без внутренней симпатомиметической активности и могут в меньшей степени снижать ЧСС в покое и меньше увеличивать время АВ-узловой проводимости. Они в меньшей степени угнетают функцию ЛЖ, чем β-АБ без внутренней симпатомиметической активности. Только неселективные β-АБ без внутренней симпатомиметической активности снижают смертность пациентов после ИМ.
Далее свойства β-адреноблокаторов будут описаны на примере пропранолола как типичного β-АБ.
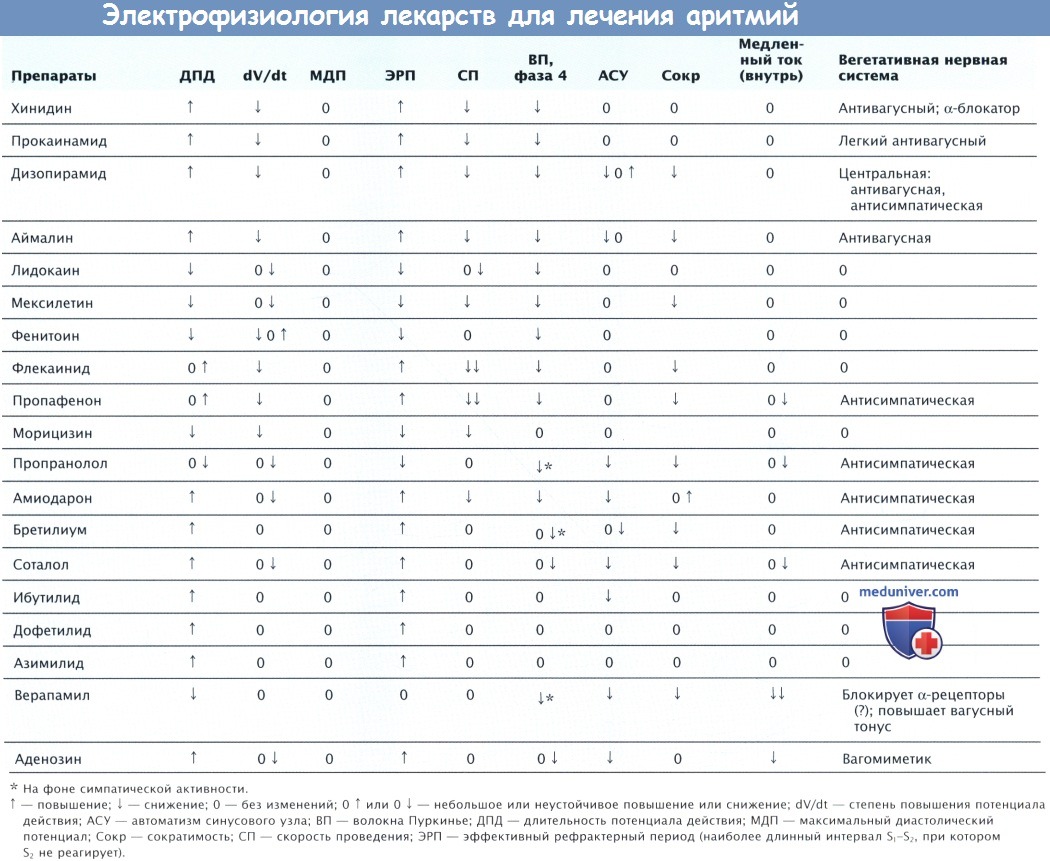
а) Механизм действия бета-адреноблокаторов. β-адреноблокаторы оказывают электрофизиологическое действие благодаря конкурентному ингибированию связывания катехоламина с β-АР. Такой эффект возможен в связи с (-)-левовращающимся стереоизомером или путем хинидиноподобного или прямого мембраностабилизирующего действия. Последнее действие считается местным анестезирующим эффектом, при котором снижаются INa и мембранная чувствительность сердечных волокон Пуркинье.
Этот эффект развивается при концентрации, как правило, в 10 раз выше необходимой для p-адреноблокады и играет, вероятно, незначительную антиаритмическую роль. Таким образом, β-АБ свой основной эффект оказывают в отношении клеток, которые наиболее активно стимулируются адренергически. Пропранолол замедляет спонтанную активность СУ или волокон Пуркинье, которые стимулируются адренергически, приводя к блокаде If. Также β-АБ блокируют ICa.L, которые стимулируются β-агонистами. В отсутствие адренергической стимуляции только высокая концентрация пропранолола, возможно путем прямого воздействия па мембрану, замедляет нормальный автоматизм волокон Пуркинье.
Концентрация препарата, которая вызывает блокаду β-АР, не оказывает местного анестезирующего эффекта, не меняет нормальный мембранный потенциал покоя, амплитуду максимального диастолического потенциала, Vmax, реполяризацию или рефрактерность предсердий, волокон Пуркинье или миокардиальных клеток желудочков в отсутствие стимуляции катехоламинами. Однако в присутствии изопротеренола, относительно чистого стимулятора β-АР, β-АБ ускоряют действие изопротеренола на реполяризацию. Пропранолол снижает амплитуду отсроченной постдеполяризации, вызванной дигиталисом, и подавляет триггерную активность волокон Пуркинье.
Для снижения Vmax амплитуды ПД, чувствительности мембраны и проводимости нормального предсердия, желудочка и волокон Пуркинье, не изменяя мембранный потенциал покоя, необходима концентрация > 3 мг/мл. Подобные эффекты, вероятно, достигаются при снижении активности If. Длительный прием иропранолола может увеличить ДПД. Как иод влиянием лидокаииа, усиление реполяризации волокон Пуркинье наиболее заметно в тех областях системы желудочкового проведения, где наибольшая ДПД. По крайней мере один β-АБ, соталол, значительно увеличивает время реполяризации волокон Пуркинье и миокарда желудочков.
Пропранолол замедляет скорость импульсов СУ у человека на 10-20%, при этом, если мышца сердца особенно зависит от симпатического тонуса или присутствует дисфункция СУ, может развиться тяжелая брадикардия. Удлиняется интервал PR, АВ-узловая проводимость, эффективный и рефрактерный периоды АВ-узла (при постоянной ЧСС). Рефрактерность и проводимость в нормальной системе Гиса-Пуркинье остаются без изменений даже после высокой дозы иропранолола. Таким образом, терапевтическая доза иропранолола у человека не оказывает прямого подавляющего или хинидиноподобного действия, но влияет на электрофизиологию сердца через блокирование β-АР. β-АБ не влияют на проводимость или реполяризацию нормального миокарда желудочков, о чем свидетельствует отсутствие влияния на комплекс QRS и интервал QT соответственно.
Из-за того что назначение β-адреноблокаторов больным, у которых отсутствует прямое действие препарата на мембрану, предотвращает многие аритмии благодаря активации вегетативной нервной системы, считается, что β-блокирующее действие препаратов отвечает за их антиаритмический эффект. Но не стоит сбрасывать со счетов возможность прямого воздействия на мембрану некоторых из этих препаратов, т.к. β-АБ с прямым действием на мембрану могут влиять на трансмембранный потенциал пораженных волокон сердца при значительно меньшей концентрации, чем нужно для прямого действия на нормальные волокна. Однако самое важное — непрямое аритмогенное воздействие при ишемии. β-АБ уменьшают травму миокарда во время сердечно-легочной реанимации в эксперименте.

Кардиоселективные b1-адреноблокаторы в 50 раз эффективнее блокируют b1-адренорецепторы, чем b2-адренорецепторы.
Фактически избирательность (селективность) означает, что требуется в 50 раз больше блокатора, чтобы достичь той же блокады b2-рецептора, что и b1-рецептора.
Однако по мере увеличения концентрации препарата в области рецептора избирательность действия постепенно теряется
б) Гемодинамические эффекты. β-адреноблокаторы оказывают отрицательный инотрогшый эффект и могут ускорять или усугублять развитие СН. Однако β-АБ однозначно улучшают показатель выживаемости у пациентов с СН. Блокируя β-АР, эти препараты могут вызвать α-адренергический эффект, который приведет к периферической вазоконстрикции и у некоторых пациентов усилит спазм коронарной артерии (КА) или болевой синдром из-за поражения периферических сосудов.
в) Фармакокинетика. Разные типы β-адреноблокаторов оказывают идентичное фармакологическое действие, но их фармакокинетика значительно отличается. Пропранолол абсорбируется на 100%, но под влиянием первоначального метаболизма в печени его биовалентность снижается на 30%, а концентрация в плазме варьирует у пациентов при одинаковой начальной дозе. Снижение печеночного кровотока у пациентов при СН замедляет разрушение пропранолола в печени; у таких пациентов пропранолол может долго элиминировать из организма, уменьшая СВ и печеночный кровоток. У β-АБ, которые выводятся почками, период полувыведения больше, а концентрация препарата в плазме у разных пациентов имеет меньший диапазон колебаний по сравнению с β-АБ, которые метаболизируются в печени.
г) Дозы и применение бета-адреноблокаторов. Наиболее подходящую дозу пропранолола из-за большого различия во взаимосвязи наблюдаемой физиологической реакции и концентрации в плазме лучше определять, опираясь на физиологические реакции пациента: изменение ЧСС в покое или предотвращение тахикардии, вызванной ФН. Например, в/в дозу лучше всего определять с помощью ее титрования до достижения клинического эффекта, начиная с дозы 0,25-0,50 мг, повышая при необходимости до 1,0 мг и вводя дозу каждые 5 мин до тех пор, пока не будет достигнут желаемый эффект или не появятся ПЭ либо общая доза препарата не достигнет 0,15-0,20 мг/кг. Во многих случаях предпочтение отдается эсмололу с краткосрочном действием. Пропранолол per os назначают в дозе от 40-160 мг/сут до > 1 г/сут 4 раза в день.
Некоторые β-адреноблокаторы, такие как карведилол и пиндолол, нужно принимать 2 раза в день; есть препараты длительного действия с однократным приемом. Как правило, если один препарат при оптимальной дозе неэффективен, другие β-АБ также будут неэффективны. И наоборот, если с помощью одного препарата удалось добиться желаемого эффекта, но появились ПЭ, часто другой β-АБ может успешно его заменить.
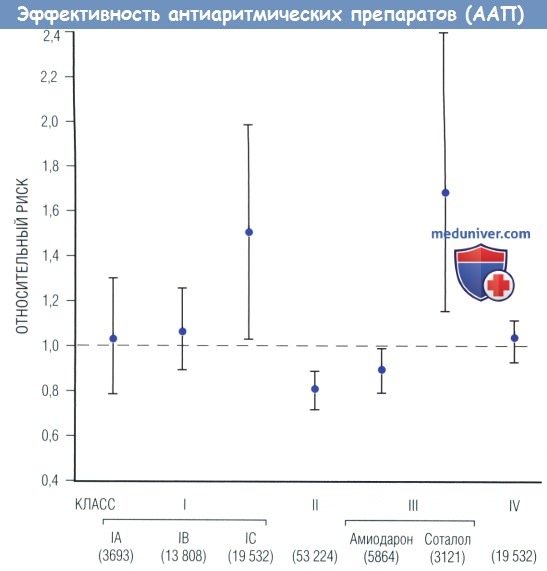
Относительный риск сравнивается с терапией плацебо (средний и 95% ДИ) в отношении смертности во время лечения препаратами различных электрофизиологических классов.
Препараты класса I, в частности IC, и соталол повышают показатели смертности, в то время как β-адреноблокаторы и амиодарон снижают.
Числа под каждым классом препаратов соответствуют количеству пациентов, вовлеченных в исследования.
д) Показания для бета-адреноблокаторов. β-адреноблокаторы часто эффективны при лечении аритмий, связанных с тиреотоксикозом, феохромоци-томой или анестезией циклопропаном либо галотаном, а также аритмий, вызванных избыточной адренергической стимуляцией сердца, как при ФН, стрессе или при использовании кокаина. Обычно β-АБ не переводят хроническое ТП или ФП в нормальный синусовый ритм, но могут это сделать, если аритмия началась сравнительно недавно либо пациент недавно перенес операцию на сердце. Частота сокращений предсердий во время ТП или ФП не меняется, но снижается реакция желудочков, т.к. β-АБ удлиняют АВ-узловое проведение и его рефрактерность. Для быстрого установления контроля над сердечным ритмом можно использовать эсмолол в/в.
При НЖТ в связи с участием АВ-узла в качестве одного из путей re-entry, например при АВУРТ и ортодромной реципрокной тахикардии при синдроме WPW, либо при неадекватной синусовой тахикардии или при ПТ β-АБ могут замедлять или купировать тахикардию, поэтому их можно использовать в профилактических целях для предотвращения рецидивов. Если β-АБ в качестве монотерапии не дали эффекта, то, комбинируя β-АБ с дигиталисом, хинидином или другими препаратами, можно добиться успеха. Метопролол и эсмолол могут помочь пациентам с мультифокальной ПТ. Однако при такой аритмии эти препараты следует принимать с осторожностью, т.к. ПТ чаще всего развиваются на фоне прогрессирующих заболеваний легких, обычно с бронхоспастическим компонентом.
β-адреноблокаторы могут помочь при аритмиях, вызванных дигиталисом: ПТ, непароксизмальные АВ-узловые тахикардии, ПЖК или ЖТ. Если на фоне аритмии, вызванной дигиталисом, присутствует АВ-блокада выраженной степени, то предпочтение следует отдать лидокаину или фенитоину, а не пропранололу. β-АБ также можно применять при лечении ЖА, связанных с СУ QT и с пролапсом митрального клапана. У пациентов с ИБС β-АБ, как правило, не предупреждают приступы рецидивирующей мономорфной ЖТ, которые развиваются при отсутствии острой ишемии. Широко известно, что некоторые β-АБ снижают ОС и частоту ВСС после ИМ. Механизм этого недостаточно ясен и может быть связан с уменьшением размера ишемического повреждения, автономными эффектами, прямым антиаритмическим действием или сочетанием этих факторов. Согласно результатам исследования CAST, β-АБ могут защитить от проаритмических влияний.
е) Побочные эффекты бета-адреноблокаторов. К сердечно-сосудистым ПЭ при назначении β-АБ относятся выраженная гипотензия, брадикардия и ХСН. Брадикардия развивается в результате торможения функции СУ или АВ-блокады. Резкое прекращение приема пропранолола пациентами со стенокардией может усилить или усугубить ее и аритмии и привести к развитию ОИМ, возможно, из-за повышенной чувствительности β-агонистов, вызванной предыдущей блокадой β-АР (рецепторная регуляция). Повышенная чувствительность может появиться через несколько дней после прекращения приема β-АБ и длиться 5-6 сут.
К другим побочным эффектам (ПЭ) β-адреноблокаторов относятся утяжеление бронхиальной астмы или хронической обструктивной болезни легких, перемежающаяся хромота, феномен Raynaud, ментальная депрессия, повышенный риск гипогликемии у инсулинозависимых пациентов с сахарным диабетом, утомляемость, беспокоящие яркие сновидения, нарушения сна и половой функции. Многие из этих ПЭ возникают значительно реже при приеме β1-селективных препаратов, но даже так называемые кардиоселективные β-АБ у некоторых пациентов могут усиливать бронхиальную астму и утяжелять течение СД.
Видео фармакологические, побочные эффекты бета-адреноблокаторов
- Читать "Показания амиодарона, его противопоказания и побочные эффекты"
Оглавление темы "Лекарства для лечения аритмии":- Показания β-адреноблокаторов при аритмии, его противопоказания и побочные эффекты
- Показания амиодарона, его противопоказания и побочные эффекты
- Показания бретилиума, его противопоказания и побочные эффекты
- Показания соталола, его противопоказания и побочные эффекты
- Показания ибутилида, его противопоказания и побочные эффекты
- Показания дофетилида, его противопоказания и побочные эффекты
- Показания азимилида, его противопоказания и побочные эффекты
- Показания верапамила, его противопоказания и побочные эффекты
- Показания аденозина, его противопоказания и побочные эффекты
- Показания дигоксина, его противопоказания и побочные эффекты
