Врожденная гиперплазия коры надпочечников: этиология, клиника и лечение
Под этим названием понимают врожденное заболевание, клиническая картина которого характеризуется аномалией развития наружных половых органов и атрофией половых желез.
В 1865 г. Крекчио описал мужчину, активного в половом отношении, у которого на секции были обнаружены матка, яичники (без желтых тел), увеличенный до 6 см клитор и выраженная гиперплазия коры надпочечников.
Подобное заболевание встречается не так уж редко. Так, в США с 1936 по 1949 г. из 73 тыс. госпитализированных детей выявлено 18 таких больных (Уилкинс), в Швейцарии с 1940 по 1945 г. из 70 тыс.— 25. В Цюрихе из 5041 новорожденного был выявлен один ребенок с врожденной гиперплазией коры надпочечников (Прадер).
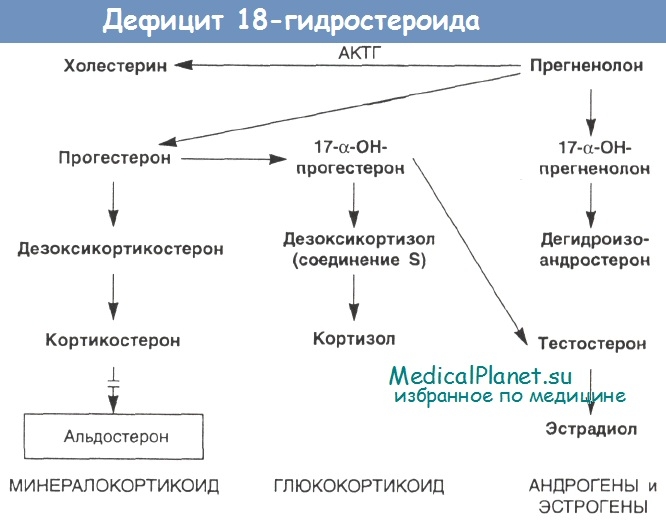
Большую роль в этиологии врожденной гиперплазии коры надпочечников играет наследственность. У родителей таких больных почти всегда отмечается нарушение стероидогенеза. Патогенез этого заболевания, по мнению Барттера и Олбрайта, можно представить следующим образом: при продукции в коре надпочечников недостаточного количества кортизола увеличивается образование АКТГ в передней доле гипофиза. Избыток АКТГ приводит В свою очередь к гиперплазии коры надпочечников и повышенной продукции андрогенов, обусловливающих ненормальное развитие половых органов. Большое количество андрогенов подавляет выработку гонадотропинов, в результате чего наступает атрофия половых желез. Приведенная теория не объясняет всех особенностей болезни.
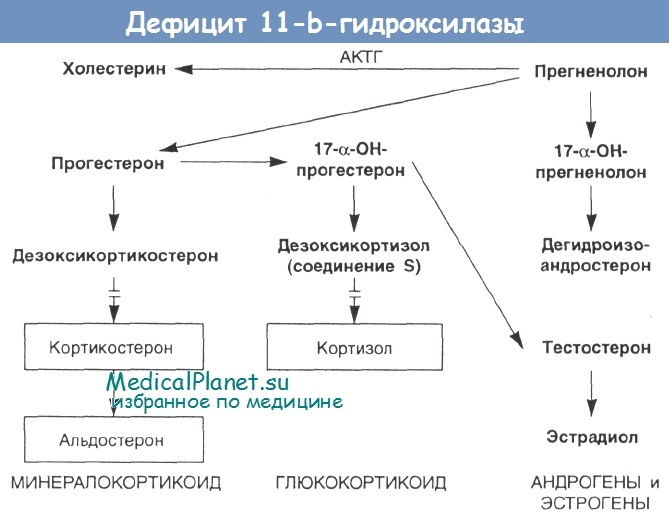
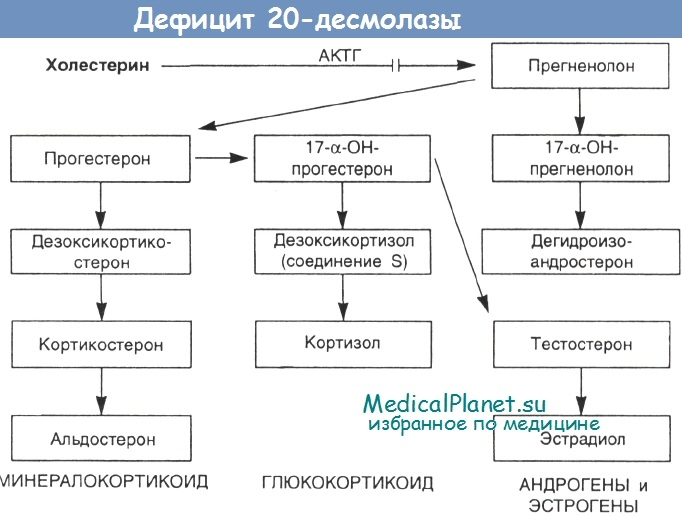
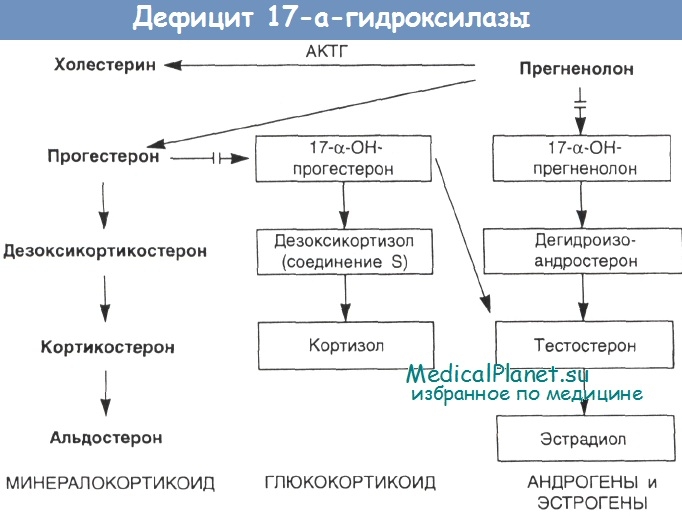
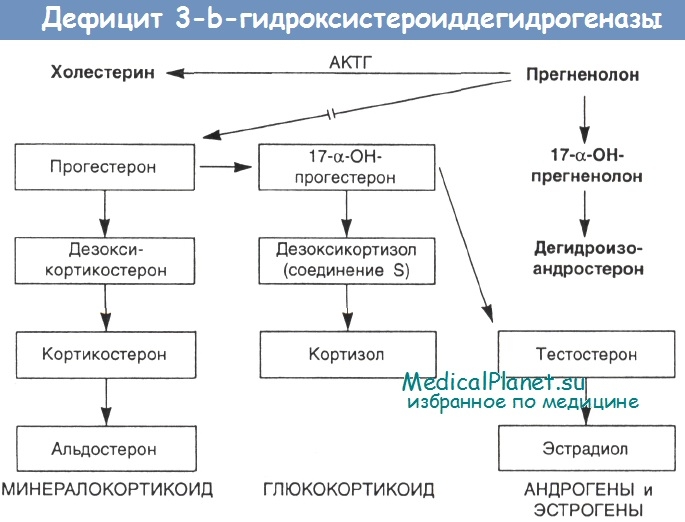
Клиническая картина врожденной гиперплазии коры надпочечников. Основные симптомы врожденной гиперплазии коры надпочечников — увеличение клитора и недоразвитие влагалища у девочек, увеличение полового члена, оволосение и атрофия яичек у мальчиков. У девочек в первые 2—3 года жизни появляется растительность на лобке и в подмышечных областях; яичники, матка и молочные железы у них не развиваются, менструации не наступают. Дети обоего пола физически сильны, мышечный слой у них хорошо развит. В психическом развитии они не отстают от своих сверстников, а нередко интеллект у них даже повышен.
Клиническая симптоматология обусловлена повышенным образованием гиперплазированной корой надпочечников андрогенов (вирильная форма). Наряду с этим иногда повышается и продукция минералокортикоидов, что приводит к гипертонии (гипертензивная форма). Гипертония впоследствии осложняется изменениями в сердечно-сосудистой системе, почках и других органах. Несколько чаще, чем гипертензивная форма, обычно у детей до года, встречается синдром потери соли. При этой форме образование минералокортикоидов понижено, вследствие чего наступает гипонатриемия, гипохлоремия и гиперкалиемия, которые приводят к обезвоживанию организма, похуданию и гипотонии.
Диагностика врожденной гиперплазии коры надпочечников основывается на неправильном развитии наружных половых органов и повышенном выделении мочой 17-кетостероидов.
В норме суточное выделение 17-кетостероидов мочой у детей в возрасте до 3 лет — 0,5 мг, 3—8 лет — до 2,5 мг, 8—12 лет — до 5—6 мг; у мальчиков к 14 годам— 10 мг; в 16—18 лет — 18 мг; у девочек к 14 годам — 8,5 мг, а в 16—18 лет — 14 мг (Клевит).
Дифференцировать заболевание нужно с арренобластомой, болезнью Штейн-Левенталя и опухолью надпочечников.
Лечение. Лучшим средством для лечения врожденной гиперплазии коры надпочечников является кортизон. Другие методы лечения (операция на надпочечниках, применение половых гормонов) менее эффективны. Кортизон тормозит выработку АКТГ в передней доле гипофиза, в результате чего образование андрогенов корой надпочечников снижается. Наилучшие результаты отмечают, если терапия начата в возрасте до двух лет. Кортизон назначается детям до двух лет по 25 мг, от 2 до 6 лет — по 50 мг, старше 6 лет — 100 мг в сутки внутримышечно. Лечение продолжается до тех пор, пока суточное количество 17-кетостероидов, выделяемое мочой, не снижается до нормы. Затем дозу кортизона постепенно уменьшают и доводят до 1/3-1/4 первоначальной дозы. В последующем больные нуждаются в постоянном введении поддерживающей дозы. Кортизон в таблетках применяется в тех же дозах 3—4 раза в день.
Применение преднизона, преднизолона, а также дексаметазона не рекомендуется. Лечение кортизоном должно проводиться обязательно под контролем выделения 17-кетостероидов с мочой.
- Врожденная гиперплазия коры надпочечников: этиология, клиника и лечение
- Первичный альдостеронизм (синдром Конна): этиология, клиника и лечение
- Опухоли мозгового слоя надпочечников. Симпатикобластома и феохромоцитома
- Женский гипогенитализм: этиология, патогенез и клиника
- Лечение женского инфантилизма. Терапия гипогенитализма
- Преждевременное половое созревание: причины, признаки и лечение
- Климакс: причины и механизмы развития
- Проявления и признаки климакса
- Лечение климакса. Купирование климактерического приступа
- Гранулезоклеточная опухоль яичников. Фолликулома
