Болезнь Кушинга - клиника, диагностика
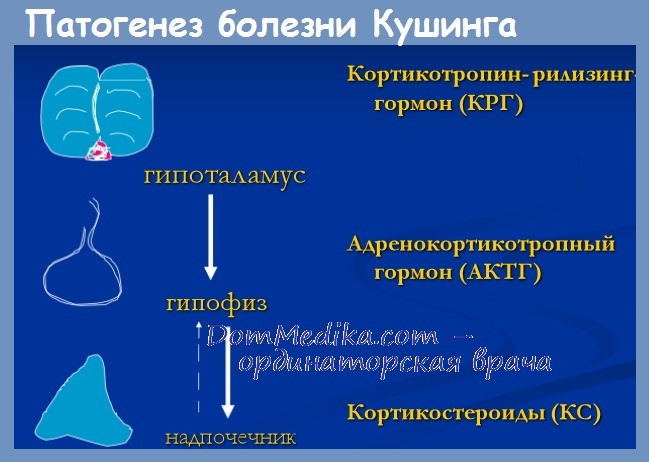
Синдром Кушинга, развивающийся при повышении выработки АКТГ опухолью гипофиза, называется болезнью Кушинга. Эта патология встречается редко, но является самой частой причиной синдрома Кушинга и обычно развивается при доброкачественных микроаденомах гипофиза. Избыток АКТГ может наблюдаться и при эктопической секреции этого гормона. Все остальные причины, приводящие к синдрому Кушинга, рассмотрены в нашей статье на сайте.
Клиника болезни Кушинга
В целом, заболевание начинается исподволь и развивается постепенно в течение от 2 до 10 лет перед постановкой диагноза. Важное различие между болезнью Кушинга и синдромом Кушинга, развивающимся при поражении надпочечников, — наличие гиперпигментации у пациентов с болезнью Кушинга, при которой повышается уровень АКТГ.
Лабораторная диагностика болезни Кушинга - анализы
После выявления синдрома Кушинга необходимо определить, является ли он АКТГ-зависимым или нет. Концентрация АКТГ в плазме крови, взятой в 9 ч утра, менее 5—10 пг/мл (в зависимости от исследования) свидетельствует об АКТГ-независимой природе заболевания, в то время как концентрация выше 29 пг/мл подтверждает АКТГ-зависимый характер синдрома. Концентрация АКТГ между 10 и 20 пг/мл является неопределённой, но чаще также свидетельствует об АКТГ-зависимом характере синдрома.
При неопределённых показателях может быть полезна стимуляционная проба с кортиколиберином. При её проведении уровень АКТГ при АКТГ-независимом синдроме не меняется. Однако чёткие критерии для этой пробы пока не разработаны. После подтверждения АКТГ-зависимого характера синдрома, следует выявить источник выработки АКТГ. Чаще всего для этого используют супрессивную пробу с высокими дозами дексаметазона. Высокие дозы дексаметазона подавляют секрецию АКТГ при болезни Кушинга и не вызывают ответа при эктопической продукции АКТГ.
Существует 2 способа проведения пробы. В первом случае пациент принимает дексаметазон в дозе 2 мг каждые 6 ч в течение 2 сут (8 приёмов), а затем измеряют концентрацию свободного кортизола в суточной моче, также в суточной моче определяют уровень 17-гидроксикортикостероидов до начала исследования и на 2-е сутки. При втором способе пациент принимает 8 мг дексаметазона в 11 ч вечера, уровень кортизола в крови измеряют в 8 ч 30 мин утра до начала исследования и в 9 ч утра на следующий день после приёма дексаметазона.
Снижение в суточной моче концентрации свободного кортизола более чем на 90%, а 17-гидроксикортикостероидов более чем на 69% подтверждает болезнь Кушинга, при этом чувствительность и специфичность составляют соответственно 71 и почти 100%. В случае использования ночного теста снижение уровня кортизона в крови более чем на 60% свидетельствует в пользу болезни Кушинга. Ограничением этого метода служит то, что эктопическая продукция АКТГ некоторыми опухолями также может подавляться высокими дозами дексаметазона, и, наоборот, выработка АКТГ некоторыми макроаденомами гипофиза при проведении этой пробы может и не подавляться.
Другой тест для дифференциальной диагностики — стимуляционная проба с кортиколиберином. Считается, что аденомы гипофиза при болезни Кушинга экспрессируют больше рецепторов к кортиколиберину, чем опухоли при эктопической секреции АКТГ. Больному в/в вводят кортикорелина трифлутат (аналог кортиколиберина) в дозе 1 мкг/кг или в общей дозе 100 мкг, при этом концентрации АКТГ и кортизола измеряют до начала исследования (базальные концентрации) и каждые 15 мин в течение 2 ч после введения препарата.
Критерии подтверждения болезни Кушинга значительно отличаются в различных исследованиях. В одном исследовании указывается на значимость повышения концентрации кортизола выше базального уровня на 14% и более, а АКТГ — на 105% и более (при этом для повышения АКТГ чувствительность и специфичность составили соответственно 70 и 100%, а для кортизола — 85 и 100%). Метод пока плохо стандартизован, прежде всего в отношении пограничных значений АКТГ и кортизола, поэтому его применение ограничено.
При подозрении на болезнь Кушинга следует провести МРТ головного мозга. Она даёт положительные результаты от 50 до 70% случаев. Наличие опухоли гипофиза более 6 мм с характерными биохимическими показателями достаточно для подтверждения диагноза болезни Кушинга. Однако положительные результаты МРТ наблюдают и у 10% здоровых людей. Поэтому при получении сомнительных результатов следует определить уровень АКТГ в крови, взятой из нижних каменистых синусов с двух сторон.
При этом методе катетеры вводят сразу в правый и левый нижние каменистые синусы и уровень АКТГ определяют в крови, взятой из обоих синусов, и плазме периферической крови до и после стимуляции кортиколиберином. Базовое (до введения кортиколиберина) отношение уровней АКТГ в плазме крови из пещеристых синусов и плазме периферической крови 2:1 и более и повышение отношения выше 3:1 после стимуляции кортиколиберином подтверждают болезнь Кушинга, при этом чувствительность составляет соответственно 95 и 100%, а специфичность равна 100% в обоих случаях. Определение градиента между правым и левым пещеристыми синусами (более 1,4) помогает в определении стороны локализации опухоли. Необходимость обязательного определения уровня АКТГ в крови, взятой из нижних кавернозных синусов с двух сторон, спорна, так как высока частота случайно выявляемых бессимптомных аденом гипофиза.
Альтернативой этому исследованию служит взятие крови из яремной вены — менее инвазивный и многообещающий метод.
Наиболее часто эктопическую выработку АКТГ вызывают нейроэндокринные опухоли и опухоли органов грудной клетки. Выявить локализацию опухолей с эктопической выработкой АКТГ часто не удаётся. Для определения локализации опухолей применяют КТ и/или МРТ шеи, грудной и брюшной полости, а также аналоги сома-тостатина. Часто для обнаружения опухоли используют комбинацию этих методов.
- Читать "Современное лечение болезни Кушинга - рекомендации"
Оглавление темы "Болезни при патологии гипофиза":- Гиперпролактинемия - причины, диагностика
- Лечение гиперпролактинемии - лекарства
- Гиперпролактинемия при беременности - лечение пролактиномы
- Акромегалия - причины, признаки, диагностика
- Современные методы лечения акромегалии
- Болезнь Кушинга - клиника, диагностика
- Современное лечение болезни Кушинга - рекомендации
- Несахарный диабет - причины, диагностика
- Современное лечение несахарного диабета - лекарства
- Синдром гиперсекреции АДГ - причины, клиника, диагностика
