Исследование холестерина липопротеидов низкой плотности - анализы на ЛПНП
Большая часть исследований показала улучшение результатов лечения при снижении концентрации холестерина ЛПНП, поэтому именно этот показатель остаётся ключевой терапевтической мишенью. Крупные эпидемиологические исследования (например, Исследование в семи странах (Seven Countries Study), подтвердили связь между уровнем общего холестерина сыворотки и развитием ИБС.
Испытание по устранению факторов риска ИБС (Multiple Risk Factor Intervention Trial) показало, что эта связь имеет постоянный дифференцированный характер без порогового значения. По результатам крупных плацебо-контролируемых рандомизированных испытаний, отдалённый риск сердечно-сосудистых осложнений значительно снижается при применении гиполипидемических средств, приводящих к снижению ЛПНП.
Исследование ЛПНП для первичной профилактики
Ключевой принцип ведения больных с атеросклеротическим поражением сосудов заключается в том, что интенсивность мер по снижению риска должна определяться степенью индивидуального абсолютного риска. Основными факторами риска (влияющими на уровень холестерина ЛПНП) считают возраст старше 45 лет для мужчин и 55 для женщин, курение, артериальную гипертензию (АД более 140/90 мм.рт.ст. или необходимость в приёме гипотензивных препаратов), низкий уровень холестерина ЛПВП (менее 40 мг/дл) и семейный анамнез раннего развития ИБС у близких родственников (раньше 55 лет у мужчин и 65 лет у женщин).
Уровень холестерина ЛПНП не включён в факторы риска, так как оценка риска проводится именно для выбора тактики снижения его концентрации. Высокий уровень холестерина ЛПВП (более 60 мг/дл) считают «отрицательным фактором риска», позволяющим исключить один любой фактор риска из общего списка.
Степень риска первоначально определяется по количеству факторов риска. В первую группу входят больные без факторов риска или с 1 фактором риска. Традиционно эту группу называют группой низкого риска (10-летний риск ИБС менее 10%), а рекомендованный целевой показатель ЛПНП должен быть менее 160 мг/дл. В то время как увеличение концентрации холестерина ЛПНП свыше 190 мг/дл требует назначения лекарственной терапии для уменьшения отдалённого риска.
Помимо этого гиполипидемическая терапия, направленная на снижение ЛПНП, показана при наличии хотя бы одного серьёзного фактора риска (отягощенный семейный анамнез раннего развития ИБС, заядлое курение, очень низкий уровень ЛПВП, плохо контролируемая АГ).
Во вторую группу входят больные с 2 и более факторами риска. 10-летний риск сердечно-сосудистых осложнений оценивали по шкале Фреминхейма, включающей возраст больного, пол, уровень холестерина ЛПВП, АД, курение, а также семейный анамнез раннего атеросклеротического поражения сердечно-сосудистой системы. Риск также можно рассчитать с помощью специальных таблиц и карманных руководств.
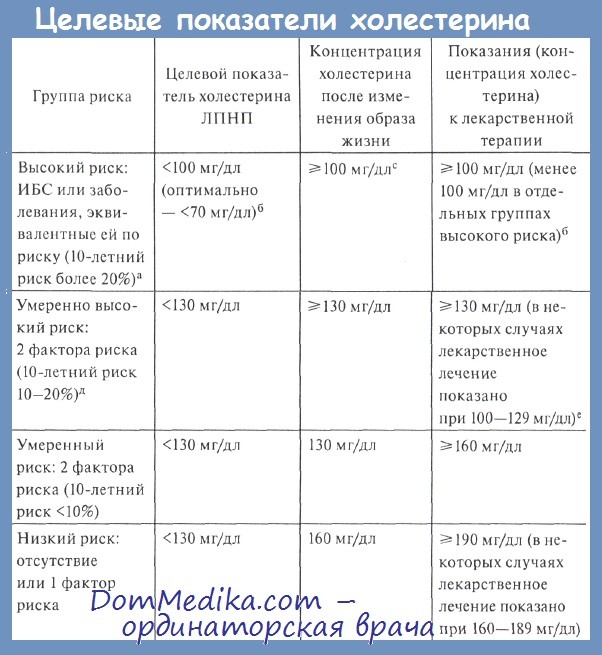
Во фреминхеймском исследовании людей разделили на группы в зависимости от числа факторов риска, при этом риск составлял соответственно более 20%, от 10 до 20% и менее 10%. Целевой показатель холестерина ЛПНП у больных с 2 и более факторами риска при 10-летнем риске от 10 до 20% должен быть менее 130 мг/дл . Однако, по данным последних клинических рекомендаций, оптимальный уровень холестерина должен быть менее 100 мг/дл, для достижения этой концентрации помимо изменений образа жизни следует назначить гиполипидемический препарат.
Пациенты с множественными факторами риска на фоне 10-летнего риска сердечно-сосудистых осложнений более 20% входят в группу крайне высокого риска и должны получать лечение, как при уже имеющемся заболевании сердечно-сосудистой системы.
Важно помнить, что на степень риска могут влиять и другие факторы, не включенные в список ранее перечисленных. К ним прежде всего следует отнести ожирение, малоподвижный образ жизни, атерогенное питание, при этом все эти факторы можно эффективно контролировать. В последнее время при выборе стратегий снижения риска также ориентируются на уровни липопротеида(а), гомоцистеина, провоспалительного маркёра высокочувствительного С-реактивного белка и пограничной гипергликемии (нарушение концентрации глюкозы натощак).
К тому же с помощью магнитно-резонансной спектроскопии можно измерять уровень различных подтипов ЛПНП, а определение уровня различных подтипов с наименьшей плотностью позволяет с большей точностью оценить риск сердечно-сосудистых осложнений. Помимо этого, с крайне высоким риском атеросклеротического поражения сердечно-сосудистой системы и сахарного диабета связан метаболический синдром, представляющий сочетание взаимообусловленных обменных факторов риска на фоне инсулинорезистентности.
В Западно-Шотландское испытание правастатина (WOSCOPS) вошли мужчины среднего возраста с гиперхолестеринемией (средняя концентрация холестерина — 272 мг/дл) без инфаркта миокарда в анамнезе. В группе правастатина по сравнению с плацебо отмечали достоверное снижение уровня летального и нелетального инфаркта миокарда на 31%, при этом средняя продолжительность наблюдения составила 4,9 лет.
В исследовании ASCOT-LLA оценивали эффективность аторвастатина по сравнению с плацебо у больных с АГ и умеренной гиперхолестеринемией (уровень общего холестерина не более 240 мг/дл). В среднем после 3,3 лет наблюдения исследование прервали досрочно, так как уже после первого года отмечалось выраженное достоверное снижение риска (на 36%) нелетального инфаркта миокарда и смертности от ИБС. В крупном исследовании ALLHAT также оценивали эффективность правастатина по сравнению с плацебо у пожилых больных с АГ и умеренной гиперхолестеринемией (средний уровень общего холестерина — 244 мг/дл, а холестерина ЛПНП — 148 мг/дл), но ещё и при наличии 1 дополнительного фактора риска, при этом средняя продолжительность наблюдения составила 4,8 лет.
Результаты не показали достоверной разницы между группами в показателях смертности и ИБС, хотя это могло быть связано с высокой частотой применения неизученных статинов в группе больных, получавших традиционное лечение, или умеренной разницей между уровнем общего холестерина и холестерина ЛПНП между группами правастатина и традиционной терапии по сравнению с ранее проводимыми испытаниями статинов.
Изучение ловастатина в исследовании AFCAPS/TeXCAPS, в которое вошли больные без ИБС со среднестатистическим уровнем холестерина (средний показатель общего холестерина — 221 мг/дл, а холестерина ЛПНП — 150 мг/дл) и сниженной концентрацией холестерина ЛПВП (средний показатель — 36 мг/дл), показало снижение вероятности первого приступа острого коронарного синдрома (инфаркт миокарда, нестабильная стенокардия или внезапная смерть) на 37%. Суммируя результаты этих эпидемиологических исследований, можно говорить об эффективности гиполипидемической терапии со снижением риска отдалённых сердечно-сосудистых осложнений в группе больных среднего и высокого риска без подтверждённого атеросклеротическо-го поражения сердечно-сосудистой системы на фоне умеренной гиперхолестеринемии.
Исследования ЛПНП для вторичной профилактики
К группе самого высокого риска относят больных с подтверждённым поражением ССС или заболеванием, сходным по риску с ИБС. Так, в эту группу входят больные с ИБС или другими формами атеро-склеротического поражения сосудов, включая периферические артерии, сонные артерии и аневризму брюшной аорты, а также больные с сахарным диабетом и множественными факторами риска, в совокупности приводящими к 10-летнему риску сердечно-сосудистых осложнений выше 20%.
Выявление доклинических форм атеросклероза (выраженная кальцификация и значительное утолщение интимы и медии коронарных сосудов или выявление атеросклеротических очагов при КТ-ангиографии) также требует интенсивной гиполипидемической терапии.
Исследование 4S впервые показало, что симвастатин по сравнению с плацебо приводит к снижению общей смертности (снижение относительного риска на 30%) в группе больных среднего возраста с высоким уровнем холестерина (средний уровень общего холестерина— 272 мг/дл, а холестерина ЛПНП — 190 мг/дл) и подтверждённой ИБС. Также отмечали снижение риска основных сердечно-сосудистых осложнений и необходимости в коронарном шунтировании (средняя продолжительность наблюдения составила 5,4 года). Исследование CARE перенесло эти результаты на больных с ИБС и среднестатистическим уровнем холестерина (средний уровень общего холестерина — 209 мг/дл, а холестерина ЛПНП — 139 мг/дл), показав снижение относительного риска основных исходов (смертности, сердечно-сосудистых осложнений и инсульта) на 24%.
В самом крупном исследовании по вторичной профилактике LIPID снижение риска смертности от ИБС, а также общей смертности и частоты летального и нелетального инфаркта миокарда, также составило 24%. Исследование по профилактике заболеваний ССС (Heart Protection Study) показало, что применение симвастатина в группах больных различного риска (ИБС, облитерирующие заболевания артерий и сахарный диабет) приводит к снижению смертности от всех причин вне зависимости от исходного уровня холестерина ЛПНП.
Особого внимания заслуживает достоверное снижение риска нелетального инфаркта миокарда, инсульта и оперативных вмешательств на коронарных и других артериях, при этом снижение риска было таким же и в группах с исходно низким уровнем холестерина ЛПНП (менее 116мг/дл), что может свидетельствовать о том, что чем ниже уровень холестерина ЛПНП, тем лучше. В заключение следует отметить, что результаты всех этих крупных рандомизированных клинических испытаний позволяют говорить о том, что применение статинов при доказанном атеросклеротическом поражении сердечно-сосудистой системы приводит к значительному снижению риска смертности и сердечно-сосудистых осложнений при различных показателях холестерина ЛПНП.
- Читать "До какого уровня необходимо снижать холестерин?"
Оглавление темы "Эндокринология":- Лечение диабетической нефропатии - принципы
- Амбулаторное лечение сахарного диабета - принципы
- Стационарное лечение сахарного диабета - принципы
- Обмен липопротеидов в организме и их значение
- Наследственные нарушения липидного обмена
- Исследование холестерина липопротеидов низкой плотности - анализы на ЛПНП
- До какого уровня необходимо снижать холестерин?
- Лечение гиперхолестеринемии - высокого уровня холестерина
- Значения ЛПВП и триглицеридов в норме
- Как повысить ЛПВП и снизить триглицериды крови?
