Эффекты инсулина и механизмы его действия
Стимуляция рецепторов инсулина приводит к активации глюкокиназы и глюкозофосфатазы. Инсулин также усиливает транспорт глюкозы и ее утилизацию, особенно мышечными и жировыми клетками. Его эффекты включают:
• Снижение уровня сахара в крови вследствие усиления утилизации глюкозы в периферических тканях (в которых она превращается в гликоген или жир) и уменьшение высвобождения глюкозы из печени (распад гликогена, и замедляется глюконеогенез). При уровне глюкозы в крови ниже почечного порогового (10 ммоль/л или 180 мг/100 мл) прекращаются гликозурия и осмотический диурез с экскрецией воды и электролитов.
Таким образом, устраняются нолиурия и дегидратация с чрезмерной жаждой. При уровне глюкозы в крови намного ниже нормы стимулируется аппетит.
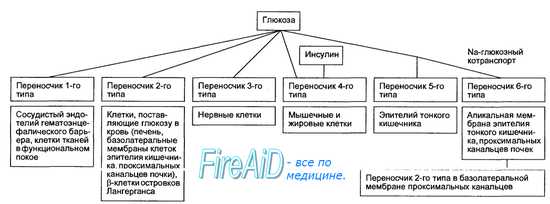
• Другие метаболические эффекты. Помимо того что инсулин способствует прохождению глюкозы через клеточные мембраны, он усиливает транспорт аминокислот и калия в клетку. Инсулин регулирует утилизацию углеводов и продукцию энергии, а также повышает синтез белка и ин-гибирует расщепление жиров (липолиз).
У больного инсулинзависимым диабетом (I тип) наблюдается дегидратация, обусловленная осмотическим диурезом, и повышается уровень кетоновых тел, так как жиры расщепляются быстрее, чем утилизируются метаболиты кетоновых кислот.
Применение. Основным показанием к применению инсулина служит сахарный диабет. Инсулин способствует переходу калия одновременно с глюкозой внутрь клеток, и поэтому его применяют при гиперкалиемии.
Гипогликемия, вызванная инсулином, может быть использована в качестве теста для оценки функции передней доли гипофиза (высвобождение гормона роста и кортикотропина).
Фармакокинетика инсулина
• Инсулин, секретируемый поджелудочной железой, поступает в портальную вену и попадает непосредственно в печень, которая поглощает половину его количества. Остаток поступает в кровоток, где его концентрация (у людей, не принимавших пищу) составляет около 15 % от поступившей в печень.
• При подкожном введении инсулин поступает в кровоток и его концентрация как в печени, так и в других периферических органах одинакова.
Это различие может иметь клиническое значение, поэтому некоторые непрерывные инфузионные насосы доставляют инсулин внутрибрюшинно, а не подкожно.
При обычном использовании инсулин вводят подкожно, внутримышечно или внутривенно, так как после приема внутрь он полностью разрушается в желудке; инсулин всасывается в кровь и инактивируется в печени и почках; около 10 % гормона экскретируется с мочой (t1/2 5 мин).
Для введения инсулина в дополнение к иглам и шприцам разработаны альтернативные методы, использующие кинетику инсулина: инсулиновые шприц-ручки (снабженные предварительно заполненными или заменяемыми картриджами), наружные инфузионные и имплантируемые насосы.
Последние удобны для точного контролирования непрерывно функционирующей биологической системы обратной связи, но представляют трудности при обычной заместительной терапии у больных с недостаточностью инсулина.
Поэтому для обеспечения подхода, достаточно близкого к естественному функционированию инсулярного аппарата и удобного для повседневной жизни, применяются лекарственные формы пролонгированного действия. Еще более близкий подход обеспечивается разработкой (в настоящее время неминуемо дорогостоящей) миниатюрных инфузионных насосов, которые могут использоваться «надежными» больными.
После подкожного введения максимальная концентрация инсулина в плазме определяется через 60 — 90 мин. Всасывание замедляется при заболевании периферических сосудов и курении и происходит быстрее, если больной принимает горячую ванну, либо подвергается воздействию ультрафиолетовых лучей (что может вызвать гипогликемический приступ), или же при физической нагрузке. Все эти эффекты обусловлены изменениями периферического кровотока.
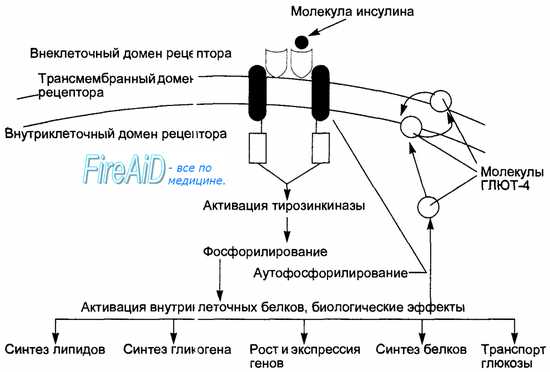
Схема действия инсулина на клетку-мишень
- Вернуться в оглавление раздела "Фармакология"
Оглавление темы "Фармакология":- Лекарства для лечения острой надпочечниковой недостаточности
- Лекарства для лечения болезни Аддисона (первичной хронической надпочечниковой недостаточности)
- Лекарства для лечения вторичной хронической надпочечниковой недостаточности
- Принципы фармакотерапии кортикостероидами - эффекты
- Как отменять преднизолон и другие кортикостероиды?
- Ингибирование синтеза кортикостероидов и других стероидов
- Эффекты и действия кортикотропина (АКТГ, адренокортикотропного гормона)
- Показания для применения кортикотропина
- Инсулин - биохимия, варианты
- Эффекты инсулина и механизмы его действия
