Противоэпилептические препараты - показания, противопоказания, принципы применения
Эпилепсия в той или иной форме поражает каждые 4— 10 человек из 1000 в популяции.
• Противоэпилептические средства: принципы ведения больных, отмена лечения, беременность, эпилепсия у детей.
• Фармакология: карбамазепин, фенитоин, вальпроат натрия, ламотригин, вигабатрин, габапентин, клоназепам.
Бромиды были первыми противоэпидемическими средствами. Их начали применять с 1857 г., но в настоящее время эти препараты уже не используют. Когда в 1912 г. фенобарбитал был введен в клиническую практику, было обнаружено, что он эффективен у больных, резистентных к бромидам.
Следующим успешным открытием стал в 1938 г. фенитоин (гидантоин), структурно близкий к барбитуратам. В дальнейшем были получены многочисленные противоэпилептические средства, но фенитоин все еще остается средством выбора при эпилепсии с большими судорожными припадками.
Эпилепсия — это заболевание, обусловленное внезапной выраженной деполяризацией групп нейронов в центральной нервной системе, которая может оставаться локализованной (очаговая эпилепсия) или приобретать распространенный характер, вызывая генерализованный судорожный приступ.
Механизм действия. Противоэпилептические (противосудорожные) средства подавляют нейрональные разряды или распространение возбуждения посредством трех основных механизмов:
• влияя на проницаемость мембран клеток для ионов, например Na+, Са2+;
• повышая активность природных ингибирующих нейромедиаторов, таких как гамма-аминомасляная кислота (ГАМК), вызывающая гиперполяризацию;
• ингибируя действие возбуждающих нейромедиаторов, например глутамата.
Принципы лечения больных эпилепсией:
• информирование больного о заболевании, продолжительности лечения и необходимости соблюдения медикаментозного режима;
• воздействие на причинный факторы, например опухоль мозга;
• устранение провоцирующих факторов, таких как алкоголь, стресс;
• учет естественной вариабельности течения заболевания, например развитие судорожных приступов только в ночное время или вскоре после пробуждения;
• применение противоэпилептических средств.
Вопрос, проводить или не проводить медикаментозную терапию после единичного приступа, остается спорным.
• Лечение следует начинать с назначения одного, уже испытанного и сравнительно малотоксичного средства. У большинства больных эпилепсию можно и нужно лечить с помощью одного препарата (монотерапия).
• Дозу препарата следует подбирать в соответствии с известными данными о его фармакокинетике, и при его недостаточной эффективности или в случае развития побочных реакций (см. ниже) рекомендуется измерить его концентрацию в плазме или слюне (если такая методика разработана). Если определить концентрацию в плазме не представляется возможным, следует попытаться установить и использовать максимально переносимую дозу.
• Тщательный подбор дозы с определением концентрации препарата в плазме или слюне позволяет большинству больных (более 80 %) эпилепсией выбрать один эффективный препарат. Лишь небольшому числу из них требуется лечение более чем двумя препаратами.
• Если первый препарат не обеспечивает полного эффекта, следует либо отменить (постепенно, если он вообще в какой-то мере оказывал терапевтический эффект) и заменить его на препарат из другой химической группы, либо добавить второй препарат, относящийся к другой химической группе.
• Синдром резкой отмены. Эффективное медикаментозное лечение нельзя отменять внезапно ни врачу, ни больному, так как это может привести к развитию эпилептического статуса. Однако, еслив связи с появлением побочных эффектов возникает необходимость быстрой отмены, следует сразу же назначить достаточную дозу другого противоэпилептического препарата.
• Поиск эффективного препарата путем замены одного другим следует продолжать до тех пор, пока эффективное средство не будет подобрано или пока не будут испробованы все препараты. Для оценки препарата у каждого больного может потребоваться до 3 мес.
• В тех случаях, когда припадки эпилепсии наступают в определенное время суток, дозу лекарственного средства следует подбирать с таким расчетом, чтобы она вызывала максимальный эффект именно в это время.
• Больному следует вести дневник с записями приступов.
Дозы противоэпилептических препаратов
Начинают лечение с назначения препарата в дозе, равной приблизительно 1/3 предполагаемой поддерживающей дозы, увеличивая ее еженедельно, с тем чтобы достичь эффективной поддерживающей дозы через 3 — 4 нед. К этому времени на фоне индукции метаболизирующих ферментных систем устанавливается стабильная концентрация препарата в крови, достигнутая после последнего увеличения дозы. При возможности определить концентрацию препарата в крови рекомендуется взять ее образцы в конце максимального интервала между приемами препарата, т.е. в утренние часы (в период сниженной или минимальной концентрации). Это позволит решить вопрос о необходимости дальнейшей коррекции дозы. Если судороги возникают, несмотря на прием препарата, дозу следует увеличивать до прекращения приступов или до появления побочных эффектов (это свидетельствует о том, что достигнута максимально переносимая доза).
Частота приема препарата. В целом, принимая во внимание удобство применения, а также фармакокинетику, обычно рекомендуют прием двух равных доз в сутки — утром и вечером. Для некоторых препаратов (в зависимости от ti/2) возможен прием один раз в сутки ежедневно, однако, если больной забудет принять препарат вовремя, колебания концентрации препарата в плазме будут большими; для приема один раз в день разработаны лекарственные формы пролонгированного действия, т.е. с замедленным высвобождением лекарственного вещества.
Интервал между приращениями дозы. Если приступы редки, очевидно, трудно корректировать дозу в соответствии с ответной на лечение. В случае фенитоина целесообразно установить концентрацию в плазме в терапевтическом диапазоне (ее измеряют через 1 — 2 нед после начала терапии и соответственно корректируют) или в том случае, когда это невозможно, повышают дозу постепенно, с интервалами 1—2 нед, пока не появятся побочные эффекты (нистагм, дизартрия, атаксия), а затем немного уменьшают ее (до максимально переносимой дозы); однако контролировать приступы можно более низкой, чем эта, дозой.
Часто врач, который никогда прежде не видел пациента, наблюдает припадок или серию припадков у больного, о котором известно, что он страдает эпилепсией. Важно определить, вызвано ли это несоблюдением медикаментозного режима (что может быть обусловлено сопутствующим заболеванием), неадекватно назначенным режимом приема препарата или прогрессированием заболевания. Очевидно, в данном случае целесообразно измерить концентрацию препарата в плазме. В отсутствие точного диагноза важно избежать случайного или нерегулярного приема (изменения режима) препаратов, для установления стабильных концентраций которых потребуется неделя или более (длительный t1/2).
Мониторинг концентрации противоэпилептического препарата в плазме или слюне
Рутинный контроль концентрации лекарственного средства особенно рекомендован при применении фенитоина (для которого характерна кинетика насыщения). При приеме других препаратов такой мониторинг редко приносит существенную пользу, за исключением случаев, когда нужно решить конкретную проблему. Определять концентрацию в крови или слюне желательно:
• через 2 — 4 нед после начала лечения;
• если судороги не прекращаются при использовании стандартной дозы; в этом случае больной либо не соблюдает режим приема препарата, либо ему требуется более высокая доза;
• при развитии побочных эффектов;
• при добавлении натрия вальпроата к другому препарату (фармакокинетическое взаимодействие);
• если у больного, получающего натрия вальпроат, отменяется другое противоэпилептическое средство;
• при беременности;
• при заболеваниях печени или почек.
Примечание. Состояние многих больных можно держать под контролем при концентрациях препарата в плазме меньше нижнего предела терапевтического диапазона, при этом возможны значительные суточные колебания.
Продолжительность лечения эпилепсии. Когда отменять препараты?
У 60—95 % больных корригируемой формой эпилепсии, т.е. проявляющейся только припадками, лекарственные средства могут быть полностью отменены через год. Продолжительное лечение необоснованно, если его можно отменить без ущерба для больного, так как, помимо побочных эффектов, противоэиилептические средства могут влиять на поведенческие и познавательные процессы, что особенно важно в период детства, когда происходят развитие личности и обучение ребенка.
Медикаментозное лечение прекращают, если припадки не повторяются по крайней мере в течение 2 лет, а возможно, и 3 — 4 лет. У взрослых, страдающих эпилепсией, в период отмены лекарственных средств почти в 20 % случаев наступает рецидив заболевания, у 20 % он наступает в течение последующих 5 лет; после этого периода рецидивы встречаются редко.
Рецидивы более вероятны при тяжелом и продолжительном течении заболевания. При больших судорожных припадках они бывают чаще, чем при малых.
Отменять препарат следует постепенно, примерно в течение 6 мес. Если судорожный припадок рецидивирует, вновь проводят полный курс лечения в течение 2 — 3 лет.
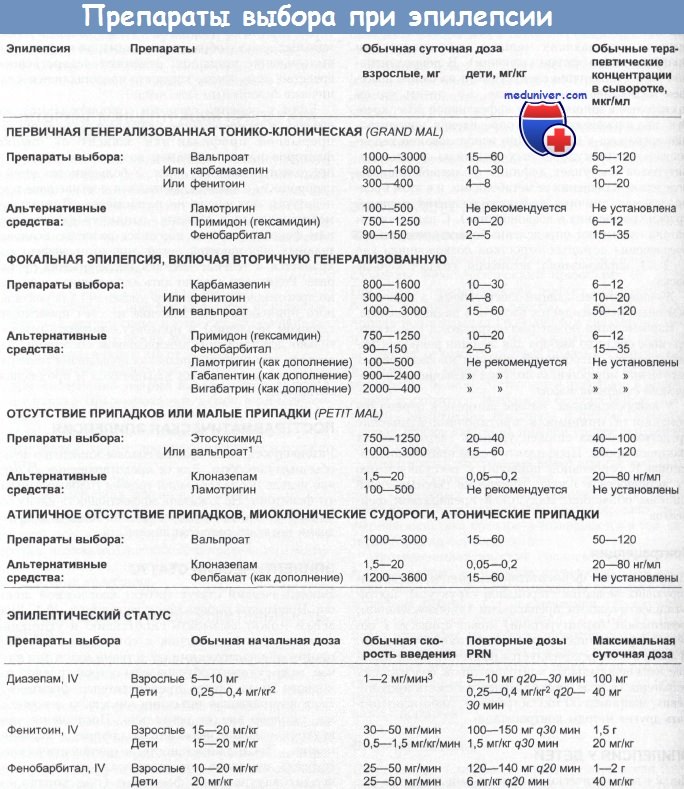
1 Служит препаратом первого выбора при наличии генерализованных тонико-клонических припадков.
2 Максимум до 5—10 мг.
3 Детям препарат следует вводить медленнее.
Примечание.
Дозы могут изменяться при использовании более чем одного препарата.
Термин «не рекомендуется» относится к решениям FDA (Food and Drug Administration), США.
- Рекомендуем вам также статью "Лечение эпилепсии у беременных - показания, побочные эффекты"
Оглавление темы "Клиническая фармакология":- Аминофиллин - показания, противопоказания
- Влияние кофе, чая, кока-колы на организм - привыкание, побочные эффекты
- Женьшень - показания, побочные эффекты
- Противоэпилептические препараты - показания, противопоказания, принципы применения
- Лечение эпилепсии у беременных - показания, побочные эффекты
- Лечение эпилепсии у детей - принципы, побочные эффекты
- Лечение эпилептического статуса - принципы, побочные эффекты
- Карбамазепин (Тегретол) - показания, побочные эффекты
- Фенитоин - показания, побочные эффекты
- Вальпроат натрия (эпилим) - показания, побочные эффекты
