Выбор метода лечения различных нарушений ритма сердца
Синусовая брадикардия. При синусовой брадикардии лечение требуется в том случае, если она сопровождается гипотензией или выпадением пульсовой волны. Выраженная брадикардия способствует возникновению очагов автоматизма в желудочке и может привести к желудочковой тахикардии. Больному следует придать положение с приподнятой нижней половиной тела, чтобы усилить венозный возврат к сердцу, и внутривенно ввести атропин.
Предсердная экстрасистолия. Эктопические очаги возбуждения в предсердиях не имеют в своей основе органических заболеваний сердца, поэтому часто достаточно уменьшить потребление чая, кофе и других ксантинсодержащих напитков и прекратить курить. При необходимости лечения эффективны небольшие дозы b-адреноблокаторов.
Пароксизмальная суправентрикулярная и узловая тахикардия. При неэффективности стимуляции блуждающего нерва (путем массажа каротидного синуса или проглатывания мороженого), введение аденозина имеет два преимущества: купирует большинство случаев подобной тахикардии и одновременно не влияет на желудочковую тахикардию.
Таким образом, ответная реакция на аденозин имеет также диагностическое значение. Однако если у больного развивается шок кровообращения вследствие тахикардии или применение лекарственных средств неэффективно, то применяют электрошок. Рецидивирующие пароксизмы можно предупреждать с помощью р-адрено-блокаторов, например соталола.
Фибрилляция предсердий (ФП). Принятие решения относительно лечения:
• проводить или не проводить лечение;
• кардиоверсия или контроль за ритмом желудочков;
• проводить кардиоверсию немедленно или позже;
• применить лекарственные средства или провести кардиоверсию.
Для принятия решения необходима следующая информация:
• апикальный (желудочковый) ритм (в норме или учащенный);
• состояние гемодинамики (в норме или нарушена);
• размеры предсердий (в норме или увеличены).
У большинства больных фибрилляция предсердий выявляется случайно на фоне какого-либо уже имеющегося сердечно-сосудистого заболевания или при увеличении предсердия. Таким больным следует постоянно принимать препараты дигиталиса до тех пор, пока частота радиального пульса не станет менее 80 ударов в минуту; при этом она должна поддерживаться в течение нескольких дней без «нагрузочной» дозы.
При небольшом размере предсердия или недавно возникшей сердечной недостаточности либо в случае недавнего шока следует попытаться провести кардиоверсию, особенно если необходимо неотложное лечение или восстановление у больного синусового ритма. Медикаментозная терапия часто дает положительный результат в течение нескольких часов или дней при использовании амиодарона; этот препарат полезен тем больным, у которых быстро возвращается в исходное состояние фибрилляция предсердий после кардиоверсии.
Если нет показаний к проведению срочной электрокардиоверсии, последняя может быть отложена на месяц, в течение которого проводят антикоагулянтную терапию с применением варфарина. Если после предыдущих кардиоверсии вновь возникает фибрилляция предсердий, назначают флекайнид с целью профилактики рецидивов.
Дополнительное лечение при хронической фибрилляции предсердий. Длительное лечение варфарином почти всегда уменьшает риск тромбоэмболии. Эффективность аспирина в качестве противоэмболического средства, возможно, ниже по сравнению с другими препаратами этой группы, но он незаменим для больных с противопоказаниями к варфарину.
Если дигоксин неэффективно контролирует ритм желудочков, его можно комбинировать с блокатором кальциевых каналов, таким как верапамил, или с b-блокатором.
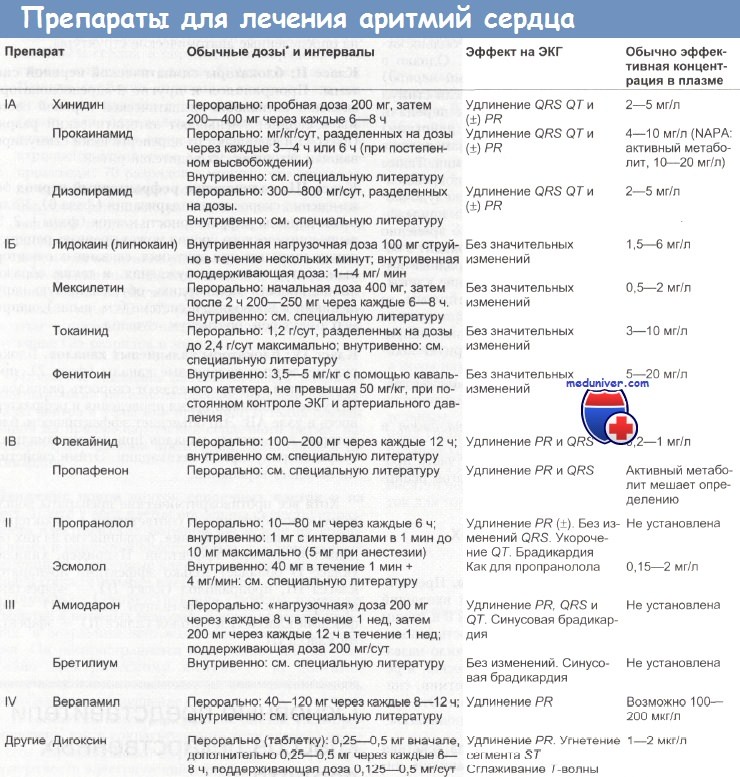
Трепетание предсердий. По своей этиологии и последствиям трепетание предсердий мало отличается от фибрилляции предсердий. Однако ритм желудочков, как правило, быстрее (обычно половина ритма предсердий, равного 300 ударам при блокаде 2:1) и слишком высок, чтобы оставлять больного без лечения в течение месяца. Преимущество неотложной кардиоверсии заключается также в том, что в предсердии не успевают скопиться тромбы, и поэтому кардиоверсию можно проводить без предварительной антикоагуляционной терапии.
Больных с хроническим трепетанием предсердий не следует оставлять без лечения, и электрокардиоверсия, как правило, восстанавливает синусовый ритм или фибрилляцию предсердий. Лечение последней см. выше. Больным, у которых не восстанавливается ритм или повторно развивается трепетание предсердий, можно назначить флекайнид или антиаритмические препараты класса III (соталол или амиодарон).
Тахикардия предсердий с непостоянной АВ-блокадой. Ритм предсердий 120 — 250 ударов в минуту обычно вызывает АВ-блокаду. Если больной принимает дигоксин, то именно в нем может быть причина аритмии; прием препарата следует прекратить. Если больной не принимал его, то дигоксин можно использовать в качестве контроля за ритмом желудочков.
Блокада сердца. Использование искусственных водителей ритма не обсуждается в этой книге. В неотложных ситуациях АВ-проводимость можно улучшить внутривенным введением 0,6 мг атропина (блокада блуждающего нерва) или 0,5—10 мкг/мин изопреналина (b-адреностимулятор).
Синдром преждевременного возбуждения желудочков (синдром Вольфа—Паркинсона—Уайта). Этот синдром встречается у здоровых в остальном лиц, у которых функционирует аномальный дополнительный атриовентрикулярный проводящий путь. Они часто страдают приступами пароксизмальной АВ-тахикардии вследствие рециркуляции импульса или фибрилляцией предсердий.
Для предупреждения этих нарушений применяют препараты, замедляющие проводимость через АВ-узел, такие как b-адреноблокатор соталол, а также амиодарон или флекайнид. Верапамил и дигоксин могут повышать проводимость через эти дополнительные (патологические) пути, поэтому их не следует применять. При пароксизмах тахикардии с очень частым желудочковым ритмом для восстановления синусового ритма проводят электрокардиоверсию.
Желудочковые ранние экстрасистолы. Это обычное нарушение после перенесенного инфаркта миокарда. Их особенность состоит в том, что эктопические очаги, развивающиеся во время ранней фазы или на пике зубца Т (ЭКГ), могут провоцировать желудочковую тахикардию или фибрилляцию желудочков (феномен R на Т) почти у 80 % больных с инфарктом миокарда, у которых уже развилась фибрилляция желудочков, отмечали предшествующие ранние экстрасистолы.
Лидокаин (лигнокаин) эффективно подавляет эктопические желудочковые экстрасистолы. Несмотря на то что отсутствуют убедительные данные о ценности его профилактического применения для снижения смертности при инфаркте миокарда, большинство клиницистов назначают лидокаин при частоте экстрасистол более шести в минуту, если они появляются близко к пику зубца Т и если они групповые или многоочаговые. Пропафенон, мексилетин, дизопирамид и соталол применяют в качестве альтернативной терапии.
Желудочковая тахикардия. Желудочковая тахикардия требует незамедлительного лечения, так как она часто приводит к фибрилляции желудочков и остановке кровообращения. Тахикардию можно купировать сильным ударом кулаком по средней части грудины или над областью сердца в левой половине грудной клетки. При быстром усугублении нарушений гемодинамики методом выбора служит электрокардиоверсия.
Если состояние больного не вызывает серьезных опасений, то лечение начинают с внутривенного введения лидокаина, а при отсутствии эффекта внутривенно вводят амиодарон. При рецидивирующей желудочковой тахикардии часто предпочитают амиодарон, но выбор препаратов достаточно широк и можно использовать мексилетин, токаинамид, дизопирамид, новокаин (прокаинамид), хинидин, пропафенон или соталол перорально. Выбор препарата зависит от его предполагаемых нежелательных эффектов.
Так, дизопирамид и хинидин обладают холинолитическими (антимускариновыми) свойствами, нежелательными для больных с глаукомой или гипертрофией предстательной железы.
Фибрилляция желудочков и остановка сердца. Фибрилляция желудочков, как правило, развивается у больных с инфарктом миокарда, ишемией или выраженным органическим заболеванием сердца и служит одной из причин остановки сердца. Руководство по лечению остановки сердца выпущено Советом по реанимации Великобритании.
Видео методики дефибрилляции
- Рекомендуем вам также статью "Сердечная недостаточность - механизмы развития, патогенез"
Оглавление темы "Клиническая фармакология":- Влияние на вегетативную нервную систему при аритмиях
- Выбор между электроимпульсной и лекарственной терапией аритмий
- Выбор метода лечения различных нарушений ритма сердца
- Сердечная недостаточность - механизмы развития, патогенез
- Цели и задачи лечения сердечной недостаточности
- Классификация лекарств для лечения сердечной недостаточности
- Выбор лекарств для лечения сердечной недостаточности
- Лечение острой левожелудочковой недостаточности
- Причины и механизмы развития гиперлипидемии
- Принципы лечения гиперлипидемии
