Исследование мокроты для ранней диагностики туберкулеза
Так как туберкулез является инфекционным заболеванием, обнаружение возбудителя является наиболее достоверным методом верификации диагноза. На исследование берутся мокрота, промывные воды бронхов, бронхоальвеолярная лаважная жидкость, промывные воды желудка (преимущественно у детей младшего возраста, которые плохо откашливают мокроту и/или заглатывают ее), моча, гной из свищей, плевральный экссудат, ликвор и другой материал, в зависимости от локализации процесса.
Для правильного сбора и направления мокроты на проведение микроскопического исследования в лабораторию нужно помнить следующее:
— мокроту следует собирать в специально оборудованном, хорошо проветриваемом помещении или на улице, в специально отведенном изолированном месте;
— медицинский работник, контролирующий сбор мокроты, должен быть в защитной маске и стоять сбоку от пациента или наблюдать за процессом через стеклянную дверь комнаты для сбора мокроты. Поток воздуха должен быть направлен от медицинского работника к пациенту. Нельзя стоять перед кашляющим больным;
— для получения мокроты больной должен сделать несколько глубоких вдохов и выдохов, задержать дыхание и резко выдохнуть;
— если у больного в данный момент нет мокроты, необходимо повторить попытку сбора мокроты через некоторое время;
— контейнер для сбора мокроты должен быть стерилен и открывать его можно только при сплевывании мокроты;
— после того, как мокрота попала в контейнер, его надо плотно закрыть крышкой;
— номер образца мокроты должен указываться на боковой стенке контейнера, нельзя писать номер на крышке контейнера;
— хранить контейнеры с собранной мокротой надо в специально отведенном, желательно прохладном месте, а перевозить в специальных плотно закрытых биксах.
Если вместо мокроты собрана слюна, сбор мокроты следует повторить. Накануне вечером, перед сбором утренней порции мокроты, необходимо почистить зубы, собрать порцию мокроты утром, до утреннего туалета и приема пищи.
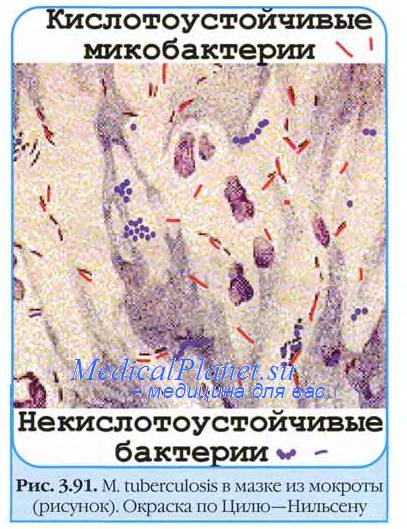
У всех пациентов с подозрением на туберкулез (даже при отсутствии рентгенологических изменений) необходимо провести исследование трех образцов мокроты на кислотоустойчивые микобактерии (КУМ). Там, где позволяет возможность, медицинские работники должны собрать 3 образца мокроты в течение 2 дней согласно следующему графику.
1. Сбор первого образца мокроты. Первый образец мокроты собирается под наблюдением медицинского работника во время приема пациента с подозрением на туберкулез (первый день). Нужно предупредить пациента о необходимости прийти на прием на следующий день.
2. Сбор второго образца мокроты. Перед уходом пациент получает контейнер для сбора второго образца мокроты, в который нужно собрать утреннюю порцию мокроты дома, до прихода на прием (второй день). На внешней стороне контейнера должен быть написан номер образца (1, 2 или 3), который сдал пациент в рамках одного исследования.
Пациенту важно объяснить, что, вставутром, он должен откашлять мокроту в контейнер и как можно скорее принести собранный образец в лечебно-профилактическое учреждение ответственному за сбор материала медицинскому работнику.
3. Сбор третьего образца мокроты. Когда пациент приходит на прием со вторым образцом мокроты (второй день), то в присутствии медицинского работника он должен собрать третий образец.
В условиях стационара собираются три образца мокроты в течение трех дней, утром до приема пищи.
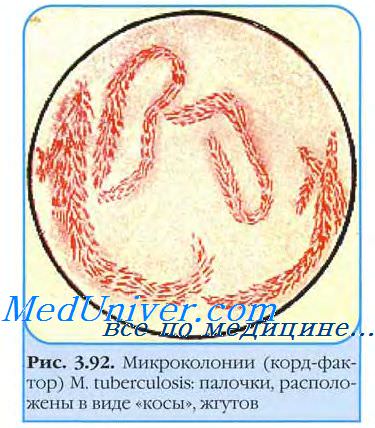
Применяют бактериоскопический метод (простой — с окрашиванием препарата по методу Циля—Нильсена или люминесцентная микроскопия с использованием специальных красителей — флюорохромов), который в некоторых медицинских учреждениях дополняют методами обогащения — флотации или седиментации, что повышает результативность бактериоскопии. Это простой и доступный метод, дающий ответ в короткие сроки обследования пациентов. Однако методом своевременной диагностики туберкулеза, подменяющим флюорографию, он быть не может по ряду обстоятельств:
— низкая чувствительность метода: в 1 мл исследуемого материала должно быть не менее 50 тыс. микробных тел, чтобы результат был положительным;
— метод не верифицирует микобактерии (если обнаружены в препарате ми-кобактерии, то в результат записывают, что выявлены КУМ);
— отрицательный результат исследования не позволяет исключить заболевание.
При выявлении КУМ больные направляются в противотуберкулезные диспансеры или переводятся в противотуберкулезные стационары для подтверждения диагноза и дальнейшего лечения.
Более чувствительным методом выявления микобактерии является метод посева (бактериологический метод/культуральный метод). Этот метод позволяет выявить микобактерии туберкулезного комплекса при наличии в исследуемом материале всего нескольких десятков микроорганизмов, провести их типирование, определить лекарственную чувствительность, вирулентность и другие биологические свойства возбудителя.
Недостатком метода является сложность и дороговизна, длительность (результат получаем через 3 мес), что не дает возможности быстро использовать полученные результаты в клинике, и применяется в качестве дополнительного метода диагностики туберкулеза. В России наиболее распространен набор из двух плотных питательных сред: Левенштейна—Йенсена и Финна-II.
В последнее время все больше внедряется автоматизированная система ускоренной культуральной диагностики Бактек (MGIT-BACTEC-960), при которой появление роста микобактерии сокращается до 11 дней.
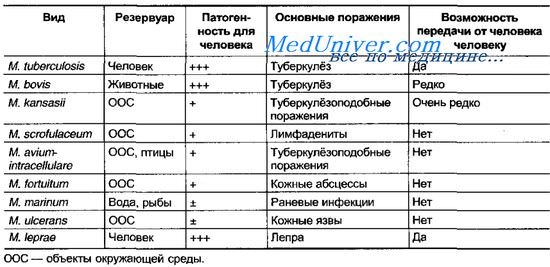
Микобактерии опасные для человека
- Рекомендуем вам также статью "Эпидемиологический метод ранней диагностики туберкулеза"
Оглавление темы "Туберкулез":- Группы риска и декретированные лица по туберкулезу
- Массовая туберкулинодиагностика и ее эффективность в ранней диагностике туберкулеза
- Флюорография и рентгенография в ранней диагностике туберкулеза
- Исследование мокроты для ранней диагностики туберкулеза
- Эпидемиологический метод ранней диагностики туберкулеза
- Категории впервые выявленного туберкулеза - классификация
- История военной фтизиатрии - туберкулеза военного времени
- Эпидемиология туберкулеза военного времени
- Боевая травма как фактор риска туберкулеза
- Лечение туберкулеза на этапах медицинской эвакуации
