Очаговый туберкулез легких - клиника, диагностика
Очаговый туберкулез легких — клиническая форма туберкулеза, которая известна со времени Лаэннека.
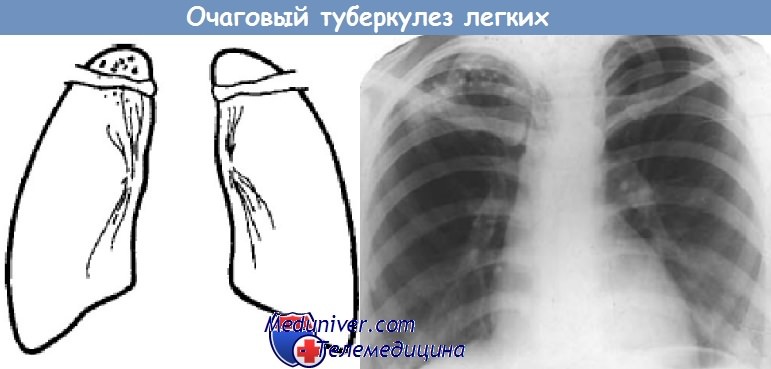
Под очаговым туберкулезом легких понимают такую форму, которая характеризуется наличием в легких очагов размером от 2 до 10 мм в диаметре. При этом поражение ограничено в пределах не более двух сегментов в одном легком или не более чем по одному сегменту в обоих легких. При наличии туберкулезных очагов большей протяженности устанавливают диагноз диссеминированного туберкулеза легких.
Очаги делятся на мелкие (2—3 мм), средние (4—6 мм) и крупные (7—10 мм). Выявляется очаговый туберкулез легких в основном при массовых флюорографических обследованиях населения.
Об очаговом процессе как наиболее ранней форме туберкулеза свидетельствуют материалы российской фтизиопульмонологической школы. Наши наблюдения подтверждают необходимость более частых флюорографических обследований для выявления туберкулеза легких на ранних его стадиях.
Очаговый туберкулез легких локализуется преимущественно в верхне-задних отделах легких, чаще в I, II и VI бронхолегочных сегментах. Это связано с анатомическими, функциональными особенностями бронхов и легочной ткани этих отделов: узость и длина верхнедолевого бронха, ограниченная экскурсия верхних отделов легких, что создает условия для образования в бронхах слизистых пробок и их инфицирования, замедление в верхних отделах легких тока лимфы, анемизация верхних отделов легких вследствие ортостатического положения тела и отсасывающего эффекта диафрагмы. Играет роль также то, что верхние доли легких представляют собой зоны гиперсенсибилизации, в которых избирательно фиксируются МБТ.
Патогенез очагового туберкулеза легких многообразен, так как он объединяет очаговые формы первичного и постпервичного периодов.
Первичный период характеризуется тем, что в детском и молодом возрасте очаговые изменения в легких возникают при свежей первичной инфекции как следствие ранней лимфогематогенной генерации туберкулезного процесса. При развитии специфического процесса в ЛУ при первичном туберкулезе на ограниченном участке образуются бронхогенные и лимфогенные отсевы.
Часто выявляются первичные очаги туберкулеза в легких в молодом возрасте (18—25 лет). При прорыве казеозных масс из ЛУ через бронхи в легочной ткани формируются отдельные или множественные, мелкие или более крупные, неправильной формы бронхогенные очаги. При перфорации казеозно измененных ЛУ в области бифуркации трахеи происходит двустороннее бронхогенное обсеменение нижних отделов легких.
Если происходит лимфогематогенное распространение МБТ из бронхиальных ЛУ, то диссеминированные очаги различного типа обнаруживаются на большем или меньшем протяжении легких с обеих сторон.
А. Е. Рабухин отмечал, что легочные проявления первичного туберкулеза могут иметь характер очагового процесса. Иногда этому предшествуют или одновременно выявляются экссудативные плевральные реакции, узловатая эритема, фликтенулезный кератоконъюнктивит.
Нередко очаговый туберкулез легких как форма первичного туберкулеза легких начинается под видом затянувшейся бронхо-лобулярной пневмонии, бронхита или ОРЗ. Заболевание при этом развивается медленно на фоне выраженной интоксикации, вегетативных дисфункций и артралгии.
В последние годы появилось скрытое течение очагового туберкулеза легких первичного генеза. Таких больных удается выявить лишь при случайном рентгенологическом контроле при поступлении на учебу или работу. При бронхоскопий у таких больных выявляют железисто-бронхиальные свищи, что позволяет с большей уверенностью связать развитие очагового туберкулеза легких с распространением процесса лимфо-бронхогенным путем.
Рентгенологически чаще в I—II сегментах легких, преимущественно в кортикальных слоях, выявляются отдельные нечетко отграниченные от окружающей ткани мелкие очаги. Они располагаются на фоне лимфангита и связаны «дорожкой» с воспалительно измененным корнем легкого. Такой очаговый туберкулез чаще односторонний, реже — двусторонний. При этом отсутствуют инкапсулированные или обызвествленные туберкулезные и рубцово-склеротические изменения в легких и во ВГЛУ.
Чаще очаговый туберкулез первичного генеза протекает с эозинофилией и моноцитозом на фоне выраженных реакций на туберкулин. Нередко такие очаги обнаружить трудно. Если их выявляют много лет спустя после возникновения, то называют очагами Симона. По гистологической структуре они близки к очагам Гона. В рентгенологической картине симоновские очаги имеют вид однородной тени с четкими контурами округлой, овальной формы или округлой формы с включением извести. Располагаются они в зависимости от пути возникновения либо относительно симметрично в верхушках обоих легких (при гематогенном пути), либо в прикорневой области (при лимфогенном пути), либо в местах, типичных для бронхогенного обсеменения (II—VI сегменты).
Более поздними по сравнению с очагами Симона, а следовательно более свежими и склонными к обострению, являются очаги Ашоффа—Пуля. Они более крупных размеров и большей частью локализуются в задних отделах I—II сегментов легкого. При гистологическом исследовании в центре их обнаруживают каркас бронха, а в окружающей ткани — рубцовые изменения как следы бывшего туберкулезного процесса.
В большинстве случаев очаговый туберкулез легких имеет вторичный генез и является наиболее ранней формой вторичного туберкулеза легких у взрослых. А. И. Абрикосовым были описаны очаги ацинозной пневмонии в верхних отделах легких. Эти очаги развились вследствие экзогенной суперинфекции.
Приведенные выше данные свидетельствуют о том, что в верхушках легких имеется своеобразный «архив» туберкулезных очагов, различных по возрасту, происхождению и степени выраженности. Очаговый туберкулез легких у взрослых нередко своими корнями уходит вглубь к периоду первичного туберкулеза. У некоторых больных связь очагового легочного туберкулеза с первичным туберкулезом видна отчетливо.
При аэрогенном пути заражения МБТ началом формирования туберкулезного бугорка является поражение бронха по типу эндобронхита с последующим развитием панбронхита, казеозного некроза. Воспалительный процесс с бронха может переходить на легочную ткань с развитием ацинозной или ацинозно-нодозной пневмонии. Рентгенологически при этом выявляются мелкие, средние или крупные очаги с нечеткими контурами (мягкие очаги).
При эндогенном пути распространения инфекции возникновение туберкулезных очагов связано с лимфо-гематогенным заносом МБТ в легочную ткань. Источником МБТ являются ВГЛУ и старые фиброзные очаги. Очаги лимфогенного происхождения более мелкие, при этом продуктивная фаза воспаления превалирует над экссудативной. Они обычно располагаются на фоне измененного легочного рисунка, обусловленного утолщением и фиброзом интерстициальной ткани легких.
Возможен и бронхогенный путь развития вторичного очагового туберкулеза легких при аспирации казеозных масс из обострившихся верхушечных очагов и при прорыве казеозных масс из ЛУ в бронх. Очаги бронхогенного генеза более крупные, в них преобладает экссудативный компонент воспаления. Такие очаги чаще склонны к слиянию. Очаговый туберкулез легких может быть также исходом других клинических форм туберкулеза легких, чаще инфильтративного и диссеминированного.
По рентгенологическим признакам очаговый туберкулез легких разделяют на мягкоочаговый и фиброзно-очаговый. К мягко-очаговому туберкулезу относят свежие процессы без выраженных признаков уплотнения и без склонности к фиброзу. При фиброзно-очаговом туберкулезном процессе имеются плотные и обызвествленные очаги с развитием фиброза легочной ткани. При отсутствии признаков активности фиброзно-очаговые изменения относятся к группе излеченного туберкулеза.
Крупные очаговые тени со значительными перифокальными изменениями в виде бронхо-лобулярных сливающихся фокусов по новой классификации туберкулеза следует относить к инфильтративному туберкулезу легких.
Мягкоочаговый туберкулез легких часто имеет малосимптомное течение. Реже наблюдаются сухой кашель и симптомы интоксикации (повышенная утомляемость, ночные поты, повышенная температура, астено-вегетативные изменения). При пальпации может определяться положительный симптом Поттенжера—Штернберга (болезненность и ригидность трапециевидной мышцы на стороне поражения). Это вызвано вовлечением в воспалительный процесс плевры.
Результаты физикального обследования малоинформативны. В редких случаях определяется небольшое укорочение перкуторного звука в над- и подключичной областях, над остью лопатки и у верхне-внутреннего угла лопатки. Аус-культативно определяется ослабленное жесткое дыхание. Влажные мелкопузырчатые хрипы выслушиваются редко.
Картина крови и СОЭ часто остаются нормальными. В фазе вспышки отмечаются лимфоцитопения и эозинопения. При посевах мокроты обнаруживаются МБТ.
В диагностике очагового туберкулеза легких решающая роль принадлежит рентгенологическим исследованиям, особенно томографии. Последняя позволяет уточнить распространенность и характер очаговых изменений. При мягко-очаговом туберкулезе легких определяются изолированные, малоинтенсивные очаговые тени с нечеткими контурами. Отдельные очаги имеют тенденцию к слиянию.
Фиброзно-очаговый туберкулез легких характеризуется клинической симптоматикой, которая преимущественно связана с метатуберкулезными изменениями. У больных наблюдается западение над- и подключичных ямок в результате сморщивания верхушек легких. При перкуссии выявляется укорочение перкуторного звука, а при аускультации — жесткое дыхание с удлиненным выдохом и сухие хрипы, свидетельствующие о деформации бронхов в зоне фиброзно-измененной легочной ткани.
Рентгенологически при фиброзно-очаговом процессе в области верхушки легкого и в подключичной зоне определяются мелкие и средние интенсивные очаги с четкими контурами (нередко обызвествление) на фоне выраженного фиброза. Прозрачность верхушки понижена за счет утолщения плевры. Картина крови в подавляющем большинстве случаев не изменена, СОЭ не ускорена. МВТ в мокроте определяются редко.
В ряде случаев под влиянием неблагоприятных факторов может наступить рецидив фиброзно-очагового туберкулеза легких с появлением свежих очагов или зоны перифокального воспаления вокруг старых очагов.
При обострении или рецидиве фиброзно-очагового туберкулеза последовательно развиваются следующие морфологические изменения: воспалительная инфильтрация капсулы очага лимфоцитами или нейтрофилами, ее разрыхление и разволокнение; проникновение лимфоцитов во внутренние слои капсулы и в казеозно-некротические массы, которые частично или полностью расплавляются под влиянием протеолитических фрагментов нейтрофилов; образование неспецифического, а затем и туберкулезного лимфангита с переходом на перибронхиальную ткань; поражение всей стенки бронха (панбронхит), распад и секвестрация казеозных масс в очаге, образование перифокальных изменений, новых очагов в соседних участках легочной ткани.
При этом у больных наблюдаются те же клинические и лабораторные данные, что и при мелко-очаговом туберкулезном процессе в легких. В редких случаях прогрессирование фиброз-но-очагового туберкулеза может привести к развитию инфильтративного туберкулеза легких с последующим переходом в фиброзно-кавернозный туберкулез легких.
При выявлении фиброзно-очагового туберкулеза неустановленной давности необходимо стационарное обследование для определения активности туберкулезного процесса. Следует подчеркнуть, что проблема активности туберкулеза особенно трудна при очаговых его формах. С этими трудностями приходится сталкиваться как при выявлении очагового туберкулеза легких, давность которого не установлена, так и у больных с ОТИ после проведенного курса противотуберкулезного лечения. Если известно время появления очагов, то такой туберкулез следует считать активным, пока не будет доказана его неактивность. Тест лечения химиопрепаратами и длительность наблюдения являются самыми лучшими критериями в определении активности туберкулеза. Пробное лечение должно проводиться не меньше трех месяцев.
Даже для патологоанатомов проблема определения активности очаговых изменений в легких остается крайне сложной. Заключение об активности они делают на основании следующих критериев: выявление жировой дистрофии в клетках соединительнотканной капсулы очагов; расплавление масс казеоза; появление в окружности инкапсулированных очагов казеоза специфического лимфангита, туберкулезных бугорков и очагов бронхогенного генеза; развитие специфического туберкулезного эндобронхита. Наличие хотя бы одного из этих признаков позволяет патологоанатому сделать заключение об активности специфического процесса.
- Рекомендуем вам также статью "Инфильтративный туберкулез легких - клиника, диагностика"
Оглавление темы "Формы туберкулеза у взрослых":- Туберкулез внутригрудных лимфатических узлов (ТВГЛУ)
- Диссеминированный туберкулез легких
- Милиарный туберкулез легких
- Очаговый туберкулез легких
- Инфильтративный туберкулез легких
- Казеозная пневмония
- Туберкулема легкого - клиника, диагностика
- Кавернозный туберкулез легких
- Фиброзно-кавернозный туберкулез легкого
- Цирротический туберкулез легкого
