Острые респираторные заболевания (ОРЗ) - варианты, клиника, диагностика
Среди острых заболеваний органов дыхания острые респираторные заболевания (ОРЗ) занимают ведущее место — более 30 %. Заражение происходит воздушно-капельным путем (источник — больной человек). Они возникают чаще всего весной, зимой и осенью. Клинические проявления их зависят от типов вирусов, их массивности, вирулентности и состояния реактивности организма человека.
ОРЗ проявляется выраженным интоксикационным синдромом (бессоница, спутанность сознания, тошнота, рвота, ознобы, миалгии, ломота в конечностях, головные боли и катаральные явления, кашель, симптомы ринита, фарингита, трахеита). Рентгенологически отмечается усиление легочного рисунка с обеих сторон. В периферической крови — лейкопения, палочкоядерный сдвиг влево.
ОРЗ на 3—4-й день может осложниться пневмонией, синуситами, энцефалитами, особенно у больных хронической обструктивной болезнью легких (ХОБЛ) в сочетании с сахарным диабетом и при злоупотреблении алкоголя в возрасте старше 60 лет.
Среди ОРЗ выделяют такие респираторные вирусные инфекции, как парагрипп, аденовирусная инфекция, PC-инфекция (респираторно-синцитиальная инфекция), риновирусная инфекция и респираторный микоплазмоз.
При ОРЗ часто бывают диагностические ошибки. Диагностика ОРЗ в летние месяцы при недостаточном обследовании больного ведет к просмотру пневмонии и туберкулеза органов дыхания, которые также протекают с интоксикационным синдромом. При этом, как правило, переоцениваются анамнестические сведения и другие проявления.
В лечении и профилактике ОРЗ используются такие препараты, как арбидол, ремантадин, интерферон, рибамидил. При подозрении на пневмонию назначаются антибиотики широкого спектра действия. При сопутствующей патологии необходимо усилить базисную терапию. Это, прежде всего, касается больных с заболеваниями сердечно-сосудистой системы и бронхиальной астмой. Необходимо использовать также физические факторы — ингаляции, ножные и ручные ванны.
Острый бронхит — острое воспалительное заболевание слизистой оболочки бронхов, чаще всего возникающее в холодное время года. Заболевание встречается до 30 % среди всей патологии органов дыхания. Острые бронхиты имеют вирусное и бактериальное происхождение. Играют роль и неблагоприятные влияния вредных полютантов окружающей среды (радиация, запыленность, загазованность, аллергические агенты), а также другие возбудители — микоплазмы, трихомонады, хламидии и пневмококки.
Возникновение и развитие обструктивных изменений в бронхах утяжеляет клиническое течение острого бронхита. Аускультативно у больных выслушивается жесткое везикулярное дыхание с усиленным выдохом. В анализе крови имеются нормальное количество лейкоцитов или лейкопения, палочкоядерный сдвиг нейтрофилов, а при выраженном аллергическом компоненте — эозинофилия.
Рентгенологически инфильтративные изменения в легких не определяются. Имеется усиление легочного рисунка. Больные часто переносят заболевание «на ногах». Появление признаков интоксикации, озноба, кашля с отделением гнойной мокроты зеленоватого цвета может свидетельствовать об осложнении пневмонией. Чаще возникновение такого осложнения наблюдается у лиц, страдающих хроническим бронхитом, у лиц с ОТИ в легких, с бронхоэктазами и у больных сахарным диабетом. При рентгенологическом исследовании органов грудной клетки выявляется инфильтрация в легких.
При затяжном течении заболевания пульмонолог должен проконсультировать такого больного у фтизиатра.
В ряде случаев острый повторный бронхит может быть проявлением туберкулеза, муковисцидоза, пороков развития легких.
При лечении острых бронхитов проводят борьбу с интоксикацией, поддерживают дренажную функцию бронхов, используя отхаркивающие препараты (бромгексин, мукосальвин, бронхолитин). При явлениях аллергии назначают ингаляционные глюкокортикоиды, бронхолитики (сальбутамол, вентолин, ди-тек). Присоединение вторичной бактериальной инфекции требует назначения антибиотиков (эритромицин, левомицетин, бисептол, ампициллин) и противотуберкулезных препаратов при наличии ОТИ в легких. При аллергических бронхитах необходимо аллергологическое обследование и специализированное лечение.
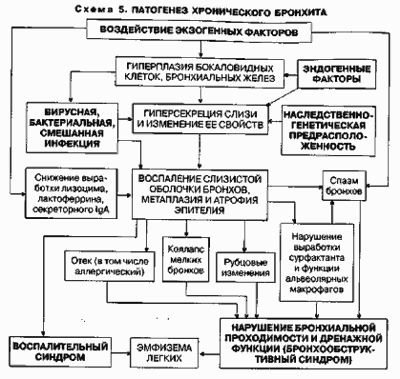
Бронхиолит — поражение воспалительным процессом бронхиол (мельчайших бронхов в терминальных отделах бронхиального дерева) при переохлаждении или отравлении токсическими веществами. При этом наблюдается диффузное поражение бронхиол, что ведет к развитию острой дыхательной недостаточности. Лицо у таких больных становится серым, появляется выраженная одышка. Аускультативно над легкими выслушивается ослабленное дыхание, перкуторно — притупление легочного звука с тимпаническим оттенком. Над сердцем выслушиваются тихие тоны, акцент 2-го тона над легочной артерией. Пульс у больных нитевидный, частый.
Рентгенологически диагностируется синдром повышенной воздушности легких с очаговыми изменениями в нижних отделах легких с обеих сторон.
При лечении больных острым бронхиолитом назначают антибиотики, глюкокортикоиды, отхаркивающие, сердечные средства и средства, улучшающие микроциркуляцию.
Пневмония — воспаление легочной ткани с поражением респираторных отделов легкого. В зависимости от этиологического фактора различают пневмонии бактериальные, вирусные, микоплазменные, пневмоцистные, хламидийные, вирусно-бактериальные, грибковые, аспергиллезные, смешанные и обусловленные физическими и химическими влияниями. Они могут протекать с поражением плевры и без него: плевропневмония и бронхопневмония.
По распространенности процесса различают одно- и двустронние пневмонии, субсегментарные, сегментарные и долевые. По течению пневмонии бывают острые и затяжные, а по степени тяжести — легкие, средней тяжести и тяжелые.
Наиболее частыми осложнениями пневмоний являются инфекционно-токсический шок, экссудативный плеврит, дистресс-синдром, инфекционная деструкция, инфекционно-аллергический перикардит, бронхоспастический синдром и острая дыхательная недостаточность.
Инфекция в легочную ткань проникает бронхогенно, гематогенно и лимфогенно. Заболевание протекает с различной выраженностью клинической симптоматики. Чаще всего пневмония начинается остро: озноб, высокая температура тела, одышка, слабость, кашель с мокротой. Аускультативно в легких выслушиваются влажные хрипы, перкуторно — притупление легочного звука, чаще над проекцией нижней и средней долей легких, реже — верхних долей. Пневмония может быть двусторонней.
В периферической крови у больных выявляют лейкоцитоз, палочкоядерный сдвиг нейтрофилов влево. Отмечается ускоренная СОЭ. Рентгенологически определяется инфильтрация легочной ткани в виде отдельных очагов, фокусов или облаковидных изменений в доле или в нескольких долях.
Внебольничные (нозокомиальные) пневмонии могут иметь острые проявления, протекать в виде симптомов острого бронхита или обострения ХОБ. Физикальные данные при таких пневмониях умеренно выражены. Заболевание протекает с явлениями дыхательной и сердечной недостаточности.
Пневмонии, вызванные различными возбудителями, протекают по-разному. Для фтизиатров представляют интерес мелкоочаговые пневмонии, сливные пневмонии, пневмонии, протекающие с абсцедированием и диссеминацией в легких (пневмококковые, стрептококковые, вызванные сине-зеленой и кишечной палочками).
Рентгенологические исследования в типичных вариантах течения пневмоний выявляют быструю динамику воспалительных изменений в легких. Обратная динамика процесса зависит от вида возбудителя, длительности заболевания, интенсивности проводимой терапии и от состояния общей реактивности организма. Замедленная динамика процесса должна повысить фтизиатрическую настороженность и диктует необходимость проведения дифференциальной диагностики с очаговым, инфильтративным туберкулезом легких, с казеозной пневмонией, с опухолевыми процессами в легких, инородными телами в бронхах, тромбоэмболией легочной артерии. Для этого, кроме ОДМ, используют ДМИ — КТ, бронхоскопию с биопсией слизистой бронхов, ЧББЛ.
В диагнозе пневмонии находят отражение морфологические черты воспаления (крупозная пневмония, бронхопневмония), локализация поражения (по сегментам, долям), этиология пневмонии, тяжесть течения и ее осложнения.
При лечении пневмоний необходима ранняя госпитализация в отделение интенсивной терапии в реанимационную палату. При этом проводится раннее назначение антибиотиков в соответствии с этиологией процесса (пенициллин, цефалоспорины, аминогликозиды, тетрациклины, фторхинолоны, макролиды) в течение 7—10 дней. Если необходимо продолжение терапии антибиотиками, производят их замену. Патогенетическое лечение проводится с назначением глюкокортикоидов, симптоматических средств, физических факторов (физиотерапия) и активаторов реактивности организма. При неэффективном лечении более 1,5—2 месяцев необходима консультация фтизиатра.
Видео техники аускультации легких
- Рекомендуем вам также статью "Дифференциальная диагностика рака легкого и туберкулеза"
Оглавление темы "Сопутствующие болезни при туберкулезе":- Показания для прерывания беременности при туберкулезе
- Лечение туберкулеза у беременных
- Ведение родов при туберкулезе у беременной
- Кормление грудью при туберкулезе у матери
- Острые респираторные заболевания (ОРЗ) - варианты, клиника, диагностика
- Дифференциальная диагностика рака легкого и туберкулеза
- Гастрит и язва у больного туберкулезом - диагностика, лечение
- Гепатит А и Е при туберкулезе - диагностика, лечение
- Гепатит В, С, Д при туберкулезе - диагностика, лечение
- Сахарный диабет у больных туберкулезом - диагностика, лечение
