Торакоскопия и видеоторакоскопия при туберкулезе
Основоположником торакоскопии является Н. Jacobaeus (1910), применивший ее для диагностики заболеваний плевры, опухолей грудной клетки и для пережигания плевральных спаек при применении у больных туберкулезом легких искусственного пневмоторакса. Прогресс в области видеотехнологий, эндоскопических хирургических инструментов и разработке степлер-техники обусловил дальнейшее развитие торакоскопии.
В 1980-е гг. торакальные хирурги существенно расширили показания к торакоскопии как методу биопсии легкого, лимфатических узлов и новообразований средостения. Ее стали применять для дренирования и склерозирования медиастинальных кист, для частичной декортикации легкого, при плеврэктомии, плевродезе, при рецидивирующем спонтанном пневмотораксе и закрытии бронхоплевральных фистул.
Созданные в эти годы эндоскопические инструменты позволили выйти торакоскопии на уровень малоинвазивных вмешательств, востребованных в клинической практике. Торакоскопическая биопсия позволяет верифицировать диагноз в 100 % при минимальной частоте осложнений.
Немецкой фирмой «Karl Storz» в 1994 г. создан набор инструментов для вмешательств из мини-доступа с видеосопровождением. В него входят пинцеты, диссекторы, зажимы, ретракторы и специальные ножницы, позволяющие более свободно манипулировать и не закрывать при этом поле зрения в зоне операции.
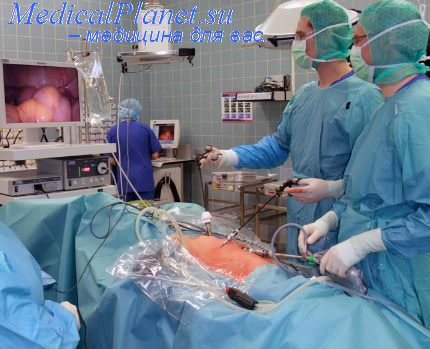
Торакоскопические операции выполняются под интубационным наркозом с применением миорелаксантов и искусственной вентиляции легких. При выполнении диагностических торакоскопии с небольшим объемом вмешательств может использоваться внутривенный, масочный наркоз в сочетании с местной анестезией или просто местная анестезия.
Торакоцентез производится в пятом-шестом межреберье по одной из аксиллярных линий. После введения торакоскопа выполняется осмотр плевральной полости и определяется место для введения инструментальных 4—5 торакопортов. В дальнейшем проводится осмотр париетальной плевры, структур средостения, висцеральной плевры и легкого, выполняется биопсия в местах патологических изменений или хирургическое вмешательство. Заканчивается операция дренированием плевральной полости.
При спонтанном пневмотораксе видеотехнологии минимизируют операционную травму и снижают частоту послеоперационной дисфункции легких. При эмпиеме плевры с их помощью удаляется гной из осумкованных полостей, выполняется частичная декортикация легкого и плеврэктомия.
Торакоскопия начала применяться при лечении патологии средостения. Кисты средостения, паравертебральные процессы, удаление бронхогенных кист, лигирование поврежденного грудного лимфатического протока, нейрогенные опухоли и внутригрудная симпатэктомия являются показанием к проведению торакоскопических операций.
Видеоторакоскопия используется также для предоперационной диагностики и оценки распространенности рака легкого. Производить лобэктомию или пневмонэктомию с видеосопровождением следует лишь у больных, имеющих достаточные функциональные резервы. При этом необходимо учитывать способность больных перенести традиционную операцию, потребность в которой может появиться в любой момент.
Область применения торакоскопии не ограничена только перечисленными заболеваниями, а включает также вмешательства по поводу бронхоэктазов, аневризм внутренней грудной артерии, открытого артериального протока, хиатальной грыжи, вентрикулярных аритмий, релаксации диафрагмы.
Показания к проведению видеоторакоскопии условно разделяются на диагностические и лечебные.
Диагностические показания:
— дифференциальная диагностика болезней плевры, легочной паренхимы, средостения (туберкулез, мезотелиома, лимфома, саркоидоз, лимфогранулематоз, метастатическое поражение лимфатических узлов);
— предоперационная оценка распространенности процесса при раке легкого и раке пищевода.
Лечебные показания:
— болезни плевры: неспецифическая эмпиема плевры;
— болезни легких: буллезная болезнь, спонтанный пневмоторакс, туберкуло-ма, доброкачественные опухоли легкого, солитарные метастазы, периферический и центральный рак легкого в начальных стадиях, бронхоэктазы;
— болезни перикарда: перикардиты, кисты перикарда;
— болезни средостения: тимома, медиастинальные кисты, опухоли средостения, хилоторакс;
— болезни пищевода: ахалазия пищевода, гастроэзофагеальная рефлюксная болезнь, лейомиома пищевода, рак пищевода;
— болезни диафрагмы: релаксация купола диафрагмы, диафрагмальная грыжа;
— травма грудной клетки: гемоторакс, инородные тела плевральной полости;
— при заболеваниях, нуждающихся в проведении внутригрудной симпатэктомии (пептическая язва, бронхиальная астма, болезнь Рейно, идеопатический гипергидроз и др.).
Абсолютные противопоказания — наличие грубых плевральных сращений, появившихся из-за прогрессирования процесса или в результате предшествовавшего хирургического вмешательства.
Относительные противопоказания — наличие сопутствующей патологии, обусловливающей высокий риск проведения наркоза и хирургического вмешательства, а также распространенность процесса, вызывающая сомнения в возможности выполнения эндоскопического хирургического вмешательства.
Осложнения видеоторакоскопии — общие интраоперационные и послеоперационные осложнения (травматические, анестезиологические гнойно-воспалительные, плевролегочные, дискоагуляционные, легочно-сердечная недостаточность, нарушения бронхиальной проходимости и ателектазы).
Проведение видеоторакоскопических вмешательств является альтернативой традиционной торакотомии. Ее преимущество перед ней — в лучшем обзоре оперируемой зоны, в снижении частоты послеоперационных осложнений и в значительном снижении длительности пребывания больных в стационаре.
Приобретенный опыт лечения химиопрепаратами деструктивного туберкулеза легких свидетельствует о существовании определенного периода максимальной эффективности такого лечения. Границы его колеблются от 3—4 до 6—8 мес. оптимальной комплексной этиопатогенетической терапии. Если деструктивные изменения остаются после указанных сроков, важнейшей врачебной задачей является коррекция лечения и оценка показаний к хирургическому лечению.
Обеспечение безопасности операций на органах дыхания осуществляется тщательной подготовкой к хирургическим вмешательствам и контролем за функциональным состоянием жизненно важных систем организма — дыхательной и сердечно-сосудистой.
Дыхательная недостаточность часто бывает причиной отказа больным в операции. При резко выраженных вентиляционных нарушениях (ВН) больных не оперируют.
Основными компонентами ВН являются жизненная емкость легких (ЖЕЛ) и максимальная вентиляция дыхания (МВД). Ю. М. Репиным и Н. Ф. Соловьевой (1983) разработан метод оценки внешнего дыхания на основе интегрального показателя — индекса вентиляции. ИВ является произведением процентных значений ЖЕЛ и МВЛ от их должных величин и позволяет четко разграничить степень ВН.
Для дифференцированной оценки ВН авторами выделено пять степеней. Границу «нормальных» значений и I степени ВН определяет ИВ 6,400 (80 % ЖЕЛ умножить на 80 % МВЛ); границу I и II степени - ИВ 4,225 (65 % ЖЕЛ умножить на 65 % МВЛ) и далее - соответственно II и III степени ИВ 2,500, III и IV степени - ИВ 1,600, V степени - ИВ 900. Нормальные вентиляционные показатели следует считать тогда, когда ИВ составляет более 6,400.
- Рекомендуем вам также статью "Критерии излечения туберкулеза"
Оглавление темы "Хирургия и профилактика туберкулеза":- Пневмоперитонеум (ПП) при туберкулезе
- Экстраплевральный пневмоторакс и торакопластика в лечении туберкулеза
- Резекция легкого при туберкулезе
- Торакоскопия и видеоторакоскопия при туберкулезе
- Критерии излечения туберкулеза
- Реабилитация больных туберкулезом
- Санатории и курорты для больных туберкулезом
- Физиотерапия у больных туберкулезом в санатории
- Показания и противопоказания для лечения в противотуберкулезном санатории
- Социальная и специальная профилактика туберкулеза
