Туберкулез глаза - клиника, диагностика
Туберкулез глаза возникает как при первичном, так и при вторичном инфицировании при проникновении МБТ в сосуды глаза. Туберкулезно-аллергическое поражение оболочек глаза возникает путем их сенсибилизации с последующим развитием неспецифического воспаления. Эти поражения сопровождаются снижением зрения и трудоспособности больного.
При гематогенной диссеминации возникают увеиты. Туберкулезные передние увеиты (ириты, циклиты, иридоциклиты), периферические увеиты (задние циклиты), и хориоидиты (хориоретиниты) чаще всего сопровождают диссеминированные процессы в легких. Значительно реже наблюдается туберкулезное поражение придаточного аппарата глаза. Оно возникает, как правило, при экзогенном инфицировании или при распространении процесса с кожи лица per сопtinuitatem.
Туберкулезно-аллергические заболевания глаз проявляются параспецифическими изменениями в конъюнктиве и роговой оболочке глаза (конъюнктивит, фликтенулезный кератоконъюнктивит, скрофулезный паннус, эписклерит, иридоциклит, хориоретинит). Фликтеной называют небольшой инфильтрат желтого или серо-розового цвета от 1 до 3 мм на конъюнктиве или роговице глаза, который состоит из лимфоидных клеток. Фликтены бывают единичными и множественными. Они всегда сопровождаются участком гиперемии с видимым сосудистым пучком.
Диагностика туберкулеза глаз вызывает трудности, связанные с полиморфизмом изменений и разнообразием клинических проявлений. Развитие хориоидита протекает с поражением сетчатой оболочки глаза, что осложняется развитием неврита зрительного нерва. Решающим в диагностике туберкулезного поражения глаз является оценка ОДМ, ДМИ, результатов туберкулинодиагностики, результатов офтальмоскопии (выявление туберкулезных бугорков на сосудистой оболочке, передних и задних иритов, изменений в области диска зрительного нерва).
Подтверждение туберкулезной этиологии поражений глазного яблока чаще всего осуществляется на основе результатов общего обследования всего организма и органа зрения с учетом результатов туберкулинодиагностики, иммунологических, биохимических исследований и проведения тест-терапии.
В диагностике туберкулезного воспаления выделяют прямые и косвенные признаки. Прямыми доказательствами туберкулезного процесса являются туберкулезные бугорки, выявленные при гистоморфологических исследованиях биоптатов, и МБТ, выявленные при микробиологических исследованиях биологических субстратов.
При туберкулезе защитного аппарата глаза исследование биоптатов вполне возможно, но при туберкулезе оболочек глазного яблока этот метод исследования малодоступен. Он может быть использован у пациентов при микрохирургических вмешательствах на глазном яблоке: при аспирации камерной влаги, стекловидного тела, иридэктомии и хориоретинальной эндобиопсии.
Косвенные доказательства туберкулезной этиологии заболевания глаз базируются на основе клинического обследования больного, оценки глазного статуса, на результатах туберкулинодиагностики, биохимических исследований, иммунодиагностики и результатов проведения тест-терапии с применением противотуберкулезных препаратов.
Клиническая картина туберкулеза органа зрения отличается большим полиморфизмом. Туберкулезное поражение глаз — это местное проявление общей туберкулезной инфекции. Поэтому большое диагностическое значение придается выявлению признаков инфицирования организма МВТ и наличию локальных проявлений туберкулезного процесса в органах дыхания и в других органах. Из пораженных туберкулезом органов МБТ гематогенно попадают в сосудистую оболочку глаза, где и формируются туберкулезные бугорки.
Характерными признаками туберкулезного поражения органа зрения являются выявленные при офтальмологическом исследовании крупные сальные преципитаты и изолированные хориоретинальные очаги. Туберкулезный хориоретинит возникает, как правило, во время первичного инфицирования в детском или юношеском возрасте независимо от легочного туберкулеза. Последний может предшествовать туберкулезному поражению глаза, следовать за ним, возникать одновременно или отсутствовать вообще.
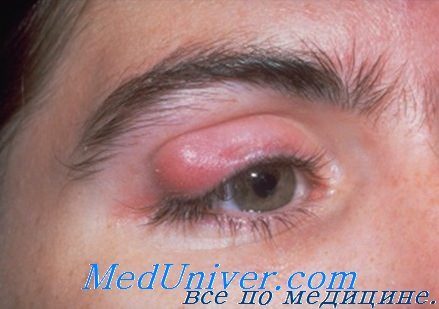
Туберкулезное поражение глаз у больных возникает не сразу, а после длительного латентного периода на фоне снижения иммунологической реактивности организма.
По результатам исследования отечественных и зарубежных авторов, отсутствие признаков туберкулезного поражения других органов и систем не может быть основанием для исключения туберкулезной этиологии заболевания глаз при наличии других косвенных признаков заболевания. Локализации туберкулеза в других органах, признаки туберкулезного инфицирования и сенсибилизации организма являются важными дополнительными диагностическими критериями.
Они свидетельствуют о вероятности туберкулезной этиологии заболевания глаз и позволяют целенаправленно решать вопрос о дозировках туберкулина для постановки туберкулиновых проб.
В диагностике туберкулезного поражения глаз многие авторы придавали важное значение положительным местным реакциям на введение туберкулина. Установлено, что у значительного числа взрослых людей с туберкулезной патологией глаз повышение кожной чувствительности к туберкулину не выявляется. Положительная реакция на туберкулин выявляется также и у значительного числа практически здоровых людей (до 80 %), что является признаком туберкулезного инфицирования.
Кроме того, положительные реакции на туберкулин наблюдаются и у лиц, привитых вакциной БЦЖ. Из этого следует, что местная реакция на пробу Манту не всегда может рассматриваться как доказательство туберкулезной природы заболеваний глаза. При введении туберкулина в организм больного человека развивается интенсивная аллергическая реакция ГЧЗТ, возникающая в результате взаимодействия туберкулина с антителами, фиксированными на лимфоцитах и мононуклеарах.
В дальнейшем механизм туберкулиновых реакций был уточнен и выявлено взаимодействие туберкулина с лимфоцитами-эффекторами, имеющими на своей поверхности специфические рецепторы. В итоге выделяются медиаторы клеточного иммунитета, одной из функций которых является вовлечение макрофагов в процесс разрушения антигена.
Различают следующие виды реакций на туберкулин: местная, общая и очаговая. По степени интенсивности местного ответа на введение туберкулина при туберкулезе принято выделять реакции гипоергические, нормергические и гиперергические. Оценку степени выраженности реакций проводят через 72 ч после введения туберкулина. Для этого измеряют поперечный диаметр возникающего на месте введения туберкулина инфильтрата (папулы). Об общей реакции судят по температуре тела и самочувствию больного.
Очаговая реакция, представляющая собой перифокальное воспаление в зоне туберкулезного поражения, оценивается с помощью биомикроскопии, офтальмоскопии, периметрии, визометрии, кампиметрии, эхобиометрии, а в последние годы и с помощью оптической когерентной томографии.
В клинике офтальмологии применяются различные методы введения туберкулина: накожная проба Пирке, накожная градуированная скарификационная проба Н. Н. Гринчара и Д. А. Карпиловского, внутрикожная проба Манту, подкожная проба Коха. С 40-х гг. прошлого века применяется методика подкожного введения малых доз туберкулина АТК от 8-го до 5-го разведений. Отсутствие очаговой реакции на пробу в 4 разведении туберкулина считалось доказательством нетуберкулезной этиологии глазного заболевания.
Несмотря на весьма малые дозы туберкулина, очаговая реакция при туберкулезе глаз в те годы выявлялась, имела диагностическое значение и широко применялась в клинической практике. О. Б. Ченцова, М. С. Смирнова в 1973 г. предложили вводить туберкулин электрофорезом через кожу предплечья и по Бургиньону в глаз через веки. Однако при применении этого метода нельзя исключить влияние гальванического тока на результат исследования. Применяется также введение туберкулина субконъюнктивально в 8—7 разведениях и одновременно внутрикожно от 6-го до 3-го разведений.
В нашей стране, по данным МНИИ ГБ им. Гельмгольца, эта проба была оценена положительно. Считается, что реакция на конъюнктиве отражает общую и местную сенсибилизацию организма. Результаты пробы расценивались в пользу туберкулеза, если между положительной локальной реакцией в глазу и на коже имелась разница в 1—2 и более разведений туберкулина.
С 80-х гг. XX в. отмечается снижение чувствительности к туберкулину как у инфицированных здоровых лиц, так и у больных туберкулезом. В это же время очаговые реакции на малые дозы туберкулина стали выявляться значительно реже. По всей вероятности, такая динамика обусловлена проведением массовой вакцинацией вакциной БЦЖ и внедрением в лечение и профилактику противотуберкулезных препаратов.
С 1996 г. начали применяться в офтальмологии для диагностики туберкулеза глаз туберкулиновые пробы с большими дозами туберкулина — от 20 до 50 ТЕ. Вначале считалось, что при отсутствии очаговой реакции на пробу Манту с 3-м разведением туберкулина и при отсутствии местной реакции можно исключить туберкулезную природу заболевания глаз. В дальнейшем было установлено, что при положительных местной, общей реакциях и отрицательной очаговой реакции на туберкулин показана постановка проб с подкожным введением туберкулина в дозе 50 ТЕ.
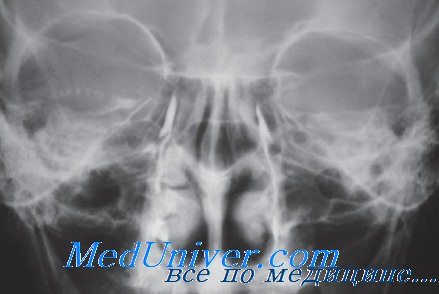
Применение туберкулинодиагностики рекомендовано при всех локализациях туберкулеза глаз. При макулярной локализации очага проба применима при одностороннем заболевании и высоких зрительных функциях парного глаза. Противопоказаними для введения туберкулина являются двусторонний макулярный процесс и значительное понижение зрения на оба глаза любого генеза. С начала 3-го тысячелетия для этих целей используется новый диагностический препарат Диаскинтест.
В современной литературе по фтизиопульмонологии имеются лишь единичные публикации о результатах применения Диаскинтеста при внелегочных локализациях туберкулеза, в том числе и при туберкулезе глаз.
Большое значение в диагностике туберкулеза глаз придается исследованию иммунологических реакций по выявлению в сыворотке крови и слезной жидкости антител к туберкулезу. К таким реакциям относятся РБТЛ, реакция микропреципитации (РМП) и реакция пассивной гемагглютинации (РПГА). Повышенные значения РБТЛ с ППД могут служить дополнительным критерием для обоснования туберкулезной этиологии: положительный результат свидетельствует в пользу наличия туберкулезной инфекции в организме.
При диагностике туберкулезных увеитов рекомендуется проведение и других иммунологических исследований: идентификации Т-лимфоцитов и их популяций, РБТЛ с радиометрическим учетом результатов, РНГА, РПК, реакции пассивной гемагглютинации (РПГ), ИФА, РТМЛ с ППД и фитогемагглютенином (ФГА), Е-РОК, активными Е-розеткообразующими клетками (аЕ-РОК), определение иммуноглобулинов в сыворотке крови и слезной жидкости, оценка активности комплемента в сыворотке крови, определение циркулирующих иммунных комплексов (ЦИК), изучение функциональной активности моноцитов, нитросинего тетразолия (НСТ-тест), выявление антигенов гистосовместимости в стандартном микролимфотоксическом тесте.
В последние годы при исследовании цитокинов у больных при передних туберкулезных увеитах выявлено увеличение содержания IL-4 в сыворотке крови и в слезе. Начали проводиться исследования местного иммунитета путем определения ряда цитокинов в слезной жидкости. Их уровни повышаются при обострении процесса и снижаются в период ремиссии.
В диагностике туберкулеза глаз вспомогательное значение имеют и биохимические исследования сыворотки крови, в том числе белковые фракции. Для этого длительное время применялась проба Блохина — исследование белкового спектра крови в динамике до и после 14-дневного лечения тубазидом и стрептомицином.
Для оценки активности и тяжести туберкулезного процесса в глазу дополнительными биохимическими тестами являются повышение уровня гистамина, серотонина, гаптоглобина, церрулоплазмина в периферической крови. Перспективным маркером туберкулезного воспалительного процесса считается повышение уровня активности фермента аденозиндезаминазы в сыворотке крови через 72 и 96 ч после введения туберкулина. Достоверным клиническим признаком туберкулезной этиологии глаз является повышение исходного уровня АДА на 55 %.
В трудных случаях проведения диагностики туберкулеза органа зрения рекомендуется проводение тест-терапии двумя-тремя противотуберкулезными препаратами.
Тест-терапия противотуберкулезными препаратами начинается через 3—5 дней после отмены неспецифической противовоспалительной терапии. Положительный эффект ее заключается в улучшении динамики патологического очага, зоны перифокального воспаления, в увеличении прозрачности оптических сред и уменьшении количества преципитатов.
Основными наиболее информативными диагностическими критериями туберкулезного заболевания глаз являются:
1) характерная офтальмологическая картина;
2) очаговая реакция на введение туберкулина (до 50 ТЕ) по типу обострения воспалительного процесса умеренной или значительной выраженности;
3) терапевтический эффект тест-терапии туберкулостатиками (изониазид периокулярно; изониазид, пиразинамид и протионамид внутрь) на фоне приема патогенетических средств (гепатопротекторы, витамины и десенсибилизирующие препараты).
Для туберкулезных увеитов характерна следующая клиническая картина: крупные сальные преципитаты в зоне Эрлиха, стромальные синехии при наличии опалесценции камерной влаги и сохранении чувствительности роговицы, изолированные хориоретинальные очаги округлой или овальной формы с наличием инфильтрации и экссудации. Туберкулезную этиологию заболевания глаз подтверждает выявление 2—3 основных критериев. В случае выявления одного критерия из вышеперечисленных и при их отсутствии устанавливается нетуберкулезная этиология заболевания.
Таким образом, в основе диагностики туберкулеза органа зрения лежит дифференцированный подход к выбору комплекса обследований в зависимости от идентификации клинических офтальмологических признаков.
При наличии патогномоничных для туберкулеза глаз признаков следует применять способ верификации туберкулезной этиологии; если туберкулезная этиология не подтвердится, необходимо проведение дополнительных исследований.
При выявлении патогномоничных признаков для внешне сходных с туберкулезом заболеваний необходимо устанавливать диагноз по клинической картине без специальных проб и тест-терапии. Такими заболеваниями являются перипапиллярная географическая хориопатия сетчатки, центральная серозная хориопатия сетчатки (1-я стадия), пигментная эпителиопатия сетчатки (2-я стадия), гетерохромная увеопатия Фукса.
При выявлении офтальмологических признаков, не характерных для туберкулеза глаз и не патогномоничных для определенных глазных заболеваний, но не исключающих хронический воспалительный процесс сосудистого тракта, необходимо применение комплекса традиционных дифференциально-диагностических исследований.
- Рекомендуем вам также статью "Туберкулез надгортанника, гортани и глотки - клиника, диагностика"
Оглавление темы "Внелегочные формы туберкулеза":- Формы туберкулеза кожи и их клиника, диагностика
- Туберкулез слизистой оболочки полости рта - клиника, диагностика
- Туберкулез периферических лимфоузлов - клиника, диагностика
- Туберкулез глаза - клиника, диагностика
- Туберкулез надгортанника, гортани и глотки - клиника, диагностика
- Туберкулезный перикардит - клиника, диагностика
- Туберкулез надпочечников - клиника, диагностика
- Туберкулез у беременных - частота, причины
- Диагностика туберкулеза у беременных
- Показания к сохранению беременности при туберкулезе
