Морфологические варианты течения туберкулеза - патологическая анатомия
Туберкулезная интоксикация наблюдается у детей и подростков. С целью патологоанатомической диагностики исследуются биоптаты периферических ЛУ. При этом в узлах выделяют три варианта изменений:
1-й — неспецифическая реакция лимфоидной ткани с наличием крупных лимфоидных фолликулов и формированием грануляционной ткани. Последняя состоит из макрофагальных и соединительнотканных элементов;
2-й — развитие туберкулезных гранулем;
3-й — малые ОТИ с развитием в ЛУ звездчатых рубчиков, связанных с капсулой.
Важным диагностическим тестом является нахождение в препаратах МБТ.
Первичный туберкулезный комплекс в легких состоит из трех элементов: первичного аффекта, лимфангита и регионарного (внутригрудного) лимфаденита. Плевра над очагом в легких утолщена и имеет сращение висцерального и париетального листков. Казеоз в очаге воспаления окружен грануляциями и зоной перифокального воспаления. ВГЛУ увеличены и содержат казеозные очаги и бугорки. Прогрессирование процесса возможно как со стороны первичного аффекта, так и со стороны ВГЛУ. Казеоз может расплавляться и отходить по бронхам. При этом формируются пневмониогенные или лимфаденогенные каверны.
В фазе заживления рассасывается перифокальное воспаление, образуется фиброзная капсула вокруг первичного очага в легких, казеоз уплотняется, инкрустируется солями извести. Вокруг очага развивается соединительная ткань. При наличии бронхиальных фистул ВГЛУ наблюдается уплотнение казеоза в узлах, отложение извести и развитие фиброзных изменений, вызывающих деформацию бронхиального дерева.
Туберкулез ВГЛУ проявляется поражением прикорневых ВГЛУ бронхопульмональной группы. Узлы увеличиваются в диаметре до 5 см и более. Первичный аффект в легких отсутствует или выражен незначительно. При прогрессировании туберкулеза процесс из ЛУ переходит на стенку бронха с образованием лимфобронхиальных свищей и лимфаденогенных каверн. В стадии заживления таких каверн наблюдается очищение их, фиброзирование и развитие грануляций вокруг свища. Здесь же развиваются фиброзные поля в стенке бронха, вызывающие нарушения проходимости бронхов. Во ВГЛУ могут откладываться соли извести в виде кальцинатов и формироваться туберкулемы средостения.
Диссеминированный туберкулез легких возникает при гематогенном, лимфогенном и бронхогенном распространении туберкулезной инфекции. Очаги в легких имеют различную величину, возраст и преимущественно продуктивный характер воспаления. При деструкциях образуются тонкостенные «штампованные» каверны на фоне выраженного склероза межальвеолярных перегородок и эмфиземы.
Острый милиарный туберкулез является самостоятельной формой заболевания или результатом прогрессирования первичного туберкулеза. Морфологически в легких обнаруживаются множественные мелкие бугорки однотипного строения. По характеру воспаления различают преимущественно продуктивные, преимущественно альтернативные и преимущественно экссудативные бугорки. Они обычно связаны со стенкой мелких сосудов.
Очаговый туберкулез локализуется в одном-двух бронхолегочных сегментах. Размер очагов не превышает 1 см. Свежие очаги представляют собой внутридольковые эндо- и панбронхиты. При старых очагах имеется хорошо выраженная капсула. Казеоз в них подвергается обызвествлению. При обострении процесса вокруг очагов появляется зона перифокального воспаления. В процесс вовлекается стенка бронха. Она может разрушаться, и на месте очага образуется небольшая каверна. Группа очагов при прогрессировании может сливаться и переходить в инфильтративный туберкулез. При затихании процесса очаги инкапсулируются и фиброзируются. Очаговые процессы могут быть самостоятельными или развиваться из инфильтративного, фиброзно-кавернозного и диссеминированного туберкулеза легких.
Инфильтративный туберкулез возникает при прогрессировании очагового туберкулеза. При благоприятном течении болезни происходит рассасывание специфического воспаления. Инфильтраты трансформируются в очаговый туберкулез с развитием инкапсулированных и петрифицированных очагов в легких. При прогрессировании инфильтративного туберкулеза зона перифокального воспаления увеличивается и может захватывать долю легкого и более. Такие лобиты на разрезе имеют участки казеоза. При распаде в инфильтрате образуется полость распада, а в дальнейшем — каверна, состоящая из трех оболочек: пиогенной, грануляционной и фиброзной.
В отличие от сформированной каверны полость распада имеет только первые две оболочки. В центре поражения имеется творожистый некроз. Он всегда окружен экссудативной зоной. При казеозной пневмонии большую часть специфического воспаления составляет казеоз.
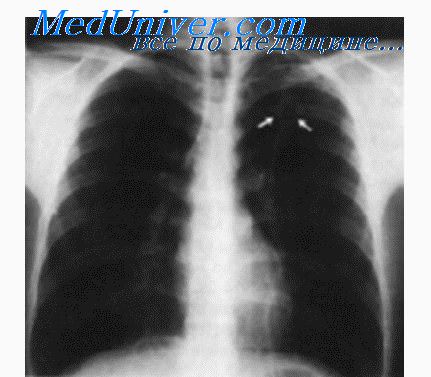
Туберкулема легких представляет собой инкапсулированный очаг более 1 см в диаметре, характеризующийся длительным торпидным течением. Туберкулемы могут быть солитарными, множественными, слоистыми и конгломератными. В туберкулеме имеется участок творожистого некроза, который окружен узкой зоной грануляции и тонкой фиброзной капсулой. Казеоз в туберкулеме редко подвергается обызвествлению. Заполненная каверна (казеома) может иметь вид туберкулемы. Капсула казеомы — более широкая за счет увеличения зоны грануляций и фиброза.
При прогрессировании туберкулеза процесс с капсулы туберкулемы переходит на окружающую легочную ткань. Вокруг возникает зона перифокального воспаления и наблюдается высыпание бугорков вдоль лимфатических путей. При прорыве казеоза в бронх на месте туберкулемы остается каверна. Она может быть источником бронхогенной диссеминации. При заживлении вначале происходит очищение каверны от казеозных масс, а затем идет ее рубцевание.
Кавернозный туберкулез характеризуется наличием сформированной тонкостенной каверны на месте казеозного очага. При этом отсутствуют выраженные фиброзные изменения в окружающей легочной ткани. Развивается обычно из очагового, инфильтративного, диссеминированного туберкулеза легких и гранулем. Каверны могут спадаться и на их месте образуется рубец. В тех случаях, когда каверна не спадается, заживление идет по пути формирования очищенной полости. Однако полная санация каверны требует длительного времени.
Фиброзно-кавернозный туберкулез возникает при прогрессировании любой формы первичного или вторичного туберкулеза. При нем в одном или обоих легких имеется несколько каверн на фоне фиброзно-измененной легочной ткани. Каверны бывают малые (до 2 см), средние (до 4 см), большие (до 6 см) и гигантские (свыше 6 см). Стенки фиброзной каверны трехслойные. Они состоят из казеозного, грануляционного и фиброзного слоев. Пораженная доля тесно окружена плевральными спайками. В кавернах имеются «балки» — облитерированные кровеносные сосуды.
При длительном течении фиброзно-кавернозного туберкулеза отмечается нарастание фиброзирования и деформации легочной ткани. Бронхи подвергаются деформации с образованием цилиндрических и мешотчатых бронхоэктазов.
Цирротический туберкулез проявляется развитием грубого цирроза, бронхоэктазов, эмфиземы и каверн без прогрессирования. Изменения могут быть различными по объему. Плевра при таких процессах утолщена, нередко хрящевой консистенции с толщиной до 3 см. Легкое пронизано грубыми фиброзными тяжами. Неспецифическое воспаление выражено при таких процессах в стенках расширенных бронхов и в измененной легочной ткани.
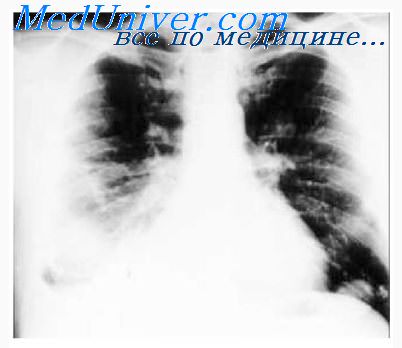
Туберкулезный плеврит {эмпиема плевры) чаще всего осложняет течение различных форм туберкулеза. Туберкулезный плеврит может быть серозным, серозно-фибринозным, гнойным или геморрагическим. Исход его — рассасывание экссудата, фиброзирование плевральных листков, развитие эмпиемы плевры. Последняя может быть осумкованной или занимать всю полость. При этом плевра значительно утолщена с явлениями оссификации и кальцинации. При формировании «панцирного» плеврита показаны хирургические вмешательства. Прогрессирование эмпиемы плевры характеризуется распространением процесса на прилежащую легочную ткань и на грудную стенку с развитием остеомиелита ребер и плевроторакальных свищей.
Основные неспецифические осложнения туберкулеза легких проявляются легочными кровотечениями, неспецифической инфекцией, развитием легочного сердца, спонтанного пневмоторакса и амилоидоза внутренних органов.
Наибольшую опасность для жизни представляют легочные кровохарканья и легочные кровотечения. Возникновение их связано с различными патогенетическими механизмами, основными из которых являются следующие: haemorragia per diapedesin, hemorragia per diabrosin, hemorragia per rexin. Диапедез (выход за пределы сосудистой стенки) эритроцитов наблюдается при выраженном экссудативном компоненте воспаления без распада легочной ткани. При распаде легочной ткани кровотечения связаны с диаброзом (расплавлением) сосудов казеозными массами пиогенной капсулы — внутренней стенки каверны.
Рексинные кровотечения связаны с разрывом кровеносных сосудов, находящихся в каверне. Это происходит при блокировании каверны, когда в устье отводящего бронха возникает туберкулезный эндобронхит. При этом возникают блокированные каверны. Фтизиатры их часто называют «раздутыми», то есть увеличенными в размерах. Из-за того, что акт дыхания является активным, воздух при вдохе проникает в каверну, а при выдохе (пассивном акте) не выходит из каверны в связи со значительным уменьшением устья отводящего бронха, связанного с эндобронхитом. Каверна увеличивается в размерах, что сопровождается перерастяжением сосудов внутри каверны и их разрывом. Количественная сторона кровотечения при этом зависит от калибра поврежденных кровеносных сосудов.
Снижение и прекращение активности туберкулезного процесса в легких ведет к формированию ОТИ, которые могут быть малыми и выраженными. С наличием ОТИ связана экзацербация (эндогенная реактивация) специфического воспаления — обострения и рецидивы заболевания. Эти изменения характеризуются наличием рубцов, кальцинированных очагов, остаточных полостей в легких, деформацией бронхолегочной структуры из-за фиброза, склероза и цирроза. Диагноз посттуберкулезного склероза ставится в тех случаях, когда фиброзные изменения занимают не меньше 2/3 легкого с его резкой деформацией.
Основная причина смерти при туберкулезе органов дыхания в современных условиях — прогрессирование туберкулезного процесса, сопровождающегося выраженными интоксикационным, торакальным синдромами и дистрофией внутренних органов. Смерть может наступить от отека головного мозга, от нарастающей почечной недостаточности, от массивного легочного кровотечения, от развития хронической легочно-сердечной недостаточности, от осложнения неспецифической и грибковой инфекцией.

- Рекомендуем вам также статью "Обязательный диагностический минимум (ОДМ) на туберкулез"
Оглавление темы "Эпидемиология туберкулеза":- Частота и распространенность туберкулеза в России
- Эпидемиология туберкулеза - пути распространения
- Группы риска заболевания туберкулезом
- Эпидемиологические показатели заболеваемости туберкулезом
- Механизмы развития (патогенез) туберкулеза легких
- Патологическая анатомия туберкулеза - морфология
- Морфологические варианты течения туберкулеза - патологическая анатомия
- Обязательный диагностический минимум (ОДМ) на туберкулез
- Боль в грудной клетке при туберкулезе. Какая она?
- Кашель при туберкулезе. Какой он?
