Механизмы передачи возбудителей инфекции - зооантропонозов
В соответствии с учением Л. В. Громашевского, процесс эволюции паразитизма возбудителей инфекций неразрывно связан с механизмом их передачи. В полной зависимости от механизма передачи находятся биологические свойства патогенного микроорганизма наряду с его паразитической приспособленностью к роли специфического возбудителя инфекционной болезни. Им определяются основные клиникопатогенетические особенности каждой инфекционной болезни, обусловливаются основные эпидемиологические закономерности ее: пути и факторы передачи возбудителя, характер распространения, интенсивность эпидемического процесса, периодичность, сезонность, возрастная и профессиональная заболеваемость и др.
Механизмом передачи возбудителя также определяются пути и методы борьбы с каждой инфекционной болезнью. Известно, что одной из приспособительных особенностей паразитических микроорганизмов, способствующей реализации механизмов их последующей передачи, является массивность и длительность выделения возбудителей из источника.
Например, туляремия у высоковосприимчивых и высокочувствительных к этой инфекции грызунов сопровождается интенсивной бактериемией и обильным выделением возбудителей с мочой и испражнениями. Интенсивность обсеменения паренхиматозных органов и крови достигает к концу заболевания 10—100 млрд. микробных клеток на 1 г ткани или 1 мл крови, а в 1 мл мочи павших животных содержится до 1 млн. микробных клеток возбудителя (Олсуфьев и Дунаева, 1970).
Крупный и мелкий рогатый скот, больной бруцеллезом, обильно выделяет возбудителей с абортированным плодом, околоплодной жидкостью, плацентой, влагалищными секретами, мочой, калом и молоком.
Животные, больные сибирской язвой, обильно выделяют возбудителей инфекции с мочой, испражнениями, слюной и другими экскретами.
У животных, переболевших лептоспирозом в острой (собаки, крупный рогатый скот) или стертой (грызуны, свиньи) форме, лептоспиры продолжают паразитировать в извитых канальцах почек и выводятся во внешнюю среду с мочой. Длительность лептоспироурии у грызунов составляет от 1 месяца до 1 года и более (Ананьин и Карасева), у крупного рогатого скота — 120 дней, у свиней — 154 дня, у собак — 700 дней (Любашенко).
Особенностью патогенеза инфекционного процесса многих зооантропонозов у человека (в отличие от животных — основных хозяев возбудителей этих инфекций) является то обстоятельство, что человек либо не выделяет возбудителей во внешнюю среду, либо выделяет их в редких случаях и в такой слабой концентрации, которая не в состоянии обеспечить циркуляцию их в природе и, в первую очередь, обеспечить эффективное заражение.
Известно, что туляремия не передается от больного человека здоровому. Многие авторы в прошлом (Синай с соавт., Покровская, Хатеневер и др.) полагали, что в организме человека вирулентность микроба ослабляется. Однако результаты всестороннего изучения культур, выделенных от человека, свидетельствуют о том, что эти штаммы являются высоковирулентными, а также вполне типичными по другим биологическим свойствам (Карпов и Антонов, Машков, Jirard, Bell с соавт. и др.).
Туляремия у человека протекает при относительно скудном обсеменении тканей и выделении (моча, мокрота и т. д.) возбудителей этой болезни, что резко отличает от течения ее у большинства высоко чувствительных к туляремии видов грызунов (Руднев).
По мнению ряда авторов (Bieling, Herzberg и др.), человек не может являться источником инфекции при лихорадке Ку в силу того, что в его организме возбудитель теряет свою патогенность. Однако это положение умозрительно, не подкреплено фактическими доказательствами. Редкость распространения лихорадки Ку среди людей через инфицированную мокроту объясняется главным образом тем обстоятельством, что больной легочной формой лишь в исключительных случаях может создать такую высокую концентрацию возбудителя в воздухе, которая явилась бы достаточной для заражения (Федорова).
Больной бубонной чумой практически безопасен для окружающих, так как отделяемое бубона содержит весьма мало либо совсем не содержит чумных микробов (Pollitzer). Лишь когда бубонная чума заканчивается летальным исходом, т. е. происходит превращение ее в бубонно-септическую форму с интенсивной бактериемией, иногда при наличии блох — переносчиков возбудителя инфекции (Pulex irritans или X. cheopis) возможна ее передача другим людям. Внутридомовая передача чумы в прошлом наблюдалась на юго-востоке России (Новикова и Лалазаров), в Африке (Blanc и Baltazard, цит. по Николаеву).
Широко известна высокая эпидемиологическая опасность больных легочной формой чумы. Однако в отношении этой формы инфекции весьма важно то обстоятельство, что для заражения через легкие требуются значительно большие дозы возбудителя чумы, чем при заражении через кожу. В связи с этим, хотя и известны случаи заболевания первичной легочной чумой лиц, соприкасавшихся с больным короткое время, надо отметить, что обычно эта болезнь поражает лишь тех людей, которые длительно общались с больным (Николаев).
В очагах крысиной чумы в Индии, Индонезии и на Мадагаскаре вспышки легочной формы заболевания людей всегда бывали чрезвычайно редко, тогда как в природных очагах чума здесь еще недавно возникала довольно часто. Возможно, это связано с географическими особенностями, повлиявшими на свойства бактериального аэрозоля. По данным А. К. Акиева, формирование первичной легочной чумы может происходить только в том случае, когда в бактериальном аэрозоле, выделяемом больным, преобладают частицы величиной 5—10 мкм. Это возможно лишь в сравнительно сухом воздухе.
Во влажном воздухе (более 70% относительной влажности) частицы аэрозоля не проникают в легкие, задерживаясь в верхних дыхательных путях. Напротив, в чрезмерно сухом климате (около 50% влажности) капли аэрозоля, выделяемые больными, почти полностью испаряются на расстоянии до 30 см от места образования и при этом почти все бактерии гибнут. Эти биологические факторы имеют важное значение (наряду с социальными условиями) в эпидемиологии первичной чумы, что следует учитывать при разработке вопросов эпидемиологии конкретных вспышек этой формы болезни.
Как известно, культуры бруцелл выделяются у больных людей в острой стадии заболевания, а также в отдаленный период после заболевания. Это вызвало предположение некоторых авторов о возможности передачи инфекции от больных людей здоровым.
Вместе с тем процент высеваемости бруцелл из мочи больных и переболевших бруцеллезом козье-овечьего типа (В. melitensis) сравнительно невелик: он составляет лишь 5—14% (Первушин, Вершилова).
Эпидемиологическими наблюдениями, как правило, предположения о возможности передачи инфекции от больного человека здоровому не подтверждаются (Вершилова и Голубева). Концентрация бруцелл в моче человека невелика. Даже в период острого заболевания получение уринокультур удается с трудом и требует применения методов концентрации бруцелл для их обнаружения. П. А. Вершилова и А. А. Голубева полагают, что если даже принять во внимание возможность выделения бруцелл с мочой, то, по-видимому, соблюдение элементарных гигиенических навыков надежно предохраняет от заражения при контакте с больным человеком.
Приведенные примеры убеждают в том, что при большинстве зооантропонозов уже первая стадия механизма передачи возбудителя инфекций — выход возбудителя из зараженного организма — является в человеческом организме «дефектной»: особенности патогенеза инфекционного процесса обусловливают скудность выделения возбудителей зараженным человеком во внешнюю среду; это обстоятельство уже само по себе определяет слабую заразительность человека при зооантропонозах.
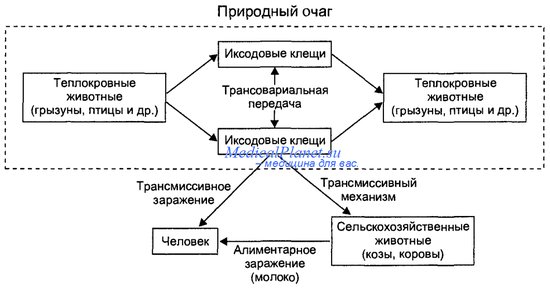
Вторая стадия механизма передачи — стадия пребывания возбудителей во внешней среде после выхода из зараженного организма — при большинстве зооантропонозов не препятствует реализации механизма их передачи как в связи с приспособленностью возбудителей к организму переносчиков, так и в результате значительной устойчивости возбудителей большинства зооантропонозов к неблагоприятным воздействиям факторов внешней среды.
Так, устойчивость во внешней среде сальмонелл, как и возбудителей бруцеллеза, значительно превосходит устойчивость возбудителей таких кишечных антропонозов, как брюшной тиф, паратифы, дизентерия.
Сравнительно высокой устойчивостью во внешней среде отличаются возбудители и других зооантропонозных инфекций.
Возбудитель чумы может сохраняться в почве нор при отсутствии грызунов и блох в течение нескольких месяцев. По своей жизнеспособности на искусственных питательных средах при низкой температуре Past. pestis среди патогенных неспорообразующих видов не имеет себе подобных (Коробкова). В отличие от других грамотрицательных патогенных бактерий туляремийный микроб сравнительно долго сохраняется в различных объектах внешней среды =(в воде, влажной почве), особенно при низкой температуре (Олсуфьев).
Несмотря на то, что возбудителя сапа относят к микроорганизмам, сравнительно малоустойчивым во внешней среде, в выделениях больных животных он может сохраняться в течение нескольких недель даже при действии на него прямого солнечного света (Кравченко). Весьма устойчивы во внешней среде листерии, которые способны в почве и воде сохраняться при умеренных или низких температурах месяцами и даже годами, а при наличии благоприятных условий — и размножаться в этих субстратах (Поманская). Высокой устойчивостью во внешней среде отличаются эризипелотриксы, у которых, в частности, особенно выражена резистентность против гниения: в гниющих органах животных возбудитель эризипелоида может сохраняться месяцами (Олсуфьев).
Нет необходимости упоминать о чрезвычайной устойчивости во внешней среде спорообразующих возбудителей зооантропонозных инфекций (сибирской язвы, столбняка, ботулизма и др.), способных сохранять жизнеспособность в почве в течение десятилетий.
Таким образом, стадия пребывания во внешней среде протекает для возбудителей большинства зооантропонозных инфекций благодаря их повышенной устойчивости относительно благополучно. Не вызывает сомнений то, что отсутствие или слабая выраженность заразности больных зооантропонозными инфекциями людей в значительной мере обусловлены сложностью реализации третьей стадии механизма передачи — проникновения возбудителей в заражаемый организм, что связано с частым отсутствием условий, необходимых для этого.
Некоторые из них (укусы, обработка продуктов, употребление мяса) вовсе не могут возникать во взаимоотношениях между людьми, другие могут возникать лишь в особых случаях (кормление ребенка материнским молоком, хирургическое вмешательство или вскрытие заразного трупа человека). Перенос возбудителей инфекции от человека к человеку кровососущими членистоногими возможен лишь в случаях, когда эктопаразит животного способен обитать в условиях человеческого жилья и может систематически питаться человеческой кровью.
Легко воспроизводимыми условиями остаются только тесная бытовая близость и уход за больными. Но и здесь в силу особенностей взаимоотношений больного и здорового человека передача возбудителей инфекций возможна лишь в ограниченных случаях, а многие способы заражения человека от животных во взаимоотношениях людей вообще невозможны. И. С. Безденежных подчеркивает, что больной человек в большинстве случаев помещается в лечебные учреждения и поэтому оказывается в условиях, практически исключающих возможность распространения инфекции (изоляция от родных и знакомых, соблюдение мер профилактики). При оставлении больного дома обычно также принимаются меры предосторожности (выделение отдельной посуды, мытье рук в процессе ухода за больным и т. д.).
Возможность попадания возбудителей с выделениями больного на посуду, в пищу и воду и передачи инфекции кровососущими членистоногими также резко ограничены.
- Читать "Классификация зооантропонозов по способности передаваться от человека к человеку"
Оглавление темы "Зоонозы":- Зоонозы и зооантропонозы - определение
- Антропозоонозы - определение, примеры
- Источник инфекции - хозяин и резервуар возбудителя
- Внешняя среда как источник возбудителя инфекции (резервуар)
- Основные и второстепенные хозяева возбудителя инфекции (резервуары)
- Первичные и вторичные хозяева инфекции
- Животные как источники возбудителей инфекции
- Механизмы передачи возбудителей инфекции - зооантропонозов
- Классификация зооантропонозов по способности передаваться от человека к человеку
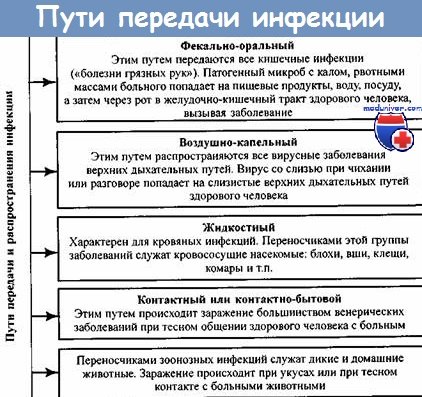
- Фекально-оральный механизм передачи возбудителя инфекции при зооантропонозах
