Рак шейки матки при ВИЧ и ее причины
Результаты различных исследований указывают на то, у ВИЧ-инфицированных женщин может обнаруживаться далеко зашедшая стадия рака шейки матки. Агрессивные опухоли наблюдают у пациентов с поврежденной иммунной системой, что оценивают по параметру количества CD4-клеток в крови.
Вариабельность ответа организма женщины на опухоль, очевидно, зависит от инфицированности ВИЧ.
У инфицированных ВИЧ женщин возрастает как частота развития сервикальных карцином, так и тяжесть поражения. У ВИЧ-инфицированных женщин в два раза повышен риск обнаружения патологии при цитологическом исследовании мазка шейки матки по сравнению с неинфицированными женщинами и часто обнаруживается персистирующая инфекция HPV.
У ВИЧ-инфицированных женщин также увеличен риск развития сквамозных внутриэпителиальных очагов поражений, предшествующих развитию рака шейки матки. За трехлетний период наблюдения за ВИЧ-инфицированными женщинами рак шейки матки зарегистрировали у 20% пациенток.
У ВИЧ-инфицированных женщин также повышен риск развития инвазивной карциномы вульвы, что говорит о необходимости тщательного обследования половых органов и околоанальной области у ВИЧ-инфицированных женщин.
До сих пор не доказано увеличение риска развития инвазивного рака шейки матки у ВИЧ-инфицированных женщин по сравнению с неинфицированными, что, возможно, зависит от социальных и экономических факторов. В некоторых популяциях рак шейки матки является одним из наиболее распространенных индикаторных заболеваний, характерных для ВИЧ-инфицированных пациентов, прогрессирующих к стадии СПИД, и наличие инвазивной формы рака шейки матки в настоящее время определяют как компонент, характерный для диагноза СПИДа.
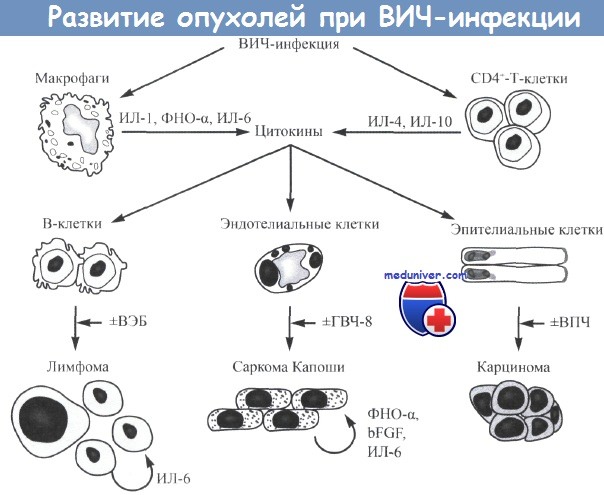
Вирусная инфекция макрофагов, CD4+-клеток или других клеток может вызывать выработку цитокинов, которые усиливают пролиферацию некоторых клеток-мишеней, в частности В-клеток, эндотелиальных и эпителиальных клеток.
Усиление репликации клеток, связанное как с аутокринной выработкой цитокинов, так и с последующим инфицированием вирусами (вирусом Эпштейна-Барр [ВЭБ] или герпесвирусом человека 8 [HHV-8]) может в итоге приводить к развитию злокачественных опухолей.
В некоторых случаях, в частности при В-клеточных лимфомах и саркоме Капоши, злокачественное состояние клеточной популяции поддерживается за счет продолжающейся выработки цитокинов опухолевыми клетками.
Механизм трансформации клеток шейки матки сходен с таковым для анальной карциномы; также до сих пор не определена роль HPV в развитии этой опухоли. Если патогенное воздействие папилломавируса на гены супрессии опухолевого роста представляется обоснованным, то остается необъяснимым, почему эти опухоли с большей вероятностью развиваются у людей с поврежденной иммунной системой. Предположительно, как обсуждалось при рассмотрении В-лимфом, за усиление пролиферации эпителиальных клеток и усиление репликации HPV могут быть ответственны избыточно продуцируемые цитокины.
Как отмечалось выше, развитие этого типа рака не всегда ассоциировано с присутствием папилломавируса; в редких случаях обнаруживаются не содержащие вируса раковые опухоли шейки матки. Эти наблюдения подчеркивают, что в молекулярных механизмах канцерогенеза вирусы могут играть роль кофакторов в развитии злокачественного новообразования.
Наконец, возможную роль HPV-инфекции в развитии опухоли показали исследования женщин, принимающих высокоактивную антиретровирусную терапию, на фоне которой у пациенток наблюдалось замедление прогрессирования HPV-инфекции и регрессия опухоли, в том числе внутриэпителиального рака шейки матки. Тем не менее персистенция инфекции HPV у большинства женщин упорно сохранялась.
Это может быть связано с восстановлением иммунных реакций против HPV. В связи с этим уменьшение частоты встречаемости рака шейки матки у женщин, вакцинированных против HPV, говорит о значении иммунной системы для предотвращения развития такой опухоли.
Собранные данные говорят о том, что инфицирование папилломавирусом (HPV) способствует развитию раковых опухолей анального канала и шейки матки за счет подавления клеточных белков, контролирующих деление клетки - р53 и RB. При интенсификации деления клеток с повышенной вероятностью могут возникать хромосомные аберрации и происходить опухолевая трансформация клетки.
Как обсуждалось выше, существует сходное объяснение механизмов развития саркомы Капоши и В-клеточных лимфом. В организме хозяина на фоне иммуносупрессии способна усиливаться репликация папилломавирусов, а также рост злокачественных клеток. Именно поэтому такие раковые опухоли, вызванные HPV, на фоне иммуносупрессии прогрессируют значительно агрессивнее.
Тем не менее анальная карцинома и рак шейки матки могут развиваться, хотя и редко, в отсутствие признаков инфекции HPV. В таких случаях необходимо дополнительное исследование возможного влияния аномально продуцируемых цитокинов. Наконец, большинство исследований говорит о том, что HAART оказывает лишь небольшое влияние на CIN (цервикальная интраэпителиальная неоплазия) и практически не влияет на частоту встречаемости раковых опухолей анального канала и выживание пациента при развитии таких опухолей.
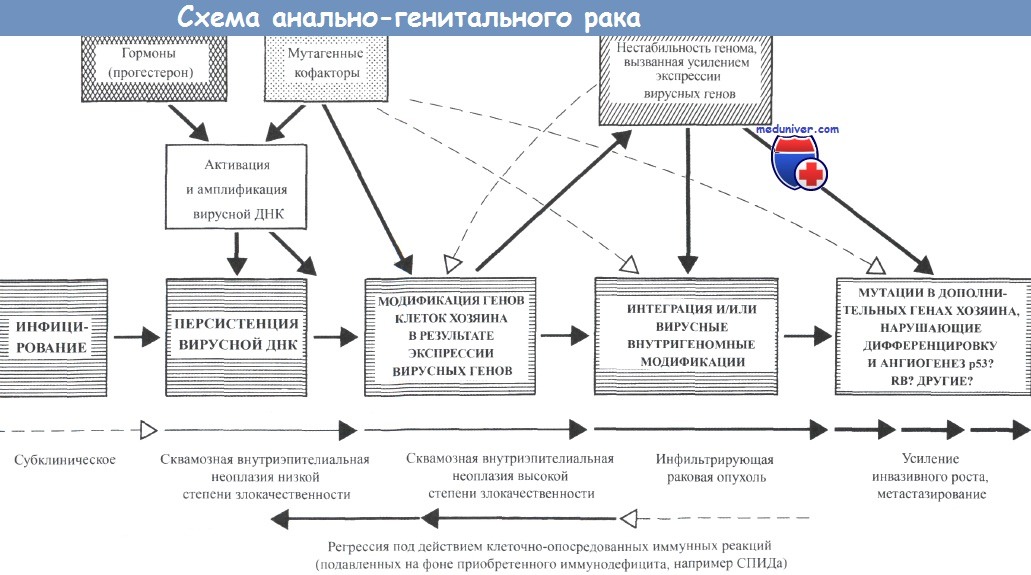
Субклиническое течение инфекции папилломавирусом человека приводит к персистенции вируса, и действие различных факторов вызывает окончательную трансформацию.
Как и в случае других опухолей, это может быть связано с хромосомными аберрациями, вызванными нестабильностью генома.
Контроль над опухолью или регрессия опухоли могут быть опосредованы клеточным иммунным ответом, который отсутствует при ВИЧ-инфекции.
- Читать "Резюме по онкологическим заболеваниям у ВИЧ-инфицированных"
Оглавление темы "ВИЧ":- Эпидемиология В-клеточных лимфом при ВИЧ
- Механизмы развития В-клеточной лимфомы при ВИЧ
- Клиника В-клеточной лимфомы при ВИЧ
- Анальный рак при ВИЧ и его причины
- Механизмы развития рака анального канала
- Рак шейки матки при ВИЧ и ее причины
- Резюме по онкологическим заболеваниям у ВИЧ-инфицированных
- Факторы способствующие прогрессированию ВИЧ-инфекции (кофакторы)
- Влияние герпесвируса на течение ВИЧ-инфекции
- Влияние вирусных инфекций на течение ВИЧ-инфекции
