Туберкулез кожи - диагностика, лечение
Клинические проявления туберкулеза кожи очень разнообразны, что зависит от пути передачи Mycobacterium tuberculosis и иммунного ответа.
Обратите внимание! В настоящее время отмечается значительный рост заболеваемости туберкулезом кожи во всем мире, что обусловлено распространением вируса иммунодефицита человека, резистентностью Mycobacterium tuberculosis, расширением показаний к применению иммуносупрессивной терапии и увеличением миграции населения.
Синонимы: бородавка прозектора, бородавчатая волчанка, колликвативный туберкулез кожи, tuberculosis cutis orificialis, люпоидный туберкулез, генерализованный острый туберкулез кожи, метастатический туберкулезный абсцесс.
Классификация туберкулеза кожи
Экзогенный туберкулез кожи:
1. Туберкулезный шанкр: первичная инокуляция возбудителя туберкулеза через кожу/слизистые у неиммунизированного пациента.
2. Бородавчатый туберкулез кожи: повторная инокуляция возбудителя туберкулеза через кожу/слизистые.
Эндогенное распространение туберкулеза кожи:
1. Скрофулодерма: туберкулез кожи, развившийся на фоне первичного туберкулезного очага (в лимфатических узлах, костях).
2. Орифициальный туберкулез: аутоинокуляция возбудителя из очага активного туберкулеза внутреннего органа в кожу/ слизистые при нарушении иммунитета.
3. Туберкулезная волчанка: распространение реинфекции у пациентов с замедленным типом гиперчувствительности (Т-клеточный иммунитет).
4. Милиарный туберкулез: гематогенное распространение инфекции из легких у лиц с ослабленным иммунитетом.
5. Туберкулезная гумма: гематогенное распространение при бактериемии и сниженной резистентности.
Эпидемиология туберкулеза кожи
Возраст: любой.
Заболеваемость: 300 случаев на 100000 населения развивающихся стран.
Этиология: М. tuberculosis, реже Mycobacterium bovis, бацилла Кальметта-Герена.
Передача инфекции: экзогенный путь, аутоинокуляция или эндогенный путь.
Патофизиология туберкулеза кожи
Туберкулез вызывается кислотоустойчивой палочкой М. tuberculosis. Передача инфекции происходит воздушно-капельным путем при вдыхании, глотании или аутоинокуляции. Пациент может быть сенсибилизирован, что приводит к различной выраженности клеточно-опосредованного иммунитета и разнообразным клиническим проявлениям.
Поражения могут возникать в результате прямой инокуляции, экзогенно, в области кожных покровов или слизистых (туберкулезный шанкр, бородавчатый туберкулез кожи), или в результате эндогенной инфекции (скрофулодерма, милиарный туберкулез, туберкулезная гумма, орифициальный туберкулез, туберкулезная волчанка). Наконец, выделяют также иммунные реакции кожи, вызванные М. tuberculosis, которые называются туберкулидами.
Анамнез туберкулеза кожи
Клинические проявления, вызванные М. tuberculosis, зависят от пути передачи, способа распространения и клеточного иммунного ответа пациента.
Туберкулезный шанкр развивается через 2-4 недели после инокуляции, появляется папула, которая постепенно увеличивается в размерах. На ее месте формируется узел, который изъязвляется и спонтанно регрессирует через 3-12 месяцев.
Бородавчатый туберкулез кожи начинается с появления бородавчато подобной папулы, она увеличивается до размеров бляшки, из которой может выделяться гной или остатки керати-ноцитов, затем через несколько лет высыпания спонтанно разрешаются.
Скрофулодерма начинается с образования подкожного узелка в результате инфицирования подлежащих лимфатических узлов или костей, что приводит к изъязвлению и формированию полости, при излечении образуется келоидный рубец.
Орифициальный туберкулез возникает в области отверстий на фоне активной туберкулезной инфекции (легких, кишечника или аногенитальной области). Вначале появляется папулы, затем образуется болезненная язва, которая спонтанно не разрешается.
Туберкулезная волчанка представлена бляшками, язвами, вегетирую-щими, опухолевидными или папуло-нодулярными поражениями при гиперчувствительности замедленного типа. Высыпания существуют годами и разрешаются с рубцеванием.
Милиарный туберкулез обычно развивается на фоне туберкулеза легких и бактериемии. Высыпания представлены мелкими папулами, везикулами, которые разрешаются с образованием рубцов. Туберкулезная гумма обычно развивается на фоне бактериемии. Кожные высыпания представлены подкожными узелками, наблюдается изъязвление и образование полостей.
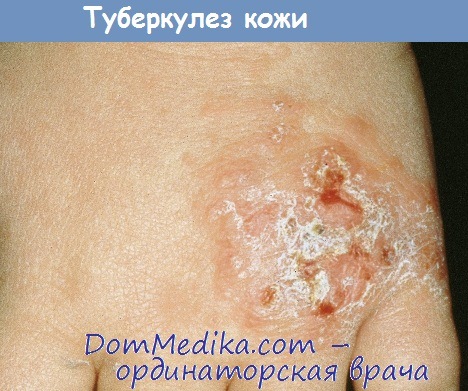
Клиника туберкулеза кожи
Тип высыпаний: пятна, папулы, язвы (туберкулезный шанкр), корочки, бляшки, узловые образования.
Цвет: красный, красно-коричневый.
Диаскопия: симптом яблочного желе, желто-коричневый цвет.
Локализация: незащищенные участки кожи: кисти, стопы, голова и шея.
Дифференциальная диагностика туберкулеза кожи
Туберкулез следует дифференцировать с широким спектром заболеваний.
Состояния, вызванные М. tuberculosis, дифференцируют с сифилисом, лихорадкой от кошачьих царапин, споротрихозом; заболевания, вызванные М. таггпит - с глубокой грибковой инфекцией, саркоидозом, бородавками, гипертрофическим плоским лишаем, гнойным гидраденитом, конглобатными акне, простым герпесом, рецидивирующим афтозным стоматитом, ветряной оспой, острым лихеноидным и вариолиформным парапсориазом, вирусной экзантемой, лимфомой, красной волчанкой, лепрой, лейшманиозом или панникулитом.
Лабораторная диагностика туберкулеза кожи
Дерматопатология:
1. Туберкулезный шанкр: неспецифическое воспаление, некроз, присутствие возбудителя, в дальнейшем выявляются клетки Лангерганса, лимфоциты, казеозный некроз и отсутствие палочек.
2. Бородавчатый туберкулез кожи: псевдоэпителиоматозная гиперплазия, микроабсцессы, единичные гранулематозные очаги, несколько палочек.
3. Скрофулодерма: грануляционная ткань и казеозный некроз в глубоких слоях эпидермиса, наличие возбудителя в гное.
4. Орифициальный туберкулез: неспецифическое воспаление и некроз, возбудитель легко обнаруживается.
5. Туберкулезная волчанка: выраженные бугорки, палочки не визуализируются.
6. Милиарный туберкулез/туберкулезная гумма: некроз и абсцессы, изобилие бацилл.
Культуральный метод: М. tuberculosis может обнаруживаться при всех клинических формах туберкулеза.
Полимеразная цепная реакция: при всех клинических формах туберкулеза определяется ДНК М. tuberculosis.
Кожные пробы: при туберкулезном шанкре интрадермальные кожные пробы могут быть как отрицательными, так и положительными; при милиарном туберкулезе и туберкулезной гумме пробы отрицательные, при туберкулезной волчанке скрофулодерме и бородавчатом туберкулезе кожи - положительные, при орифициальном туберкулезе - вариабельные.
Течение и прогноз туберкулеза кожи
Наблюдаются различные варианты течения туберкулеза кожи.
Туберкулезный шанкр спонтанно регрессирует через 3-12 месяцев.
Бородавчатый туберкулез кожи спонтанно регрессирует через несколько лет.
Скрофулодерма медленно разрешается с образованием келоидного рубца.
Орифициальный туберкулез приводит к образованию болезненных язв, которые спонтанно не регрессируют.
Поражения при туберкулезной волчанке персистируют годы и разрешаются с образованием рубца.
Милиарный туберкулез/туберкулезная гумма разрешаются с образованием келоидного рубца.
Лечение туберкулеза кожи
Лечение туберкулеза кожи такое же, как и при туберкулезе легких. Изониазид и рифампин, рифапентин или рифабутин в сочетании с этамбутолом, стрептомицином или пиразинамидом могут применяться в течение 9-12 месяцев. Могут быть опробованы более короткие курсы с применением комбинации из четырех препаратов.
Препараты второй линии включают циклосерин, этионамид, протионамид, тиацетазон, P-аминосалициловую кислоту, капрео-мицин, виомицин, амикацин, кнамицин, левофлоксацин, гатифлоксацин и моксифлоксацин.
- Читать "Микобактериальная инфекция кожи (M.marinum) - диагностика, лечение"
Оглавление темы "Дерматология":- Лепра у детей - диагностика, лечение
- Туберкулез кожи - диагностика, лечение
- Микобактериальная инфекция кожи (M.marinum) - диагностика, лечение
- Лайм-боррелиоз - диагностика, лечение
- Грибковые поражения кожи - классификация
- Грибковые поражения волосистой части головы - диагностика, лечение
- Грибковые поражения лица - диагностика, лечение
- Грибковые поражения туловища - диагностика, лечение
- Паховая дерматофития - диагностика, лечение
- Дематофития стоп - диагностика, лечение
