Приобретенный токсоплазмоз у детей. Диагностика
Приобретенный токсоплазмоз у детей встречается редко. Его не всегда легко отличить от реактивации врожденного латентного токсоплазмоза. Клинически приобретенный токсоплазмоз иногда сопровождается явлениями энцефалита и менинго-энцефалита с различной тяжести миальгией, лихорадкой ремиттирующего типа; иногда наблюдается миокардит, пневмония [Берике (Воеricke)].
Отмечается припухание затылочных, шейных, подмышечных лимфатических узлов и увеличение селезенки (Берике). При этой форме заболевания очаги обызвествления не наблюдались. Типичные для врожденного токсоплазмоза изменения глазного дна встречаются у больных детей с приобретенным токсоплазмозом редко.
Сиим, описывая 6 детей с лимфаденитом, отметил сходство клинической картины этой формы токсоплазмоза с картиной инфекционного мононуклеоза. Сиим считает, что приобретенный токсоплазмоз у детей, как правило, протекает доброкачественно, без каких-либо осложнений со стороны глаз и центральной нервной системы. Поражение глаз отмечалось им менее чем в 1% случаев.
Тьянидис и Георгиадес (Tjanidis, Georgiades) Изучали приобретенный в детстве хориоретинит токсоплазмозного происхождения. Приобретенный токсоплазмоз диагностирован у 227 больных в возрасте от 8 месяцев до 58 лет. Чаще всего приобретенный хориоретинальный токсоплазмоз наблюдается у детей в возрасте 2—15 лет. Описаны три формы хориоретинита:
1) соединительнотканный у детей (6—7 лет);
2) соединительнотканный рецидивирующий у детей и юношей (10—20 лет);
3) приобретенный у взрослых.
Авторы наблюдали 19 случаев приобретенного хориоретииита на 11 000 обследованных больных. Очаг рубцового соединительнотканного хориоретииита находится в одном глазу и вызывает понижение остроты зрения здорового глаза. Диагноз токсоплазмоза ставится на основании микроскопического, экспериментального, клинического и серологического исследований. Описан редкий случай приобретенного двустороннего токсоплазматического хориоретииита желтого пятна у ребенка 9 лет, сопровождающийся внезапной потерей зрения на оба глаза.
Со стороны глазного дна острое хориоретинальное поражение желтого пятна в виде отечного вздутия величиной в 1—2 диаметра диска зрительного нерва. Через несколько месяцев после лечения появилась атрофия зрительного нерва.
Нами также наблюдался ребенок с приобретенным токсоплазмозом, у которого в отличие от детей с приобретенным токсоплазмозом, описанных Сиимом, было двустороннее поражение глаз.
Лена К., 11 лет, школьница, поступила в глазное отделение 26/VI 2008 г. с жалобами на понижение зрения в обоих глазах. В анамнезе корь, ветряная оспа, скарлатина, аппендэктомия. Глаза впервые заболели в октябре 2007 г. после перенесенного токсического гриппа. Сначала покраснел левый глаз и понизилось зрение, а через неделю заболел и правый глаз. Девочка находилась на стационарном лечении и Институте имени Л. Л. Гиршмана по поводу двустороннего увсита невыясненной этиологии.
Под влиянием проведенной терапии (внутримышечно пенициллин, внутривенные вливания уротропина с глюкозой, местно — закапывание атропина и дионина) состояние глаз улучшилось: острота зрения правого глаза 0,8, левого — 0,6. Вскоре наступили обострения и рецидивы: в январе 2008 г., в марте 2008 г., в июне 2008 г. было проведено лечение стрептомицином, ПАСК, фтивазпдом. Острота зрения в обоих глазах 0,4.
При поступлении в стационар областной клинической больницы больная вновь тщательно обследована.
Правый глаз: легкая инъекция глазного яблока, на задней поверхности роговой оболочки преципитаты. Радужная оболочка изменена в цвете, рисунок ее стушеван. Зрачок неправильной формы, задние синехии на II—V часах. В проходящем свете видны тонкие плавающие помутнения стекловидного тела. Глазное дно. офтальмо-скопнруется под флером, изменений нет. Острога зрения 0,3. Левый глаз: смешанная инъекция глазного яблока. На задней поверхности роговой ободочки преципитаты. Радужная оболочка резко изменена в цвете, рисунок ее стушеван. Зрачок неправильной формы, недостаточно расширен, круговая синехия. Глазное дно видно в густом тумане. Острота зрения 0,4.
На основании клинической картины и данных рентгенограммы легких (множественно мелких очажков в виде светлых участков) заболевание трактовалось как двусторонний, рецидивирующий, вяло протекающий увеит туберкулезной этиологии. Произведена тонзиллэктомия. Продолжено лечение антибиотиками, ПАСК, фтивазидом. Местно — мндриатические средства, кортизон, инъекции адреналина, кислород, УВЧ. Общее лечение: бессолепая диета, витамины B1, B12, С, хлористый кальций по схеме, дробное переливание крови, АКТГ.
После проведенной терапии осталась легкая перикорнеальная инъекция, на задней поверхности роговой оболочки большое количество преципитатов, цвет радужной оболочки изменен, рисунок завуалирован, зрачки расширены не до предела; справа мощные синехии в меридиане IV—V часов, слева — круговая. В стекловидном теле диффузная плавающая муть. Офтальмоскопически: в правом глазу при взгляде вниз непосредственно за цилиарным телом хлопьевидный серый экссудат; в левом глазу при взгляде вниз на периферии глазного дна большой белесоватый хориоидальный очаг, расположенный в поперечном направлении, с нечеткими границами — отечный. Острота зрения каждого глаза 0,3.
Процесс в глазах, несмотря на проведенную терапию, не прекратился. Больную подвергли повторному клиническому обследованию. Анализ мочи производился неоднократно; удельный вес в пределах 1010—1025, лейкоцитов много: иногда во всем поле зрения, едва заметные следы белка, сахара 4%. Патологические элементы в моче быстро исчезали после отмены лекарств. В картине крови патологических изменений нет.
Исследование функции щитовидной железы радиоактивным йодом (J131): поглощение йода через 2 часа — 8%, через 24 часа — 24%. В крови лимфоцитоз и моноцитоз. В кале яйца глистов не найдены. Реакции Вассермана, Закса—Витебского, Райта в крови отрицательны. Реакция Манту в разведении 1:5000, 1:1000, 1:100 отрицательна, в связи с чем туберкулиновая проба не показана.
При осмотре больной стоматологом, фтизиатром, эндокринологом патологии не выявлено. Больная была выписана из стационара и находилась под амбулаторным наблюдением.
В декабре 2008 г. реакция связывания комплемента с токсоплазменным антигеном резко положительна; кожная реакция на токсоплазмоз через 72 часа выражалась + + + +. 7/1 2009 г. больная помещена в стационар по поводу граиулематозиого увеита или панувеита, хориоретинита токсоплазмозной этиологии. Жалобы на резкое снижение зрения в обоих глазах, особенно в левом. В анамнезе контакт с кошкой. У матери ребенка реакция связывания комплемента положительна; страдает головными болями, болями в суставах и в сердце, жалуется на большую утомляемость.
Правый глаз: спокоен, в нижней половине роговицы очень тонкие, нежные помутнения, на задней поверхности ее много преципитатов различной величины, формы и свежести. Камерная влага прозрачна. Радужная оболочка атрофична, изменена в цвете, рисунок ее сглажен. Зрачок овальной формы, расширен, имеются широкие старые синехии по меридиану III—V часов. На капсуле хрусталика тонкая пленка экссудата и глыбки пигмента. Стекловидное тело диффузно помутнено. При взгляде вниз в области цилиариого тела остатки гранулемы.
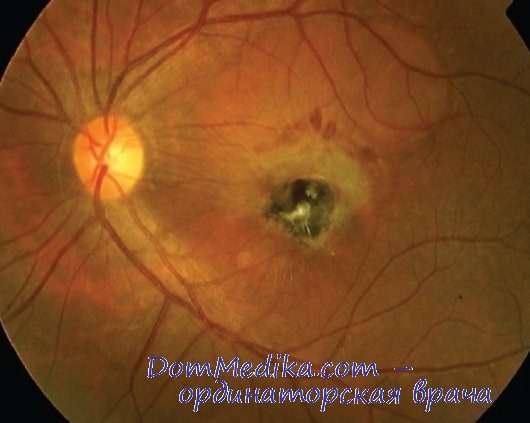
Глазное дно: диск зрительного нерва виден в густом тумане, деталей определить не удается; на периферии глазного дна при взгляде много плоских пигментированные очагов (напоминающих черное кружево), между ними единичные желтоватые очажки с четкими границами. Острота зрения 0,1.
Левый глаз: глазное яблоко слегка инъецировано. Роговица прозрачна, на задней поверхности крупные преципитаты. Цвет и рисунок радужной оболочки изменены. Зрачок расширен, не до предела, по краю его много тонких синехий. На капсуле хрусталика, ближе к зрачковому краю, тонкая пленка экссудата. Стекловидное тело помутнено. Рефлекс тусклый, глазное дно офтальмоскопируется в густом тумане. Ни очага, ни деталей не видно. Острота зрения 0,01 (!).
Проведена антитоксоплазмезная терапия.
Первый курс лечения. Пирогерапня: 12 инъекций молока внутримышечно по 5 мл — реакция с повышением температуры до 39°. Первая инъекция по Безредке.
Второй курс лечения. Первый цикл — 5 дней: сульфадиазин по 0,5 г 4 раза в день, всего 10 г. Бигумаль вместо хлоридина по 0,1 г 2 раза в день, всего 1 г. Второй цикл—7 дней; кортизон в таблетках по 0,025 г 4 раза в день, всего 0,7 г. Третий цикл—7 дней: бигумаль по 0,1 г один раз в день, всего 0,7 г.
Третий курс лечения. Кортизон по 0,025 г 4 раза в день, всего 0,5 г; преднизон по 0,05 г 2 раза в день, всего 1,5 г (в связи с отсутствием кортизона); витамин Е в масляном растворе по 1 чайной ложке; витамин В6 2,5% внутримышечно по 1,0 ежедневно, всего 30 инъекций.
Дальнейшую терапию в течение мая — сентября проводили амбулаторно. Принято всего: сульфадиазина 137 г, сульфодимезина 56 г, бигумаля 5 г, хлоридина 0,5 г, дараприма 1 г, кортизона 0,7 г.
Проведенная терапия оказалась эффективной — состояние глаз улучшилось и острота зрения повысилась.
Правый глаз: спокоен, на роговой оболочке едва уловимые нежные помутнения, на задней ее поверхности свежих преципитатов не наблюдается, старые стали тоньше, а их количество меньше. Радужная оболочка атрофична, рисунок сглажен. Зрачок овальной формы, расширен: имеются широкие старые синехии. Диффузные помутнения стекловидного тела стали тоньше, хлопьевидные — держатся. Гранулема в области цилиарного тела частично рассосалась — стала плоской. Глазное дно: сосок зрительного нерва виден в густом тумане.
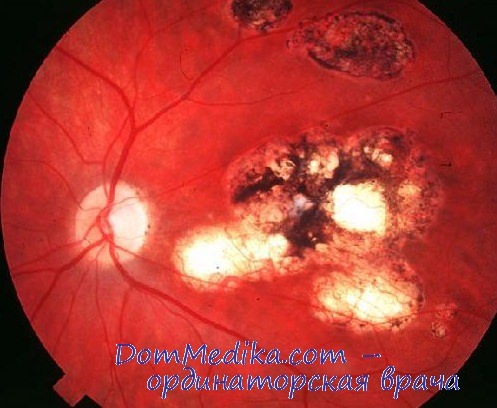
На периферии глазного дна при взгляде вниз большие желтые очаги, между ними немного круглых желтоватых очажков с четкими границами; по всей периферии одиночные серые и черные очаги среднего размера. Острота зрения 0,5.
Левый глаз: спокоен, роговица прозрачна, свежие преципитаты отсутствуют, количество старых уменьшилось, радужная оболочка атрофична. Зрачок звездчатой формы расширен недостаточно, синехий по всей окружности. В стекловидном теле диффузная муть. Глазное дно: диск зрительного нерва виден в густом тумане. При взгляде вниз видна рыхлая, проминирующая массивная гранулема сероватого цвета. Гранулема расположена горизонтально и тянется от внутренней до наружной половины глазного яблока, на ней извитые, расширенные сосуды, вокруг нее много мелких, круглых, желтоватых очажков с четкими границами. Острота зрения 0,7.
Исследование переднего отдела проводилось при помощи щелевидной лампы. Местно больная получала скополамин и дионин в возрастающей концентрации (1—10%).
В течение 2010 г. больная продолжала общее лечение дараприном, хлоридином в сочетании с сульфадиазином, диазилом в сочетании с фолиевой кислотой, витаминами (под контролем состояния кровотворной системы). Общее состояние ребенка хорошее, состояние глаз улучшилось, острота зрения повысилась.
Статус: глазные яблоки спокойны, единичные преципитаты на задней поверхности роговой оболочки, муть в стекловидном теле значительно рассосалась, яснее стали видны диски зрительных нервов и детали дна. Очаги на дне серовато-беловатого цвета, с мелкой пигментацией. Острота зрения правого глаза 0,5, левого 0,9—1,0. В 2011 г. ребенок перенес тяжелый вирусный грипп. Проведен курс терапии плацентарным гамма-глобулином № 10.
Ребенок продолжает находиться под наблюдением.
- Ознакомьтесь далее со статьей "Дифференциальная диагностика токсоплазмоза"
Оглавление темы "Приобретенный токсоплазмоз":- Наблюдение пациентов с врожденным токсоплазмозом. Исходы
- Приобретенный токсоплазмоз. Клинический пример
- Скрытые формы приобретенного токсоплазмоза. Варианты
- Глаза при приобретенном токсоплазмозе. Морфология
- Токсоплазменный увеит. Формы
- Приобретенный токсоплазменный хориоретинит. Частота
- Диагностика приобретенного токсоплазмоза при офтальмоскопии
- Приобретенный токсоплазмоз у детей. Диагностика
- Дифференциальная диагностика токсоплазмоза
- Дифференциация токсоплазмоза и цитомегалии - цитомегаловирусной инфекции (ЦМВ). Пример
- Анализ крови на общий холестерин
- Измерение уровня хлоридов в ЛабСтори
