Осложнения выключения нижней задней мозжечковой артерии. Риск некроза
Как показал анализ клинического материала, клипирование нижней задней мозжечковой артерии на операции не вызвало каких-либо осложнений в течении послеоперационного периода. Однако мы считали бы неполным освещение вопроса о последствиях выключения нижней задней мозжечковой артерии, если бы наши выводы основывались только на клинических наблюдениях, без анатомических исследований. Подобные исследования были произведены нами в 5 наблюдениях, в которых смерть наступила в различные сроки после предпринятой по поводу опухоли мозжечка и IV желудочка операции, во время которой была клипирована нижняя задняя мозжечковая артерия.
Мозговой ствол и мозжечок после фиксации в формалине и дегидратации в спирте восходящей концентрации заливали в целлоидин и приготовляли непрерывные 20-микронные срезы, которые окрашивали гематоксилином по Шпильмейеру и тионином по Ван-Гизону. В 2 наблюдениях констатированы ретрооливарные очаги некроза в продолговатом мозгу, несомненно связанные с клипированием артерии, которые, однако, в клинике протекали скрытно. В обоих наблюдениях смерть наступила через длительное время после операции: через 1 и 3 года.
В остальных 3 наблюдениях при исследовании мозга на непрерывных сериях срезов мы не нашли каких-либо изменений, которые можно было бы связать с клипированием нижней задней мозжечковой артерии.
Остановимся подробно на 2 наблюдениях, в которых были найдены ретрооливарные некротические очаги.
У девочки 7 лет на операции установлено, что опухоль больших размеров занимала IV желудочек, врастала в мозжечок и через отверстие Мажанди — в большую цистерну. Во время субтотального удаления опухоли клипировапа левая нижняя задняя мозжечковая артерия на уровне большой цистерны.
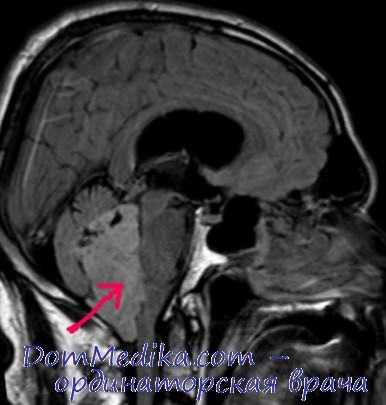
Послеоперационное течение гладкое. Значительно ослабли как общемозговые гипертензионные, так и локальные симптомы: исчез вертикальный нистагм, уменьшились горизонтальный нистагм и статокинетические нарушения. В течение 6 мес со дня операции получила два курса рентгенотерапии; состояние оставалось относительно удовлетворительным. Через 10 мес после операции наступило ухудшение состояния с нарастанием локальных симптомов: появился множественный нистагм, усилились статокпнетические нарушения, появились гииестезия в полости носа слева, парез VII нерва слева.
Лучевая терапия не производилась в связи с наличием трофической язвы на коже затылка. В последующем в течение 2 нед произошло бурное нарастание симптомов: появились грубый периферический парез левого VII нерва, афония, левый черпаловидный хрящ гортани стал неподвижен, левая половина мягкого неба не напрягалась, исчез глоточный рефлекс, возникли резкие статокпнетические и грубые координационные нарушения в левых конечностях. Через 1 год после операции больная умерла.
По данным вскрытия и по сериям срезов установлено: опухоль — эпендиома с явлениями малигнизации — выполняла IV желудочек, врастала в червь и левое полушарие мозжечка, в левые среднюю и нижнюю мозжечковые ножки, в дорсальную часть продолговатого мозга на уровне раскрытия центрального канала. В опухолевой ткани видны обширные поля некроза. Очаг ишемии с полной демиелинизацией волокон и исчезновением нервных и глиальных клеток, а также сосудов обнаружен слева в типичном месте ретрооливарно. Он протягивается от уровня нижней трети нижней оливы до уровня ее верхней трети.
В очаге демиелинизации находятся медиальное ядро вестибулярного нерва, часть дорсального ядра блуждающего нерва, переднее ядро блуждающего нерва (ambiguus), часть клеток гигантоклеточного и мелкоклеточного ядер ретикулярной формации, одиночный пучок, нисходящий корешок V нерва, спиноталамический и спиноиеребелляриый пучки. В клетках ядер левых V, VII, XII нервов было констатировано ретроградное перерождение, связанное с врастанием опухоли в корешки этих нервов.
Итак, у больной с малигнизирующейся эпендимомой IV желудочка после клипирования левой нижней задней мозжечковой артерии развился ишемический очаг в левой ретрооливарной области продолговатого мозга. Непосредственно после операции и в течение последующих 6 мес многократные обследования не выявили какого-либо усилия стволовых симптомов. Однако через 6 мес после операции наступило ухудшение состояния, которое затем быстро прогрессировало, сопровождалось усилением мозжечковых симптомов и появлением симптомов поражения ствола мозга.
Сочетание ретрооливарного очага, приведшего к гибели части клеток X нерва, с активацией роста опухоли, проросшей наряду с другими формациями оставшуюся часть ядра X нерва, привело к быстрому ухудшению состояния и смерти. В появлении ретрооливарного очага в стволе мозга, возможно, определенную роль сыграло сочетание выключения артерии с рентгенотерапией.
В пользу этого предложения можно указать на обширные поля некроза в опухоли и наличие незаживающей язвы на коже затылка.
- Читать "Пример клипирования нижней задней мозжечковой артерии при опухоли мозжечка"
Оглавление темы "Операция при опухоли мозжечка":- История хирургии опухоли мозжечка. Этапы развития
- Хирургическая анатомия зубчатых ядер мозжечка в норме и при патологии
- Выключение нижней задней мозжечковой артерии на операции по поводу опухоли мозжечка
- Клипирование артерий опухоли мозжечка. Эффективность
- Осложнения выключения нижней задней мозжечковой артерии. Риск некроза
- Пример клипирования нижней задней мозжечковой артерии при опухоли мозжечка
- Оперативный доступ к опухоли мозжечка. Проблемы
- Широкий доступ к опухоли мозжечка. Методика, эффективность
- Осложнения широкой резекции мозга для подхода и удаления опухоли. Примеры
- Результаты операций на опухолях мозжечка. Исходы
