Субарахноидальное кровоизлияние: причины, диагностика, лечение, классификация тяжести по Ханту и Гессу (Hunt, Hess)
Нетравматическое субарахноидальное кровоизлияние обычно возникает при спонтанном разрыве мешотчатой аневризмы, в результате чего кровь изливается в субарахноидальное пространство.
Клинические проявления субарахноидального кровоизлияния. Основной симптом субарахноидального кровоизлияния — внезапная, очень сильная головная боль (ее называют «самая сильная головная боль в моей жизни»). Раздражение менингеальных оболочек при попадании крови в субарахноидальное пространство вызывает ригидность затылочных мышц (следует проводить дифференциальный диагноз с менингитом).
Сознание может нарушаться сразу после субарахноидального кровоизлияния или спустя несколько часов. Могут выявляться признаки поражения черепных нервов и очаговые неврологические симптомы, зависящие от местонахождения и распространенности кровоизлияния.
Схема определения степени тяжести состояния больных, перенесших субарахноидальное кровоизлияние, предложенная Хантом и Гессом в 1968 г., до настоящего времени применяется в клинической практике, так как позволяет ориентировочно делать прогноз в конкретной клинической ситуации.
Степень тяжести состояния после субарахноидального кровоизлияния по Ханту и Гессу (Hunt, Hess):
I степень. Симптомы отсутствуют или присутствует легкая головная боль и симптомы раздражения менингеальных оболочек (менингеальные симптомы)
II степень. Умеренная или сильная головная боль (больной характеризует ее как «самую сильную головную боль в своей жизни»), менингизм, нарушение функции черепных нервов (часто встречается парез отводящего нерва)
III степень. Сонливость, спутанность сознания, легкая очаговая неврологическая симптоматика
IV степень. Сопор, тяжелый неврологический дефицит (например, гемипарез), вегетативные нарушения
V степень. Кома, децеребрационная ригидность
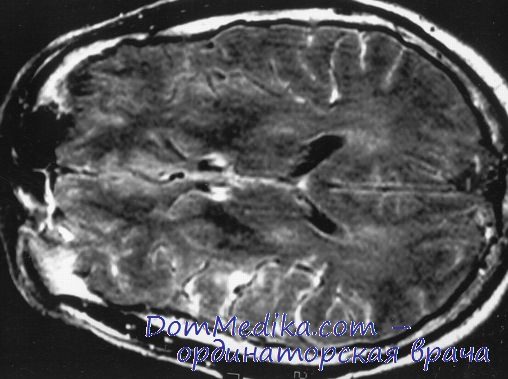
Методы диагностики субарахноидального кровоизлияния
КТ позволяет достоверно диагностировать субарахноидальное кровоизлияние в остром периоде, однако, чем больше срок между его острым началом и проведением КТ, тем больше вероятность отрицательного результата.
Если, несмотря на отсутствие признаков кровоизлияния на КТ, подозрение на субарахноидальное кровоизлияние сохраняется, то необходимо выполнить люмбальную пункцию, которая позволит обнаружить в СМЖ клетки крови или сидерофаги.
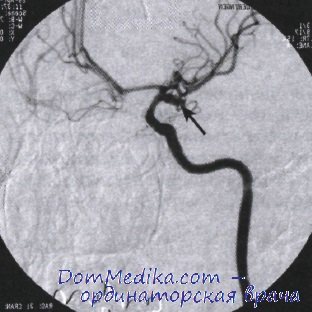
Если кровоизлияние диагностировано, необходимо определить его источник. Наиболее надежный метод диагностики — внупгриарпгериальная цифровая субтракционная ангиография, которую, однако, следует производить только в том случае, если больной является кандидатом для нейрохирургического лечения (клипирование аневризмы или заполнение ее эндоваскулярной спиралью).
Цифровая субтракционная ангиография с высокой точностью позволяет выявить аневризму и ее топографические взаимоотношения с соседними сосудами. Так как примерно у 20% больных с аневризмами выявляется более одной аневризмы (множественные аневризмы), после введения контрастного препарата обязательно проведение исследования всех (четырех) магистральных сосудов, кровоснабжающих головной мозг.
Лечение субарахноидального кровоизлияния. Одним из методов лечения аневризм является нейрохирургическое вмешательство с наложением на шейку аневризмы металлической клипсы. Таким образом, аневризма навсегда выключается из кровотока и не может стать источником кровоизлияния в будущем.
Этот метод лечения наиболее распространен, однако обладает рядом недостатков, в частности, к ним относятся необходимость трепанации черепа (краниотомия) и серьезные послеоперационные осложнения в результате манипуляций на основании головного мозга. Хирургическое лечение должно быть проведено в первые 72 часа после субарахноидального кровоизлияния, то есть до момента наступления максимального риска вазоспазма.
Показано, что раннее нейрохирургическое вмешательство улучшает прогноз у больных, перенесших субарахноидальное кровоизлияние, с тяжестью состояния I, II или III степени по шкале Ханта—Гесса. Для предотвращения повторного кровоизлияния этот метод лечения является наиболее действенным.
Альтернативным, менее инвазивным, методом лечения является заполнение полости аневризмы металлическими спиралями (метод относится к эндоваску-лярным вмешательствам).
Спираль вводят в аневризму на кончике специального ангиографического катетера, который через бедренную артерию подводят к аневризме, и после того как спираль тампонирует полость аневризмы, ее отсоединяют от катетера. Хотя эта методика не требует трепанации черепа, она уступает открытому клипированию аневризмы в надежности выключения аневризмы из кровотока.
Клиническое течение, прогноз и осложнения субарахноидального кровоизлияния
Субарахноидальное кровоизлияние обычно прекращается спонтанно, вероятно, в результате тампонады аневризмы на фоне повышающегося внутричерепного давления. Только те больные, у которых кровотечение из аневризмы прекращается, выживают на догоспитальном этапе и поступают в стационар. Летальность среди больных с субарахноидальным кровоизлиянием после разрыва аневризмы на догоспитальном этапе достигает примерно 35%.
После острого субарахноидального кровоизлияния существует риск развития трех потенциально опасных осложнений:
- гидроцефалии,
- вазоспазма,
- повторного кровоизлияния.
Гидроцефалия (нарушение циркуляции и/или резорбции СМЖ). Гидроцефалия, обусловленная первичным субарахноидальным кровоизлиянием, развивается очень быстро. Следующая за ней внутричерепная гипертензия приводит к нарушению сознания и может вызвать очаговые неврологические нарушения. Эффективным методом лечения гидроцефалии может быть наружное дренирование желудочков. Реже с этой целью применяют люмбальное дренирование.
Вазоспазм развивается через несколько дней после кровоизлияния преимущественно за счет действия вазоактивных веществ, содержащихся в крови, попавшей в субарахноидальное пространство. Риск вазоспазма можно уменьшить, эвакуировав максимально возможный объем крови из субарахноидального пространства во время хирургического вмешательства, и при помощи медикаментозно спровоцированной гипертензии.
Эти меры обычно позволяют предотвратить развитие инфаркта, который является самым грозным осложнением вазоспазма. Вазоспазм представляет серьезную опасность и препятствует правильной диагностике и эффективному лечению субарахноидального кровоизлияния после разрыва аневризмы.
Повторное кровоизлияние (в случае его развития) характеризуется более высокой летальностью (50%), чем первичное. Риск повторного кровоизлияния составляет 20% в первые 14 дней после первичного и достигает 50% — в первые 6 месяцев, если не происходит самостоятельной облитерации аневризмы. В отличие от первичного субарахноидального кровоизлияния, повторное кровотечение часто приводит к образованию большой внутримозговой гематомы, так как после первого кровоизлияния субарахноидальное пространство вокруг аневризмы отчасти затянуто сращениями.
Наблюдающиеся в таких случаях клинические проявления и ихдинамика описаны в статье, посвященном спонтанному внутримозговому кровоизлиянию.
- Читать "Пример острого субарахноидального кровоизлияния вследствие разрыва аневризмы. Диагностика"
Оглавление темы "Нервная система":- Хронические нарушения венозного оттока головного мозга: причины, диагностика, лечение
- Клинический пример тромбоза верхнего сагиттального синуса. Диагностика
- Внутримозговое кровоизлияние: причина, клиника, диагностика
- Кровоизлияние в мозжечок: причина, клиника, диагностика
- Аневризма артерии головного мозга: причина, клиника, диагностика
- Пример множественных неразорвавшихся аневризм головного мозга. Диагностика
- Субарахноидальное кровоизлияние: причины, диагностика, лечение, классификация тяжести по Ханту и Гессу (Hunt, Hess)
- Пример острого субарахноидального кровоизлияния вследствие разрыва аневризмы. Диагностика
- Субдуральная гематома: причины, диагностика, лечение
- Эпидуральная гематома: причины, диагностика
