Острый лимфобластный лейкоз (ОЛЛ) у детей. Причины
Лейкоз — это группа наиболее распространенных злокачественных новообразований детского возраста, на долю которых приходится около 41 % опухолей у детей до 15 лет. В 2000 г. было зарегистрировано около 3600 случаев впервые выявленных случаев лейкоза у детей в США; при этом заболеваемость составила 4,1 случаев на 100 000 детей до 15 лет. 77 % лейкозов детского возраста составляет острый лимфобластый лейкоз, 11% — острый миелоидный лейкоз, 2-3 % — хронический миелолейкоз и 1-2 % — ювенильный хронический миелолейкоз. Остальные 7-9 % случаев распределяются между другими видами острого и хронического лейкоза.
Лейкозом называют группу злокачественных новообразований, при которых генетические аномалии кроветворных клеток приводят к их клональной пролиферации. В результате дочерние клетки приобретают преимущество роста благодаря активации пролиферации, подавлению апоптоза либо вследствие обоих факторов. Клиническая картина, лабораторные данные и эффективность лечения зависят от типа лейкоза.
Острый лимфобластный лейкоз (ОЛЛ) детского возраста был первой диссеминированной злокачественной опухолью, которую удалось излечить. Впоследствии именно эта нозологическая форма стала моделью для диагностики, прогноза и лечения рака. В настоящее время доказано, что ОЛЛ — это гетерогенная группа злокачественных новообразований с различными генетическими нарушениями, клинической картиной и эффективностью лечения.
Ежегодно в США диагностируют около 2800 новых случаев ОЛЛ у детей. Пик заболеваемости приходится на возраст 2-6 лет; мальчики болеют несколько чаще, чем девочки. Указанный пик заболеваемости был впервые зарегистрирован несколько десятилетий назад среди белых детей развитых стран; впоследствии это правило подтвердилось среди черного населения США. ОЛЛ наиболее распространен у детей с генетическими нарушениями — синдромами Дауна, Блума, Фанкони и атаксией-телеангиэктазией.
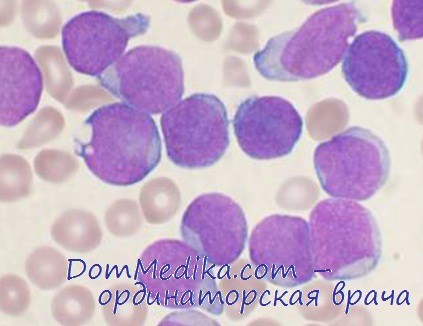
В случае острого лимфобластного лейкоза одного из однояйцовых близнецов риск поражения второго значительно повышается. При развитии ОЛЛ в первый год жизни этот риск достигает 100 %. Если первый близнец заболевает в возрасте 5-7 лет, риск поражения второго повышается вдвое по сравнению с остальной популяцией независимо от генетической идентичности детей.
В большинстве случаев причина острого лимфобластного лейкоза остается неизвестной, хотя в настоящее время изучено несколько генетических и экзогенных факторов, которые способствуют развитию заболевания в детском возрасте. Риск ОЛЛ повышен при облучении ребенка в период внутриутробного развития либо после рождения. Помимо ионизирующего излучения к факторам внешней среды можно отнести вирус Эпштейна-Барр, который повышает риск В-клеточного ОЛЛ в ряде развивающихся стран.
Классификация острого лимфобластного лейкоза основана на морфологических и фенотипических характеристиках злокачественных клеток костного мозга с учетом цитогенетических и молекулярно-генетических особенностей. В большинстве случаев для постановки диагноза достаточно морфологического исследования, однако для прогноза и выбора адекватного лечения часто требуются дополнительные методы. Наиболее агрессивное течение имеет ЬЗ-вариант ОЛЛ по классификации FAB (лейкоз Беркитта), который развивается из В-лимфобластов.
Около 85 % случаев острого лимфобластного лейкоза формируется из предшественников В-лимфоцитов, около 15 % — из Т-лимфоцитов и около 1 % — из зрелых В-лимфоцитов. Небольшой процент лейкозов у детей характеризуется наличием на поверхности клеток маркеров как миелоидного, так и лимфоидного ростков кроветворения.
У большинства больных острым лимфобластным лейкозом имеются хромосомные аномалии, тип которых — нарушение числа хромосом, транслокация либо делеция — важен для прогноза. Некоторые хромосомные аномалии, включая транслокацию t(9;22), служат показанием для дополнительного молекулярно-генетического исследования. Методы ПЦР и FISH позволяют оценить молекулярно-генетические нарушения и выявить минимальное число злокачественных клеток после лечения. К сожалению, повсеместного клинического применения данные методы пока не нашли.
- Читать "Диагностика острого лимфобластного лейкоза у детей. Дифференциация"
Оглавление темы "Опухоли детей":- Диагностика опухолей у детей. Клиника рака у ребенка
- Гистология опухоли у детей. Беседа с родителями больного раком ребенка
- Принципы лечения опухолей у детей. Терапия детского рака
- Химиотерапия у детей. Принципы
- Хирургическое лечение опухолей у детей. Лучевая терапия
- Побочные эффекты лечения опухолей у детей: ранние и поздние
- Острый лимфобластный лейкоз (ОЛЛ) у детей. Причины
- Диагностика острого лимфобластного лейкоза у детей. Дифференциация
- Лечение острого лимфобластного лейкоза у детей. Прогноз
- Острый миелоидный лейкоз (ОМЛ) у детей. Диагностика и лечение
