Общая характеристика острых лейкозов. Клиника острых лейкозов
Острый недифференцированный миелобластный лейкоз — наиболее тяжёлый и неблагоприятный для жизни вид лейкоза. Критерии этого лейкоза:
• отрицательная цитохимическая реакция на миелопероксидазу, судан чёрный, неспецифическую эстеразу и отсутствие телец Ауэра в цитоплазме при световой микроскопии;
• отсутствие лимфоидных маркёров В (CD 19 и CD22 — отрицательные) и Т (CD3 — отрицательный), отрицательные два или все CD7, CD5, CD2;
• положительные миелоидные маркёры М (по крайней мере, один из CD33, CD13, CD15).
Острый миелобластный лейкоз обычно развивается у людей старше 50 лет. Даёт очень высокую летальность. Ремиссия развивается примерно в 30% случаев.
Острый промиелоцитарный лейкоз чаще дебютирует в возрасте 25-60 лет. Несмотря на то, что заболевание развивается довольно медленно, проявляясь неспецифическими симптомами (слабость, похудание, спленомегалия), гибель больного наступает довольно быстро. Название этого лейкоза считают условным, ибо опухолевая ткань представлена бластными (атипичными) клетками (промиелоцитами и миелобластами).
Острый лимфобластный лейкоз развивается в 76-82% случаев всех лейкозов детского возраста. Пик заболевания приходится на 2-4 года. Ремиссию отмечают в 95% случаев. У взрослых этот вид лейкоза встречают редко.
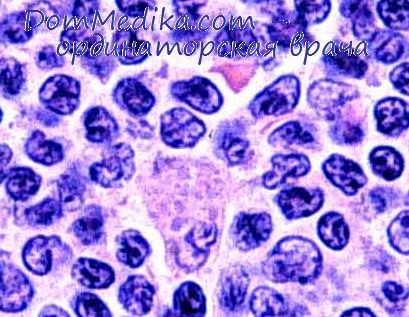
Клиническая картина разных видов острых лейкозов довольно сходная. Заболевание обычно начинается внезапно, хотя может развиваться и постепенно. Состояние больного при госпитализации чаще тяжёлое или средней тяжести.
Это обусловлено выраженными и прогрессирующими интоксикацией, геморрагическим синдромом (тромбоцитопенией, анемией), избыточной гиперплазией клеток кроветворных тканей, сдавлением и замещением очагов нормального кроветворения, гипоксией, трофическими расстройствами, иммунодефицитом, язвенно-некротическими ангинами, стоматитами, бронхитами, пневмониями и другими видами инфицирования организма.
Помимо перечисленных неспецифических клинических проявлений, острые лейкозы характеризуются признаками, обусловленными развитием внекостномозговых очагов кроветворения:
- болезненность трубчатых и губчатых костей, особенно эпифизов, апофизов, позвонков, суставов (из-за разрастания костномозговой кроветворной ткани);
- лимфаденопатия (спаянные между собой пакеты лимфатических узлов, болезненные при пальпации и способные сдавливать внутренние органы);
- гипертрофия вилочковой железы;
- увеличение селезёнки и печени;
- нейролейкемия (повреждение метастазами кроветворных клеток оболочек мозга и черепных нервов);
- специфические узелки в коже.
Эти расстройства (в 32-80% случаев) выявляют у больных острым лимфобластным лейкозом, реже (в 6-10%) — у больных острым миелоидным лейкозом.
- Читать далее "Стадии и мофрология острых лейкозов. Лечение острых лейкозов"
Оглавление темы "Лейкозы. Гемостаз":1. Признаки лейкемоидных реакций. Острые лейкозы у детей
2. Общая характеристика острых лейкозов. Клиника острых лейкозов
3. Стадии и мофрология острых лейкозов. Лечение острых лейкозов
4. Хронические лейкозы. Хронический миелолейкоз
5. Лечение хронического миелолейкоза. Хронический лимфолейкоз
6. Лечение хронического лимфолейкоза. Гемостаз
7. Нарушения гемостаза. Тромбоцитарный гемостаз
8. Фазы аггрегации тромбоцитов. Коагуляционный гемостаз
9. Образование активной протромбиназы. Образование тромбина и фибрина
10. Первичные антикоагулянты. Виды и свойства первичных антикоагулянтов
