Бета-агонисты адренорецепторов при бронхиальной астме. Применение
Фармакология астмы в основном включает применение препаратов, устраняющих обструкцию дыхательных путей. В ее лечении используется два типа препаратов.
• Препараты, облегчающие симптомы (бронходилататоры), непосредственно устраняют обструкцию дыхательных путей, преимущественно за счет расслабления гладкой мускулатуры дыхательных путей.
• Препараты, контролирующие симптомы (предупреждающие их), подавляют основной патологический процесс и обеспечивают длительный контроль симптомов. К этим препаратам относятся противовоспалительные.
Астма характеризуется сужением дыхательных путей, вызванным хроническим воспалительным процессом. Эозинофильное, а иногда нейтрофильное воспаление развивается по всей длине дыхательных путей.
Бронходилататоры непосредственно устраняют обструкцию дыхательных путей, действуя на их гладкую мускулатуру; другие эффекты — на клетки дыхательных путей (уменьшение проницаемости капилляров, снижение высвобождения бронхоконстрикторных медиаторов из клеток воспаления), способствуют уменьшению сужения дыхательных путей.
а) Агонисты β2-адренорецепторов при бронхиальной астме. Ингаляционные b2-агонисты — это бронхорасширяющая терапия выбора при астме, поскольку они являются наиболее эффективными бронходилататорами, которые подавляют все известные бронхоконстрик-торные механизмы и имеют минимальные побочные эффекты при правильном применении. Быстродействующие и неселективные β-агонисты (например, изопреналин, орципреналин) значения не имеют.
б) Механизм действия агонистов β2-адренорецепторов. b2-агонисты вызывают бронходилатацию:
• непосредственно за счет стимуляции β2-рецепторов гладких мышц дыхательных путей, вызывая тем самым расслабление центральных и периферических дыхательных путей, β2-агонисты действуют как «функциональные антагонисты» и устраняют бронхоконстрикцию, независимо от вызвавшего ее препарата; это имеет большое значение при астме, поскольку многие бронхоконстрикторные механизмы (нервные и медиаторы) вызывают сужение дыхательных путей.
При связывании агонистов с β2-рецепторами происходит активация аденилатциклазы через стимулирующий G-протеин (Gs), при этом увеличивается внутриклеточная концентрация цАМФ и происходит релаксация;
• опосредованно за счет подавления высвобождения медиаторов из мастоцитов, холинергической нейротрансмиссии и проницаемости капилляров.
Связываясь с b-адренорецепторами, b-агонисты активируют аденилатциклазу, при этом увеличивается внутриклеточная концентрация циклического аденозинмонофосфата.
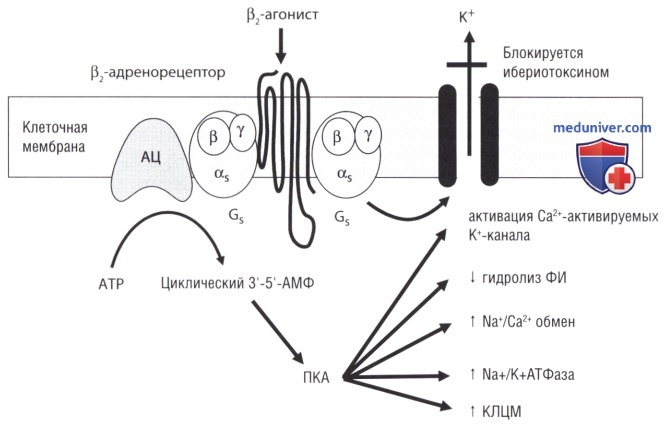
При активации β2-адренорецепторов происходит активация аденилатциклазы (АЦ) через стимулирующий G-протеин (Gs) и увеличивается концентрация циклического 3'-5'-аденозинмонофосфата.
Это активирует протеинкиназу А (ПКА). Затем она осуществляет фосфорилирование нескольких белков-мишеней, что приводит к открытию кальцийактивируемых калиевых каналов (КСа) или макси-К-каналов, уменьшению гидролиза фосфоинозитол (ФИ), повышению натрий/кальций (Na+/Ca2+) ионного обмена, повышению активность Na+/K+-АТФазы и снижению активности киназы легких цепей миозина (КЛЦМ).
Кроме того, β2-рецепторы могут связываться прямо с G-протеином через КСа (АТР — аденозинтрифосфат).
b2-агонисты расслабляют гладкую мускулатуру дыхательных путей через несколько механизмов:
• снижая концентрацию внутриклеточных ионов кальция (Са2+) за счет активного перемещения Са2+ из клетки и во внутриклеточное депо;
• ингибирующего действия на гидролиз фосфоинозитола;
• ингибирования киназы легких цепей миозина;
• активации фосфатазы легких цепей миозина;
• открытия крупных электропроводных кальцийактивируемых калиевых каналов (КСа), при этом происходит репо-ляризации гладкомышечных клеток.
b2-Агонисты не оказывают значительного ингибирующего эффекта на хроническое воспаление дыхательных путей при астме и не снижают их гиперреактивность.
в) Клиническое применение b2-агонистов при бронхиальной астме. Быстродействующие b2-агонисты (например, сальбутамол, тербуталин) имеют продолжительность действия 3-4 ч (меньше при тяжелой астме). Они удобны, просты в применении, быстро начинают действовать и не оказывают значительных побочных эффектов. Также они защищают от таких бронхоконстрикторных стимулов, как физическая нагрузка, холодный воздух и аллергены.
Они являются бронходилататорами выбора при астматическом состоянии, при котором введение с помощью небулайзера так же эффективно, как и внутривенное. Ингаляционный путь введения предпочитают пероральному приему из-за меньшей частоты побочных эффектов и большей эффективности (лучший доступ к таким поверхностным клеткам, как мастоциты).
Быстродействующие β2-агонисты следует применять по требованию при симптомах, а не регулярно. Увеличение частоты их применения указывает на необходимость усиления противовоспалительной терапии.
Длительно действующие β2-агонисты (например, сальметерол и формотерол) оказывают бронхорасширяющее действие и защищают от бронхоконстрикции более 12 ч и обеспечивают лучший контроль симптомов (принимаются два раза в день), чем регулярное лечение быстродействующими β2-агонистами (четыре раза в день).
• У формотерола более быстрое начало действия, чем у сальметерола, и формотерол, а не сальметерол, является более эффективным препаратом, облегчающим симптомы, чем быстродействующие β2-агонисты.
• Ингаляционные длительно действующие β2-агонисты добавляют к низким или умеренным дозам ингаляционных кортикостероидов при неконтролируемой астме. Это более эффективно, чем просто увеличение дозы ингаляционных глюкокортикоидов.
• Длительно действующие ингаляционные β2-агонисты следует применять только у пациентов, пользующихся ингаляционными кортикостероидами, поскольку эти препараты не обладают противовоспалительным действием и потенциально опасны без глюкокортикоидов.
• Ингаляторы с комбинацией длительно действующих β2-агонистов и кортикостероидов (флутиказон/сальметерол, будесонид/формотерол) — это эффективный и удобный метод контроля астмы.
• Будесонид/формотерол является очень эффективным как препарат, облегчающий симптомы, при добавлении к поддерживающему лечению тем же препаратом (позволяя проводить лечение одним ингалятором).
г) Побочные эффекты β2-агонистов при бронхиальной астме. Нежелательные эффекты являются следствием стимуляции внелегочных β-рецепторов. Побочные эффекты возникают редко при ингаляционной терапии, но чаще при пероральном или внутривенном пути введения.

д) Безопасность β2-агонистов при бронхиальной астме. Последнее крупное испытание в США обнаружило, что сальметерол повышает смертность у астматиков, но это наблюдалось главным образом у ослабленных больных, не пользовавшихся одновременно ингаляционными кортикостероидами. Это дает веский аргумент для назначения только длительно действующих β2-агонистов в объединенном ингаляторе.
е) Переносимость β2-агонистов при бронхиальной астме. Длительное лечение агонистами часто приводит к развитию толерантности к ним (снижение чувствительности), являющейся результатом разъединения и (или) понижающей регуляции рецептора. Переносимость реакций стимуляции β-рецепторов вне дыхательных путей (например, тремор, кардиоваскулярные и метаболические реакции) быстро развивается. Ослабление бронхорасширяющего действия является минимальным, но происходит некоторое снижение бронхопротективного эффекта при физических нагрузках. Оно частичное и непрогрессирующее и не является клинической проблемой.
- Читать "Эуфиллин/теофиллин при бронхиальной астме. Применение"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Тяжелая рефрактерная астма. Тактика
- Аллергический ринит. Клиника, дифференциация
- Диагностика аллергического ринита. Лечение
- Бета-агонисты адренорецепторов при бронхиальной астме. Применение
- Теофиллин при бронхиальной астме. Применение
- Атропин при бронхиальной астме. Применение
- Глюкокортикостероиды при бронхиальной астме. Применение
- Кромоны при бронхиальной астме. Применение
- Антилейкотриены при бронхиальной астме. Применение
- Омализумаб при бронхиальной астме. Применение
