Факторы риска рака молочной железы
Карцинома молочной железы — самая распространенная злокачественная опухоль у женщин. У 1 из 8 женщин, доживших до 90 лет, возможно развитие рака молочной железы. По данным Surveillance Epidemiology and End Results (SEER), в 2007 г. у 178 480 женщин была диагностирована инвазивная карцинома молочной железы, у 62 030 — карцинома in situ, свыше 40 тыс. из всех заболевших умерли.
С взрослением поколения демографического «взрыва» ожидается, что количество женщин со злокачественной опухолью молочной железы увеличится на 30% в течение следующих 20 лет. Трагично, что злокачественная опухоль органа, доступного для самостоятельной пальпации и клинической диагностики, продолжает наносить такой тяжелый урон. В США смертность от рака молочной железы уступает только смертности от рака легкого.
Давно известно, что рак молочной железы — гетерогенное заболевание с широким спектром гистологических проявлений. Недавние генетические исследования показали, что существуют много типов злокачественной опухоли и разные кластеры в нескольких крупных группах с важными клинико-биологическими различиями. Большинство карцином содержат рецепторы эстрогена (ER) и характеризуются присутствием десятков генов, чувствительных к регуляции эстрогеном. Многие ER-негативные опухоли относятся к группе базальноподобных.
ER-позитивные и ER-негативные карциномы имеют выраженные различия по клиническим характеристикам, морфологическим особенностям, эффективности лечения и прогнозу. В прошлом многие исследования проводили без различия этих групп, однако сейчас известно, что диагноз «рак молочной железы» объединяет несколько молекулярных классов.
а) Распространенность и эпидемиология. Длительное время заболеваемость раком молочной железы оставалась неизменной, но потом стала расти среди пожилых женщин. Отчасти это было обусловлено внедрением маммографического скрининга в начале 1980-х гг. Объем скрининга постепенно нарастал, однако в последние годы выходит на плато — 60-80% женщин. Основная польза скрининга — выявление небольших, преимущественно ER-позитивных очагов инвазивной карциномы и фокусов карциномы in situ.
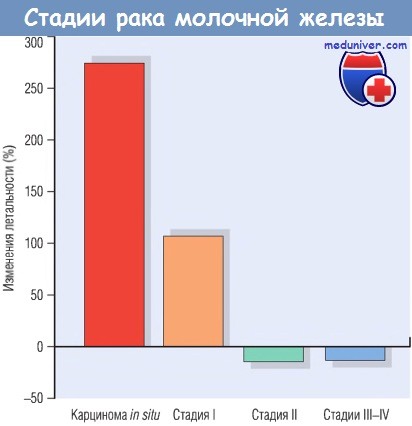
DCIS обычно хорошо выявляются при маммографии, что объясняет увеличение заболеваемости с 1980 г.. В результате раннего скрининга выявление мелких опухолей без поражения лимфатических узлов (стадия I) увеличилось, а крупных опухолей (стадии II—IV) — значительно снизилось. В течение того же периода времени частота карциномы молочной железы у молодых женщин, которым скрининг не проводят, не изменилась.
С 2001 по 2004 г. распространенность ER-позитивной инвазивной карциномы молочной железы снизилась. Причины снижения многофакторные. Стабилизация частоты карциномы среди женщин, прошедших скрининг, вероятно, связана с уменьшением заболеваемости в предшествующем скрининговому исследованию периоде. С 2002 г. многие женщины в постменопаузе перестали использовать заместительную гормональную терапию эстрогенами, т.к. исследования Woinen’s Health Initiative показали, что данная терапия имеет ограниченный эффект.
За тот же период времени заболеваемость раком молочной железы среди женщин с темным цветом кожи оставалась неизменной, а количество ER-негативных злокачественных опухолей увеличилось, что доказывает неэффективность гормонального лечения этих опухолей. Наконец, изменились факторы риска заболевания (например, частота и продолжительность грудного вскармливания), стали использовать химиотерапевтические препараты, снижающие риск. Как бы там ни было, снижение частоты рака молочной железы — стойкая тенденция.
В течение 1980-х гг. количество женщин, умерших от рака молочной железы, оставалось неизменным, но заболеваемость им росла. С 1994 г. смертность снизилась с 30 до 20%, что можно объяснить ранним выявлением клинически значимых опухолей в результате скрининга и повышением качества лечения. Однако снижение смертности среди женщин с темным цветом кожи и других этнических групп, а также с ER-негативной злокачественной опухолью было не настолько выраженным. В этих группах смертность была выше, а заболеваемость ниже, чем в группе женщин с белым цветом кожи.
б) Факторы риска рака молочной железы, включенные в опросник BCRAT. Большинство факторов риска, выявленных при эпидемиологических исследованиях, собраны в опроснике Breast Cancer Risk Assessment Tool (BCRAT), который также включает данные исследований контрацепции и репродукции и отдельное внимание уделяет женщинам с темным цветом кожи. По результатам опросника можно определить вероятность развития у женщины инвазивной карциномы в течение 5 лет или всей жизни.
- Пол. Наиболее важным фактором риска является женский пол (лишь 1% опухолей развивается у мужчин).
- Возраст. Вероятность развития злокачественной опухоли повышается с возрастом, достигая максимума к 75-80 годам, после этого возраста риск снижается. Средний возраст пациенток на момент постановкидиагноза: 61 год — для женщин с белым цветом кожи, 56 лет — для женщин латиноамериканского происхождения и 46 лет — для женщин с темным цветом кожи. Рак молочной железы диагностируют у женщин с белым цветом кожи до 50 лет только в 20% случаев, в то время как среди женщин с темным цветом кожи — в 35% случаев, а среди женщин латиноамериканского происхождения — в 31%.
Во всех этнических группах рак молочной железы встречается крайне редко среди женщин моложе 25 лет, но у молодых ~ 50% злокачественных опухолей являются ER-негативными и НЕК2-позитивными, в то время как среди женщин старше 40 лет такой тип злокачественных опухолей составляет < 30%.
- Возраст менархе. Женщины, у которых менструации начались раньше 11 лет, имеют повышенный на 20% риск развития рака молочной железы по сравнению с женщинами, у которых менархе наступило после 14 лет. Поздняя менопауза также повышает риск рака молочной железы.
- Возраст первых родов живого ребенка. Женщины, впервые родившие в возрасте до 20 лет, имеют риск в 2 раза меньше, чем нерожавшие или впервые родившие после 35 лет. Считается, что во время беременности происходит окончательная дифференцировка люминальных клеток, продуцирующих молоко, что предохраняет от развития рака. Этот защитный эффект может быть нивелирован в случае поздней беременности, когда клетки уже накопили злокачественный потенциал. Вероятно, в этой ситуации изменения стромы, обеспечивающие рост и увеличение долек, способствуют трансформации карциномы in situ в инвазивную карциному.
Изменения, происходящие в организме женщины во время беременности, объясняют высокий риск заболеваний, развивающихся в этот период (эффект наиболее заметен у женщин старших возрастных групп).
- Рак молочной железы у близких родственников. Риск развития рака молочной железы возрастает при наличии злокачественной опухоли у прямых родственников (матери, сестры, дочери), особенно если опухоль диагностировали в юном возрасте. Однако большинство женщин не имеют этого заболевания в семейном анамнезе: только у 13% пациенток болеет один близкий родственник, у 1% — два и более. Напротив, у > 87% пациенток с отягощенным семейным анамнезом рак молочной железы не наблюдается. Наибольший риск заболевания обусловлен сочетанием наследственных мутаций низкого риска и спонтанных негенетических факторов.
Критерии BCRAT не приспособлены для расчета вероятности развития рака молочной железы у женщин из группы высокого риска, например с мутациями BRCA1, BRCA2.
- Атипическая гиперплазия. Биопсии молочной железы в анамнезе, особенно выявление атипической гиперплазии, повышает риск инвазивной карциномы. Риск повышается, но в меньшей степени при пролиферативном заболевании без атипии.
- Расовая принадлежность. Женщины с белым цветом кожи имеют более высокий риск развития рака молочной железы. В частности, в этой группе риск развития инвазивной карциномы в течение 20 лет после 50 лет составляет 1:15, в группе женщин с темным цветом кожи — 1:20, в группе женщин Азиатско-Тихоокеанского региона — 1 : 26, в группе латиноамериканок — 1 : 27. Однако заболевание у женщин с темным цветом кожи и латиноамериканок обычно манифестирует на более поздних стадиях, соответственно, смертность в этих группах выше. Кроме того, эти группы имеют иные медико-социальные условия: им менее доступна медицинская помощь, в частности маммография.
Биологические особенности этих двух групп также играют важную роль. У них рак молочной железы чаще развивается в молодом возрасте (до менопаузы), что ассоциируется с ER-негативной опухолью низкой степени дифференцировки. Мутации гена р53 более характерны для женщин с темным цветом кожи, у латиноамериканок наблюдаются реже в сравнении с женщинами с белым цветом кожи и других этнических групп. Есть предположение, что эти различия частично обусловлены мутациями гена предрасположенности к раку молочной железы. Один из примеров — мутации BRCA1 и BRCA2, с разной частотой встречающиеся в разных этнических группах.
в) Факторы риска рака молочной железы, не включенные в опросник BCRAT. Выявлены дополнительные факторы риска, но они не были включены в опросник BCRAT из-за их неопределенной роли или редкой встречаемости.
- Эстрогеновый статус. Заместительная гормональная терапия эстрогенами в постменопаузе повышает риск развития рака молочной железы в 1,2-1,7 раза, а повышение уровня прогестерона увеличивает его еще больше. Большинство опухолей являются ER-позитивными карциномами, включая инвазивную дольковую карциному. Их, как правило, выявляют на ранних стадиях, поэтому влияние на смертность небольшое. После публикации результатов исследования Women’s Health Initiative в 2002 г. количество женщин, принимающих заместительную гормональную терапию эстрогенами в постменопаузе, снизилось с 17 до 7%, после чего в 2003 и 2004 гг. снизилось количество случаев ER-позитивной инвазивной карциномы молочной железы.
Применение оральных контрацептивов значимо не влияет на риск рака молочной железы, но снижает риск карциномы эндометрия и яичников. Снижение уровня эндогенных эстрогенов после оварэктомии приводит к снижению риска рака молочной железы на 75%. Блокаторы эффектов эстрогенов (например, тамоксифен) или синтеза эстрогенов (например, ингибиторы ароматазы) также значительно снижают риск ER-позитивного рака молочной железы.
- Плотность молочной железы. Высокая рентгенологическая плотность молочной железы — фактор риска развития злокачественной опухоли. Этот показатель ассоциируется с молодым возрастом и гормональным статусом и может быть обусловлен неполной инволюцией ткани железы в конце менструального цикла, что, в свою очередь, может привести к повышению количества клеток, потенциально подверженных злокачественной трансформации.
Плотные молочные железы также затрудняют диагностику при маммографии. В таких случаях следует использовать другие методы визуализации, например МРТ.
- Воздействие облучения. Любое облучение грудной клетки (лучевая терапия, атомный взрыв, авария на атомной электростанции) повышает риск развития рака молочной железы. Риск выше у молодых пациенток и при высокой дозе облучения. Например, подростки и девушки моложе 20 лет после лучевой терапии по поводу лимфомы Ходжкина имеют риск развития рака молочной железы в течение 10-30 лет от 20 до 30%. В связи с этим лучевую терапию злокачественных опухолей у молодых пациенток используют ограниченно. Риск неблагоприятного влияния облучения у женщин старше 25 лет значительно ниже. При маммографии используют небольшие дозы радиации, не влияющие на риск развития опухоли.
- Карцинома контралатеральной молочной железы и рак эндометрия. У 1% женщин со злокачественной опухолью одной молочной железы в течение 1 года развивается опухоль второй железы. Риск выше у женщин
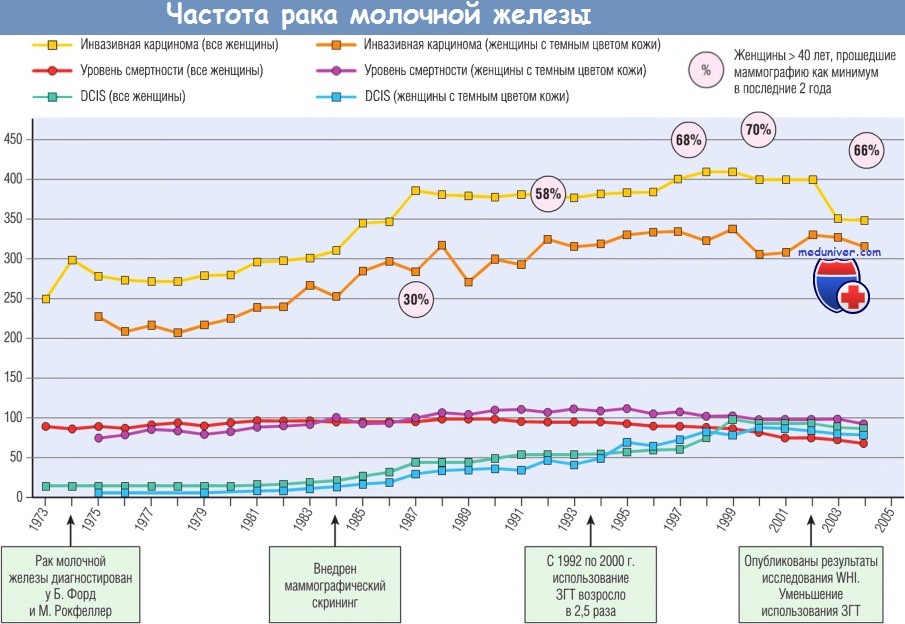
(данные SEER Cancer Statistics Review на 100 тыс. женщин, возрастные показатели приведены с поправкой на 1 млн стандартизованного населения в 2000 г. в США).
DCIS — протоковая карцинома in situ; WHI — Women's Health Initiative; ЗГТ — заместительная гормональная терапия.
- Читать "Причины и механизмы развития наследственного рака молочной железы"
Оглавление темы "Патология молочной железы":- Причины и механизмы развития жирового некроза молочной железы
- Причины и механизмы развития лимфоцитарной мастопатии
- Причины и механизмы развития гранулематозного мастита
- Причины и механизмы развития фиброзно-кистозных изменений молочной железы
- Причины и механизмы развития пролиферативных болезней молочной железы без атипии
- Причины и механизмы развития пролиферативных болезней молочной железы с атипией
- Прогноз пролиферативных изменений молочной железы
- Факторы риска рака молочной железы
- Причины и механизмы развития наследственного рака молочной железы
- Причины и механизмы развития спорадического рака молочной железы
