Лечение обострений астмы. Препараты
Интенсивность лечения соответствует тяжести приступа. Легкие обострения астмы лечатся в домашних условиях путем временного увеличения частоты применения короткодействующих бронходилататоров с или без курса пероральных стероидов. В этом случае помогает план действий при астме, и поэтому нет необходимости привлекать к лечению медицинских работников. Наоборот, жизнеопасная астма представляет собой неотложное медицинское состояние, срочно требующее наблюдения в послеоперационной палате или ОИТ.
Используются следующие формы лечения.
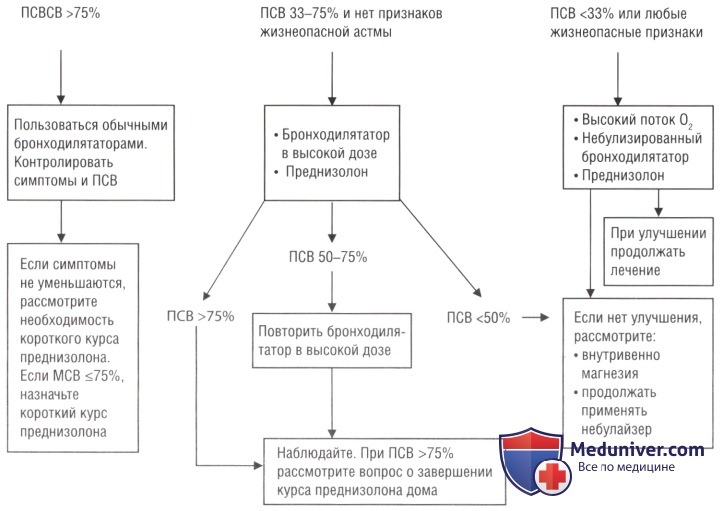
Примечание автора. Высокий поток О2 следует немедленно подавать пациентам: с ПСВ <50% от наилучшей; с невозможностью говорить целыми предложениями, с частотой дыхания >25 в минуту; пульсом >110 в минуту. Его корректируют позже, когда станут доступны результаты сатурации О2.
а) Кислород при обострениях астмы:
• Терапия руководствуется пульсоксиметрией, при необходимости газами крови (см. «Газовый состав крови»). Если она недоступна и у пациента имеются признаки тяжелой астмы, предполагают гипоксемию и обеспечивают подачу кислорода, не дожидаясь оксиметрии.
• Лечение следует начинать с высоких концентраций кислорода. Лицевая кислородная маска используется для подачи кислорода 40-60% концентрации; маска с расходным мешком присоединяется при неэффективности простой лицевой маски.
• Цель — следует добиться SaО2 94-98%. Невозможность достичь уровня 92% у любого пациента указывает на жизнеопасную астму или на наличие сопутствующей осложняющей патологии.
б) β2-Агонисты при обострениях астмы:
• β2-Агонисты, как правило, быстро устраняют бронхоспазм, хотя часто требуются повторные дозы в течение вариабельного периода времени. При легкой астме пациент лечится дома самостоятельно.
• Обычно β2-агонисты вводятся в отделении неотложной помощи или стационарным больным с помощью небулайзера. Однако доказано, что в большинстве случаев повторное применение дозированного ингалятора со спейсером большого объема действует лучше, с низкой частотой побочных эффектов. Это в особенности относится к детям, но также доказано у взрослых. Однако следует отметить, что многие из этих исследований исключают таких пациентов с наиболее тяжелыми приступами и до сих пор предпочитают в этих случаях пользоваться небулайзером.
Примечание автора. β2-Агонист действует лучше при ингаляционном пути введения, чем при внутривенном, и применение дозированного ингалятора со спейсером предпочитают небулайзеру (кроме жизнеопасной астмы).
• Если необходимо оценить небулизированные бронходилататоры, следует рассмотреть непрерывное распыление. В этом методе используется небулайзер, разработанный для доставки равномерной постоянной дозы β2-агониста (сальбутамол 5-10 мг/ч). Исследования демонстрируют некоторые преимущества над традиционным распылением повторными болюсами. Существуют сообщения о том, что «непрерывное» распыление неверно интерпретируется как последовательные циклы распылений болюсных доз, один за другим без интервалов; это является неправильным применением принципа и увеличивает риск тяжелых побочных эффектов.
• Теоретически можно предположить, что внутривенные β2-агонисты имеют преимущества при таком тяжелом бронхоспазме, когда дыхательные пути полностью закупорены, создавая препятствие для доступа небулизирован-ных или ингаляционных препаратов. На практике большинство исследований не подтверждают каких-либо преимуществ внутривенного пути введения при тяжелой астме.
в) Ипратропиум при обострениях астмы:
• Обнаружено, что добавление ипратропиума к β2-агонисту через небулайзер вызывает значительно большую бронходилатацию, чем только один β2-агонист, и сокращает длительность госпитализации. При легких приступах сам β2-агонист вызывает бронходилатацию, близкую к максимально возможной, и смысл добавления ипратропиума является сомнительным. Даже при более тяжелых приступах неясно, добавление ипратропиума превосходит простое увеличение дозы b-агониста; такое сравнение не проводится. Целесообразная стратегия, базирующаяся на имеющихся данных, — добавлять ипратропиум при более тяжелых приступах или при плохом ответе на первоначальную терапию β2-агонистами.
• Добавление ипратропиума к β2-агонистам с помощью дозированного ингалятора плюс спейсер также исследуется и, оказывается, имеет ценность, но опять-таки сравнение с большей дозой b-агониста не проводится.
г) Глюкокортикоиды при обострениях астмы:
• Глюкокортикоиды сокращают смертность от острых приступов, ускоряют выздоровление и снижают риск рецидива. Хотя в них нет необходимости при легких обострениях, Рекомендации BTS/SIGN предлагают их применять при ПСВ ниже 75% от должного (или лучшей, зарегистрированной для данного пациента). В некоторых случаях их следует применять как можно раньше во время приступа.
• Эффект кортикостероидов развивается в течение нескольких часов, а таблетки хорошо всасываются. Следовательно, нет преимуществ у внутривенного пути введения, если у пациента нет высокого риска рвоты.
• Существуют теоретические основания для предположения, что ингаляционные стероиды при добавлении к пероральным стероидам приносят пользу, но практического эффекта такой комбинации на основе исхода обострений пока не обнаружено. Однако хорошая практика — продолжать пользоваться ингаляционными стероидами во время обострения, чтобы подчеркнуть их важность в регулярном лечении.
• Практика лечения легких обострений астмы временным удвоением дозы ингаляционных кортикостероидов не считается эффективной.
Примечание автора. Не отменяйте ингаляционные глюкокортикоиды, когда пациент принимает бустер-дозу преднизолона. Это формирует у пациента ложное представление о важности ингаляционных глюкокортикоидов.
д) Внутривенный аминофиллин или магнезия при обострениях астмы:
• Аминофиллин вызывает резкую бронходилатацию через различные механизмы, характерные и для β2-агонистов, и для ипратропиума, и через случайные, у отдельных пациентов отмечается клинически полезный эффект от аминофиллина, несмотря на плохой ответ на ингаляционные препараты. Однако трудно продемонстрировать эффект от добавления аминофиллина в контролируемых исследованиях, поэтому такие пациенты встречаются редко. Побочные эффекты возникают часто, и поэтому применение аминофиллина ограничивается пациентами с жизнеопасной астмой, не реагирующими на первоначальное лечение.
• Потенциальные показания для внутривенного введения магнезии такие же, как и для аминофиллина. В отличие от аминофиллина, магнезия внутривенно в одной болюсной дозе оказывает эффект при астматическом состоянии, а побочные эффекты возникают редко. Эффект от магнезии менее выражен у взрослых в сравнении с детьми. Кроме того, некоторые исследования, демонстрирующие эффект от магнезии, не являются исследованиями высокого стандарта, и эффект не наблюдается во всех исследованиях.
• Магнезия и аминофиллин непосредственно не сравниваются между собой.
е) Другие препараты при обострениях астмы:
• Антибиотики обычно назначаются пациентам с обострением астмы, чувствующим, что приступ вызван инфекцией, «проникнувшей в мою грудную клетку». Несомненно, что инфекции имеют место при острой астме, но почти всегда вирусные, а не бактериальные. Поэтому стандартное назначение антибиотиков не показано, и их применение должно быть скорее исключением, чем правилом.
• Гелиокс (смесь гелий/кислород, содержащая 70-80% гелий) повышает поток на вдохе, поскольку сниженная вязкость газа (по сравнению с воздухом) уменьшает турбулентный поток. Поэтому гелиокс облегчает симптомы, хотя необязательно ускоряет разрешение приступа астмы. На сегодняшний день имеется недостаточно данных, чтобы рекомендовать стандартное применение гелиокса.
• Антагонисты лейкотриеновых рецепторов оказывают доказанный эффект в лечении хронической астмы, а их внутривенные препараты вызывают бронходилатацию при острой астме. Продукт не имеет лицензии на применение, и нет достаточных данных, чтобы рекомендовать его.
- Читать "Дифференциация обострений астмы. Критерии жизнеопасной астмы"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Метотрексат, препараты золота при бронхиальной астме. Применение
- Астма беременных. Диагностика, лечение
- Обострение астмы. Частота, причины
- Клиника обострений астмы. Диагностика
- Лечение обострений астмы. Препараты
- Дифференциация обострений астмы. Критерии жизнеопасной астмы
- Хроническая астма. Клиника, течение
- Оценка эффективности лечения астмы. Выявление вероятности обострения
- Алгоритмы последовательности лечения астмы. Этапы
- Хроническая обструктивная болезнь легких. Эпидемиология, причины
