Малые факторы прогноза рака молочной железы
Кроме 6 признаков, входящих в систему AJCC, существуют и другие предикторы исхода:
- гистологический подтип. 30-летняя выживаемость женщин со специфическим типом карциномы молочной железы (тубулярной, муцинозной, медуллярной, дольковой и папиллярной) составляет > 60%, а женщин с инвазивной протоковой карциномой — < 20%.
За исключением медуллярной карциномы, большинство опухолей являются высокодифференцированными или умеренно дифференцированными, ER-позитивными и НЕR2-негативными. Опухоли специфического типа, не обладающие этими характеристиками, имеют менее благоприятный прогноз;
- степень злокачественности. Для определения степени дифференцировки чаще всего используют Ноттингемскую шкалу (Nottingham Histologic Score или Scarff-Bloom-Richardson), учитывающую ядерный грейд (G), формирование тубулярных структур и уровень митотической активности.
На основании этих признаков выделяют три группы, хорошо коррелирующие с выживаемостью. Выживаемость пациенток с высокодифференцированными карциномами (G1, 20% всех опухолей) снижается до 70% в течение 24 лет.
При низкодифференцированных карциномах (G3, 46% всех опухолей), напротив, наибольшее количество летальных исходов зарегистрировано в первые 10 лет, а 45% пациенток имеют долгосрочную выживаемость. У пациенток с умеренно дифференцированными карциномами (G2, 35% всех опухолей) в раннем периоде выживаемость выше, однако отдаленные результаты ненамного лучше, чем при карциномах G3;
- рецепторы эстрогена и прогестерона. Для выявления гормональных рецепторов используют иммуногистохимическое исследование. Результат коррелирует с прогнозом и является предиктором эффективности гормональной терапии. При ER-позитивной и PR-позитивной карциноме эффективность гормональной терапии составляет 80%, но при экспрессии только ER или только PR эффективность лечения снижается до 40%.
На ER-позитивные опухоли реже удается воздействовать с помощью химиотерапии. Эффективность гормональной терапии опухолей, не экспрессирующих ER или PR, составляет < 10%, но вероятность ответа организма больного на химиотерапию значительно выше;
- HER2/Neu. Гиперэкспрессия HER2/Neu ассоциируется с худшей выживаемостью, но является важнейшим предиктором ответа на таргетную терапию (например, трастузумабом или лапатинибом). Для выявления амплификации гена HER2/Neu или гиперэкспрессии этого белка используют несколько методов;
- лимфоваскулярная инвазия. В 50% инвазивных карцином выявляют опухолевые клетки в лимфатических пространствах (мелких сосудах и капиллярах), что коррелирует с метастазами в лимфатических узлах. Лимфоваскулярная инвазия — неблагоприятный прогностический фактор при оценке общей выживаемости женщин без метастазов в лимфатических узлах. Как уже было отмечено, выраженное поражение лимфоваскулярных пространств опухолевыми клетками (воспалительная карцинома) свидетельствует об очень неблагоприятном прогнозе;
- пролиферативная активность. Пролиферативную активность можно измерить, подсчитав количество митозов (например, при определении степени дифференцировки), иммуногистохимически выявив белки, продуцируемые во время клеточного цикла (например, циклины, Ki-67), определив S-фазу с помощью проточной цитометрии или выявив тимидин с помощью радиоактивной метки. Опухоли с высокой пролиферативной активностью имеют худший прогноз, но могут лучше отвечать на химиотерапию;
- состояние ДНК. Количество ДНК в опухолевых клетках можно измерить с помощью проточной цитометрии или анализа срезов ткани. Опухоли с индексом ДНК, равным 1, имеют то же количество ДНК, как и нормальные диплоидные клетки, однако могут содержать выраженные изменения хромосом. Анеуплоидные опухоли характеризуются несколько худшим прогнозом;
- ответ на неоадъювантную терапию. В большинстве случаев выполняют хирургическое вмешательство с последующим системным лечением (адъювантной терапией). Неоадъювантная терапия — альтернативный вариант, когда пациентки получают лечение до операции. Такой подход не улучшает выживаемость, но реакция злокачественной опухоли на лечение является важным прогностическим фактором.
Для контроля изменений во время лечения используют клинические и рентгенологические методы, однако часто объем остаточной опухоли недооценивают или переоценивают. Опухоли, хорошо реагирующие на терапию, обычно низкодифференцированные, ER-негативные и содержат очаги некроза. У пациенток, у которых удалось достичь полного морфологического регресса опухоли (т.е. отсутствует остаточная опухоль в молочной железе и лимфатических узлах) отдаленная выживаемость составляет более 95%, если сравнивать с низкодифференцированными опухолями в целом.
Патоморфологический регресс можно использовать в клинических исследованиях в качестве конечной точки (что может способствовать получению полезной информации при меньшем количестве больных и за меньший период времени) и в молекулярных исследованиях чувствительности или резистентности опухоли к лечению;
- профиль экспрессии генов. Определение экспрессируемых генов используют для прогнозирования общей выживаемости и интервала без рецидива. Определение профиля экспрессии генов позволяет выявить пациенток, у которых эффективность определенного варианта химиотерапии будет наибольшей. Методы исследований замороженных тканей сложно воспроизводимы в клинической практике, но начинают применять альтернативные подходы, использующие парафиновые блоки.
Хотя иммунофенотип содержит большой объем информации, он плохо коррелирует с размером злокачественной опухоли или статусом лимфатических узлов — двумя важнейшими прогностическими факторами.
Местный и регионарный контроль патологического процесса основан на хирургическом методе (мастэктомии или органосохраняющих операциях), в то время как системный контроль заболевания — на гормональной терапии и/или химиотерапии. Для определения прогноза удаляют подмышечные лимфатические узлы или сторожевой лимфатический узел, однако сами по себе метастазы в подмышечных лимфатических узлах можно лечить исключительно лучевым методом. Новые методы терапии включают ингибиторы мембранных факторов роста (например, HER2/Neu), стромальных протеаз и ангиогенеза.
Методы лечения основаны на модели распространения рака молочной железы, которая менялась вместе с изменениями наших представлений о биологии заболевания. Раньше считали, что рак молочной железы распространяется непосредственно из железы в лимфатические узлы (первая модель), поэтому его можно вылечить блоковой резекцией. Однако выполнение радикальной резекции (мастэктомии с резекцией пекторальной мышцы, внутригрудных узлов и надключичных лимфатических узлов) не снизило смертность.
Исследования показали, что органосохраняющие операции и облучение по эффективности идентичны радикальной мастэктомии, поскольку на момент диагностики все опухоли уже имеют отдаленные метастазы (вторая модель). Таким образом, применение методов местного или системного лечения не влияет на выживаемость. В нынешнюю эпоху ранней диагностики злокачественной опухоли с помощью маммографии формируется третья модель, которая совмещает первые две и считается более подходящей для разработки лечения.
- Читать "Причины и механизмы развития фиброаденомы молочной железы"
Оглавление темы "Патогенез болезней":- Причины и механизмы развития метастатической карциномы молочной железы
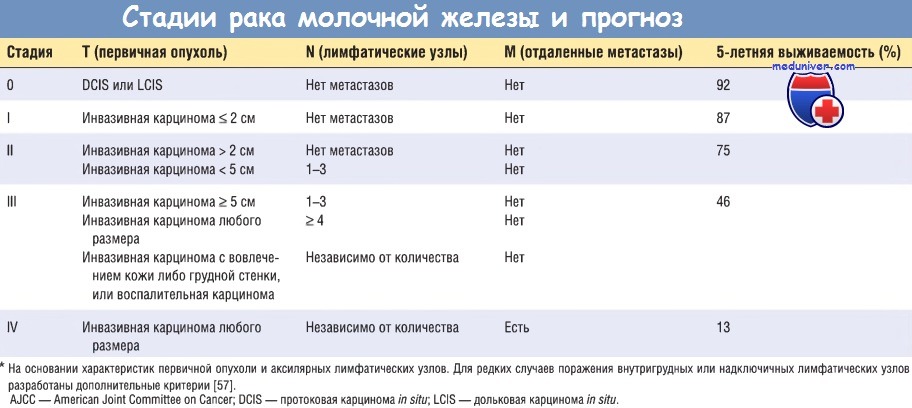
- Основные факторы прогноза рака молочной железы
- Малые факторы прогноза рака молочной железы
- Причины и механизмы развития фиброаденомы молочной железы
- Причины и механизмы развития листовидной опухоли молочной железы
- Причины и механизмы развития опухоли междольковой стромы молочной железы
- Причины и механизмы развития гинекомастии
- Причины и механизмы развития рака молочной железы у мужчин
- Строение и гормоны гипофиза
- Симптомы болезни гипофиза
