Бактерии вызывающие пневмонию у пациентов с иммунодефицитом. Нокардиоз, туберкулез
Различные формы дефектов иммунной системы связаны с различным спектром микроорганизмов, как приводится в таблице ниже.

Пациенты с иммунодефицитом имеют высокий риск неоппортунистических инфекций. Возбудители часто являются нозокомиальными и полирезистентными.
а) Nocardia. Нокардиоз — это главным образом инфекция субъектов с иммунодефицитом, связанная с дефектами клеточного иммунитета вследствие применения стероидов, рака крови или трансплантации. Течение подострое с лихорадкой, сухим кашлем и потерей веса; реже возникает одышка, плевритическая боль и кровохарканье. На РОГК/КТ обнаруживаются узелки или образования с кавитацией, но могут выявляться паренхимные инфильтраты, субплевральные бляшки и выпот. Нокардиоз осложняется эмпиемой (25%), медиасти-нитом, перикардитом и синдромом верхней полой вены. Заболеваемость снижается при приеме септрина, как для профилактики ПЦП, но нокардиоз может возникать после прекращения профилактики.
Нокардии обычно не обнаруживаются в дыхательных путях, поэтому выделение нитевидных грамположительных палочек из мокроты или БАЛ является диагностическим. Диагноз также можно выставить с помощью аспирата из внелегочного очага поражения, например абсцесс кожи. Лабораторию следует предупреждать о вероятности нокардии, что позволяет выполнить соответствующую обработку. На биопсии ткани выявляется смешанный клеточный инфильтрат, редко с гранулемой. Лечение проводится сульфонамидами в течение 6-12 мес.
б) Туберкулез и другие микобактерии. Заболеваемость ТБ увеличивается при всех типах иммунодефицита. Риск выше в эндемичных областях, например 0,5-2,0% после ТПО в США/Европе, но 15% в Индии. Большинство инфекций являются следствием реактивации латентного заболевания; лихорадка — наиболее частый симптом. На РОГК обнаруживаются локальные инфильтраты, милиарный вариант, выпот и крайне редко (<5%) диффузные интерстициальные инфильтраты или кавитирующие поражения. Диагностика обычно осуществляется с помощью мокроты или бронхиальных промывных вод. Туберкулиновая проба имеет высокую частоту ложноположительных результатов при иммуносупрессии; при вновь положительной кожной пробе предполагают активное заболевание, но это встречается редко. Имеется мало данных по анализу у-интерферона у пациентов с иммунодефицитом.
Следует применять комбинированное лечение. Гепатотоксичность изониазида представляет проблему у трансплантатов печени. Рифампицин увеличивает клиренс такролимуса и циклоспорина, повышая риск отторжения трансплантата, поэтому тщательно контролируются уровни препаратов. Смертность высокая (25-40%) у лиц, не завершивших курс лечения.
Нетуберкулезные микобактерии часто вызывают наиболее тяжелые инфекции при иммунодефиците. Существует много разновидностей нетуберкулезных микобактерии: обратитесь к современным рекомендациям по лечению. Требуется длительное лечение, а смертность высокая; контроль, а не эрадикация, является лучшим достижимым исходом.
в) Пневмоцистная пневмония (ПЦП, Pneumocystis jirovecii). Факторы риска ПЦП включают длительное применение глюкокортикостероидов, рак (особенно рак крови и применение пуриновых аналогов, например флударабин) и трансплантацию. Дефекты клеточного иммунитета вызывают реактивацию латентного заболевания. Это проявляется сухим кашлем, одышкой и обычно лихорадкой; часто начало заболевания более быстро протекает у ВИЧ-неинфицированных лиц, чем у ВИЧ-инфицированных. Клиническое обследование обычно в норме, без хрипов. Имеется выраженная десатурация артериальной крови при физическом напряжении. На РОГК (и ВРКТ) обнаруживаются билатеральные периворотные альвеолярные инфильтраты (реже изолированные узелки, уплотнение доли, полости/ кисты, пневмоторакс); РОГК соответствует норме в 30% случаев. Количество лейкоцитов обычно в норме, ЛДГ повышена.
Диагностика в основном осуществляется посредством идентификации возбудителя (например, прямая иммунофлюоресценция) в стимулированной мокроте или жидкости БАЛ: чувствительность ниже, чем при ВИЧ (60%), поскольку нагрузка инфекции обычно ниже. Если пациент чувствует себя плохо, начинают эмпирическое лечение: БАЛ остается положительным в течение как минимум недели. Лечение проводится бактримом в высокой дозе в течение 14-21 дня или при непереносимости внутривенно пентамидином, дапсоном + триметопримом, клиндамицином + прима-хином или атовахином. При плохом самочувствии пациента добавляются высокие дозы стероидов в течение 5 дней с постепенным снижением дозы на протяжении 2 нед. Ожидайте ответа через 5 дней.
Риск ПЦП снижается при проведении профилактики бактримом (с 16% при аллогенной ТГСК до <0,5%), но супрессия костного мозга ограничивает переносимость в 1/3 случаев; дапсон и небулизированный пентамидин являются менее эффективными (7 и 3% заболеваемость ПЦП).
г) Инвазивный легочный аспергиллез. Aspergillus (наиболее часто A. fumigatus, также flavus, niger и >20 других представителей) — главный возбудитель заболевания при иммунодефиците, связанный с длительной нейтропенией, глюкокортикостероидной терапией, ТГСК, ТПО, ВИЧ, терапией антителами к ФНО-а и хроническим гранулематозным заболеванием. Это ведущая инфекционная причина смерти при аллогенной ТГСК.
Симптомы являются неспецифическими: непродуктивный кашель, лихорадка (отсутствует при ТГСК), одышка, плевритическая боль в грудной клетке, кровохарканье (вследствие ангиоинвазии и инфаркта легкого), пневмоторакс. Заболевание быстро прогрессирует на протяжении нескольких дней.
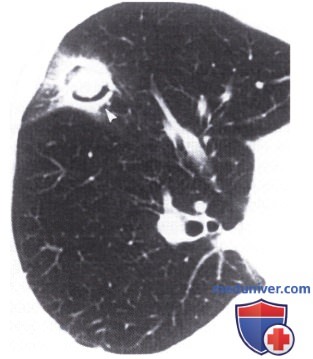
РОГК соответствует норме или выявляет сливающиеся периферические узелки. КТ обладает большей чувствительностью: ищите «признак ореола» из матового обода вокруг легочных узелков, обусловленный кровоизлиянием. Он отличается от «признака полумесяца из воздуха», появляющегося на поздних стадиях инвазивного аспергиллеза с резорбцией некротической ткани нейтрофилами.
Золотой стандарт диагностики — это выделение возбудителя из биоптата легочной ткани. Посев требуется, чтобы отличить Aspergillus от других грибов. Aspergillus в мокроте или жидкости БАЛ отражает колонизацию или контаминацию, а не инвазивную инфекцию. БАЛ обладает низкой чувствительностью (30-50%). Однако при выделении Aspergillus он обычно лечится, если клинический сценарий предполагает высокий риск инфекции.
Быстрая иммуноферментная тест-система для сывороточного галактоманнана (компонент стенки гриба, высвобождаемый при инвазивном аспергиллезе, обычно до рентгенологических изменений) является чувствительным и специфическим методом при ТГСК и раке крови, в меньшей степени при ТПО. Бета-лактамные антибиотики дают ложноположительные результаты; противогрибковая терапия снижает чувствительность.
Лечение: по возможности уменьшить иммуносупрессию. Вориконазол демонстрирует высокую эффективность, снижение смертности и незначительные побочные реакции по сравнению с липосомальным амфотерицином В; каспофунгин является альтернативой при непереносимости других препаратов. Лечение следует продолжать как минимум в течение 2 нед после разрешения клинических/рентгенологических признаков, сохраняющихся месяцами. Заболевание рецидивирует при повторном возникновении нейтропении.
д) Cryptococcus neoformans (Cryptococcal pneumonia). Факторы риска: нарушение клеточного иммунитета, включая ВИЧ, рак (особенно лимфома), трансплантация, кортикосте-роиды, цирроз, почечная недостаточность, диабет, хроническое заболевание легких, антагонисты ФНО-а. Развивается остро или постепенно с кашлем, одышкой, лихорадкой и другими неспецифическими симптомами. На РОГК/КТ обычно обнаруживаются периферические узелки, иногда с распадом, реже долевые инфильтраты, аденопатия, выпот.
Диагностика: идентификация возбудителя (окрашивание тушью) в мокроте или жидкости БАЛ является специфическим методом, поскольку это редкий контаминант. Сывороточный криптококковый антиген положительный примерно у 70% ВИЧ-неинфицированных пациентов с криптококковой пневмонией. Он указывает на агрессивное заболевание и применяется для контроля болезни. Криптококковый антиген плевральной жидкости и БАЛ также оказывается полезным. Большинство пациентов с пневмонией имеют также внелегочные поражения: выполняйте КТ головы/ЛП, чтобы исключить криптококковый менингоэнцефалит. Лечение проводится амфотерицином и флюцитозином на протяжении 14-21 дня, а затем флютиконазолом перорально в течение 6-12 мес.
е) Candida pneumonia. Значение Candida, выделенной из дыхательных путей, обычно вызывает споры из-за частоты пероральной контаминации, но истинная кандидозная пневмония — это тяжелое осложнение иммуносупрессии или серьезных заболеваний с неблагоприятным прогнозом. Она развивается после аспирации или кандидемии и обычно вызывает высокую лихорадку. Рентгенологические признаки включают узелки и уплотнение; Candida также вызывает эмпиему. Из-за риска контаминации мокроты/БАЛ для окончательного диагноза требуется биопсия легких. Лечение проводится амфотерицином или флюконазолом.
ж) Легочный зигомикоз (включая мукормикоз). Зигомицеты — повсеместно встречающиеся грибы в почве или перегнивающей растительности; Mucor spp. — это наиболее знакомый, a Rhizopus spp. — наиболее частый возбудитель. Легочная инфекция развивается вследствие вдыхания; факторы риска включают нейтропению, диабет, употребление инъекционных наркотиков, нарушение питания, травму/ожоги, стероиды, рак крови, трансплантацию или перегрузку железом, леченную десферриоксамином.
Инфекция вызывает быстро развивающуюся лихорадку, кашель, одышку и кровохарканье (массивное при ангиоинвазии). Пневмония является диффузной с инфарктом и некрозом; на РОГК/КТ обнаруживается кавитация с полумесяцем из воздуха, узелки и выпот. БАЛ обладает низкой чувствительностью. Золотой стандарт — это посев биоптата легочной ткани. Лечение проводится амфотерицином; рассматривайте вопрос о хирургической резекции, если планируется ТГСК, поскольку имеется высокий риск рецидива.
- Читать "Вирусные пневмонии у пациентов с иммунодефицитом. Цитомегаловирусная пневмония"
- Поражение легких глистами. Диагностика, лечение
- Поражение легких простейшими. Диагностика, лечение
- Пневмония у пациента с иммунодефицитом. Причины, клиника
- Диагностика пневмонии у пациентов с иммунодефицитом. Исследования
- Нейтропения при пневмонии у пациентов с иммунодефицитом. Нейтропеническая лихорадка
- Легочные осложнения трансплантации легких, печени
- Легочные осложнения трансплантации почек, костного мозга
- Бактерии вызывающие пневмонию у пациентов с иммунодефицитом. Нокардиоз, туберкулез
- Вирусные пневмонии у пациентов с иммунодефицитом. Цитомегаловирусная пневмония
- Эпидемиология ВИЧ. Подход к пациентам с легочной патологией
