Причины и механизмы развития опухоли кости
Опухоли костей различаются по клиническому течению и морфологическим признакам. Крайне важно правильно диагностировать, стадировать и лечить эти опухоли, чтобы обеспечить не только высокую выживаемость пациентов, но и сохранить оптимальную функциональность скелета.
Опухоли костей в основном классифицируют по типу клеток или ткани, из которой опухоль развивается. Опухоли неопределенного гистогенеза группируют по клиническому течению. Наиболее распространены опухоли из фиброзной ткани и остеогенные опухоли. Самыми частыми доброкачественными опухолями являются остеохондрома и фиброзный кортикальный дефект (фиброма).
Самыми частыми злокачественными опухолями кости (исключая поражения костного мозга — миелому, злокачественную лимфому, лейкемию) являются хондросаркома, остеосаркома и саркома Юинга.
Истинная распространенность опухолей костей неизвестна, т.к. не все состояния исследуют адекватно. Доброкачественные опухоли наблюдаются значительно чаще злокачественных и манифестируют преимущественно в возрасте до 30 лет. Опухоли, диагностированные в пожилом возрасте, с большей вероятностью окажутся злокачественными. В США ежегодно диагностируют 2400 новых случаев остеосаркомы и 1300 смертей от этого заболевания.
Опухоли костей могут развиться в любом возрасте и поражать любые кости. Большинство опухолей, которые диагностируют в детском и юношеском возрасте, локализуются в длинных трубчатых костях. Некоторые опухоли имеют специфическую локализацию и развиваются в определенном возрасте, о чем важно помнить при диагностике.
Большинство опухолей из костной ткани являются спорадическими, но некоторые ассоциируются с наследственными синдромами или специфическими генетическими нарушениями. Например, остеосаркомы, развивающиеся при синдроме Ли-Фраумени и синдроме наследственной ретинобластомы, обусловлены мутацией гена, кодирующего р53 и RB. С развитием опухолей костей ассоциируются также остеонекроз, болезнь Педжета костей, облучение, имплантация металлических конструкций при переломах, однако процент таких опухолей крайне мал.
Клинически опухоли костей проявляются различным образом. Доброкачественные новообразования в большинстве случаев не имеют симптомов и являются случайной находкой. Многие злокачественные опухоли сопровождаются болью, а в некоторых случаях первым проявлением болезни является патологический перелом. Важную роль в диагностике опухолей костей играет рентгенографическое исследование.
Помимо локализации и размеров опухоли рентгенография может предоставить информацию о характере роста новообразования, однако для окончательного суждения необходимо гистологическое исследование биоптата.
Общим признаком этой группы опухолей является продукция костной ткани опухолевыми клетками. Обычно опухоли (за исключением остеомы) представлены переплетенными костными трабекулами с неравномерной минерализацией.
а) Остеома. Остеома — это обычно одиночная крупнобугристая опухоль округлой формы, на широком основании, развивающаяся из субпериоста. Чаще всего локализуется на внешней или внутренней поверхности костей черепа и лицевого скелета.
Остеомы выявляются в среднем возрасте. Множественные остеомы характерны для синдрома Гарднера. Они состоят из трабекул компактной костной ткани и костного матрикса, формирующих подобие гаверсовых каналов. Для некоторых вариантов остеомы характерно наличие участков губчатого вещества, при этом межкостные промежутки заполнены красным костным мозгом.
Остеомы обычно растут медленно, клинически не проявляя себя, кроме случаев с обструкцией синусов, при воздействии на головной мозг или глазное яблоко, деформации полости рта или появлении выраженных косметических дефектов.
б) Остеоид-остеома и остеобластома. Термины «остеоид-остеома» и «остеобластома» используют для обозначения доброкачественных опухолей, имеющих схожие гистологические признаки, но различных по размеру, симптомам и локализации.
Остеоид-остеома в большинстве случаев имеет размер менее 2 см и обычно наблюдается в подростковом и юношеском возрасте (75% пациентов моложе 25 лет). Соотношение мужчин и женщин — 2:1. Опухоль может поражать любую кость, но чаще дорсальные отделы позвоночника и кости добавочного скелета. В 50% наблюдений поражается бедренная или большеберцовая кость, обычно вовлекается надкостница, реже — костномозговой канал. Остеоид-остеомы могут сопровождаться выраженными ночными болями, которые удается купировать приемом ацетилсалициловой кислоты.
Предполагается, что боль обусловлена избытком синтеза простагландина Е2, синтезируемого пролиферирующими остеобластами.
Остеобластомы в позвоночнике, как правило, имеют размер более 2 см. Характерна тупая боль, не прекращающаяся даже после приема ацетилсалициловой кислоты. Опухоль, как правило, не вызывает выраженную костную реакцию.
Морфология. Остеоид-остеома и остеобластома имеют серо-коричневый цвет, округлую или овальную форму. Опухоли хорошо отграничены от окружающих тканей, состоят из хаотично расположенных трабекул компактной костной ткани, окаймленных остеобластами. Строма представлена рыхлой соединительной тканью с множеством дилатированных, переполненных кровью капилляров. Относительно небольшой размер опухоли, четкая граница с окружающими тканями и доброкачественные микроскопические характеристики являются критериями дифференциальной диагностики с остеосаркомой.
Остеоид-остеомы, особенно расположенные под надкостницей, обычно провоцируют реактивное избыточное развитие костной ткани вокруг поражения. Активный участок опухоли (очаг) рентгенографически проявляется в виде небольшого округлого просветления с возможной центральной минерализацией.
Остеоид-остеому часто лечат с помощью радиоаблации. Остеобластому обычно дробят или вырезают целиком. Малигнизация крайне редка, но возможна после облучения крупной остеобластомы, локализующейся в основании черепа или в позвоночнике.
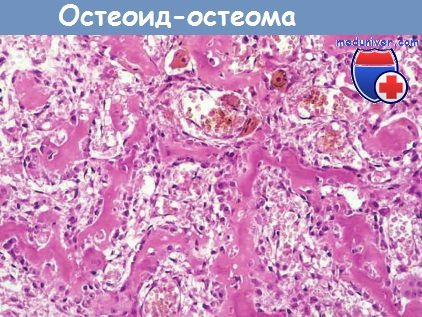
Межтрабекулярное пространство заполнено васкуляризованной соединительной тканью.
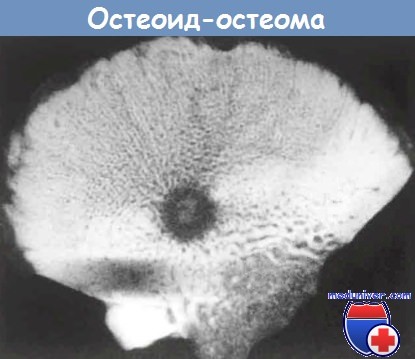
Очаг окружен реактивной костью с массивным утолщенным кортикальным слоем.
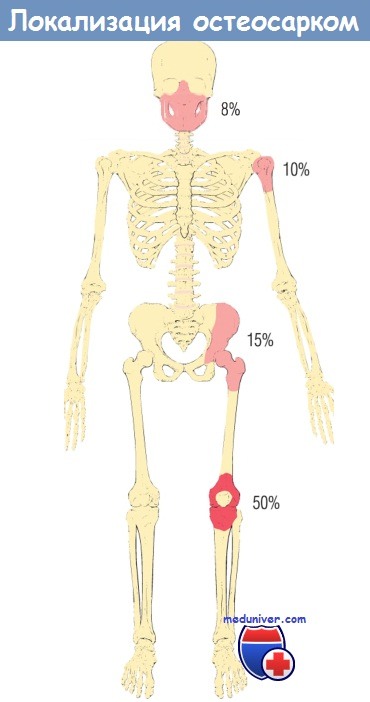
в) Остеосаркома. Остеосаркомой называют злокачественную мезенхимальную опухоль, клетки которой продуцируют костный матрикс. Остеосаркома — самая распространенная злокачественная первичная опухоль костей (без учета миеломы и лимфомы), составляющая ~ 20% общего числа первичных злокачественных опухолей костей. Остеосаркома может развиться в любом возрасте, но выделяют 2 пика заболеваемости: один — до 20 лет (75%), другой приходится на взрослых пациентов, страдающих болезнью Педжета костей или лучевыми саркомами. Соотношение мужчин и женщин — 1,6 : 1. Опухоль обычно локализуется в метафизе длинных трубчатых костей, в 50% случаев — в области коленного сустава, однако по статистике у лиц старше 25 лет плоские и трубчатые кости вовлекаются с равной частотой.
Патогенез. Около 70% остеосарком ассоциируются с неспецифическими генетическими нарушениями, например изменением плоидности и хромосомными аберрациями. Механизм развития остеосаркомы неизвестен, однако установлено, что важную роль играют мутации двух генов: (1) гена RB, регулятора клеточного цикла; (2) гена р53, продукт экспрессии которого регулирует репарацию ДНК и некоторые аспекты метаболизма. При зародышевых мутациях гена RB риск развития остеосаркомы возрастает в 1000 раз. Пациенты с синдромом Ли-Фраумени при зародышевой мутации гена р53 также имеют высокий риск развития остеосаркомы. При остеосаркоме выявляются и нарушения гена INК4а, который кодирует р16 (регулятор клеточного цикла) и р14 (регулятор р53). Частое развитие остеосаркомы в зоне активного роста кости, возможно, объясняется мутантными изменениями остеобластов, которые приобретают опухолевые свойства.
Морфология. Остеосаркомы группируют по:
• локализации (интрамедуллярная, интракортикальная, поверхностная);
• степени дифференцировки (высоко- и низкодифференцированные);
• мультицентричности (синхронная, метахронная);
• первичному поражению кости (подлежащая кость интактна) или вторичному поражению кости (при наличии в анамнезе указаний на существующее доброкачественное новообразование, болезнь Педжета костей, некроз кости, облучение);
• гистологическим характеристикам (остеобластическая, хондробластическая, фибробластическая, телеанги-эктатическая, мелкоклеточная, гигантоклеточная).
Чаще всего остеосаркома развивается в метафизе длинных трубчатых костей и является первичной, обособленной, интрамедуллярной, низкодифференцированной.
Макроскопически остеосаркомы представляют собой крупные зернистые новообразования сероватобелого цвета, с очагами кровоизлияний и кистозной дегенерации. Часто опухоль разрушает кортикальный слой кости, формируя мягкотканный компонент, инфильтрирует костномозговой канал, замещает костный мозг и разрушает костные трабекулы.
В редких случаях остеосаркома пенетрирует эпифиз и проникает в сустав. После инвазии сустава опухоль распространяется по связкам и сухожилиям, прорастая через место прикрепления суставной капсулы. Опухолевые гигантские клетки могут иметь разный размер, форму и нередко гиперхромные уродливые ядра; характерны атипичные митозы. Опухолевые гигантские клетки формируют особую костную ткань, характеризующуюся неравномерным расположением примитивных трабекул. В разных пропорциях могут быть представлены и другие мезенхимальные ткани: хрящ, соединительная ткань. При наличии злокачественной хрящевой ткани опухоль называют хон-дробластической остеосаркомой. Наличие сосудистой инвазии обычно хорошо заметно, в 50-60% опухолей обнаруживаются очаги некроза.
Клинические признаки. Остеосаркома — это болезненное, увеличивающееся в размере новообразование. Иногда первым симптомом является патологический перелом. На рентгенограмме выявляется крупный очаг деструкции с инфильтративными краями. Опухоль часто прорастает в кортикальный слой кости, приподнимая надкостницу, стимулируя реактивное формирование костной ткани. Характерным, но не значимым диагностическим рентгенологическим признаком остеосаркомы является треугольник Кодмана — треугольная тень между надкостницей и кортикальным слоем. Остеосаркома — это агрессивная опухоль, которая распространяется гематогенным путем. На момент диагностики в 10-20% наблюдений выявляются метастазы в легких. При аутопсии в 90% случаев выявляют метастазы в легких, костях, головном мозге и других органах.
Лечение остеосаркомы комплексное. Оно включает химиотерапию, которую назначают исходя из предположения, что все пациенты на момент постановки диагноза имеют отдаленные метастазы, которые слишком малы для обнаружения. При отсутствии метастазов, а также при радикальном хирургическом лечении и прохождении курса химиотерапии 5-летняя выживаемость составляет 60-70%. Прогноз при метастазах и рецидивах опухолей плохой: 5-летняя выживаемость 20%.

Серовато-белая опухоль заполняет большую часть костномозгового канала метафиза и проксимального диафиза.
Опухоль инфильтрирует кортикальный слой, разрушает периост и формирует мягкотканный компонент вокруг кости.
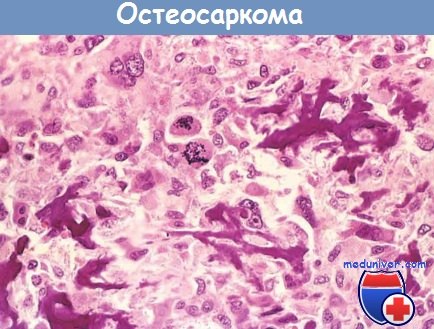
сформированная анапластическими клетками злокачественной опухоли; выраженные митозы.
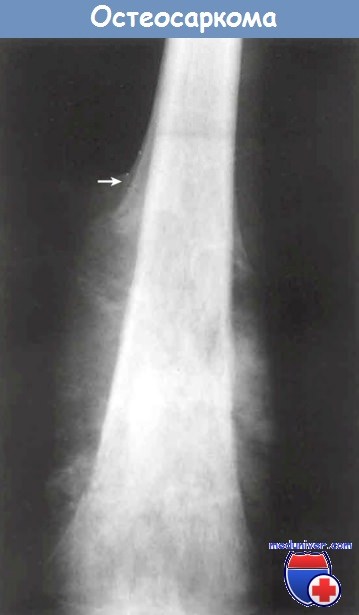
Надкостница, которую приподнимает опухоль, формирует проксимальный край треугольника Кодмана (стрелка).
- Вернуться в раздел "медицинская физиология"
Оглавление темы "Патогенез болезней кости":- Причины и механизмы развития остеопетроза
- Причины и механизмы развития остеопороза
- Причины и механизмы развития болезни Педжета костей
- Причины и механизмы развития нарушения минерального обмена
- Причины и механизмы развития перелома кости
- Причины и механизмы развития остеонекроза
- Причины и механизмы развития гнойного остеомиелита
- Причины и механизмы развития туберкулезного остеомиелита
- Причины и механизмы развития сифилиса кости
- Причины и механизмы развития опухоли кости
