Легочные осложнения трансплантации почек, костного мозга
а) Трансплантация почек. Приблизительно в 1/3 случаев легочные осложнения после трансплантации почек имеют неинфекционную этиологию.
1. Отек легких наиболее часто возникает в первые несколько недель после трансплантации вследствие задержки натрия/воды при дисфункции трансплантата и гипергидратации.
2. Тромбоэмболия вен встречается относительно часто, составляя 2/3 неинфекционных легочных осложнений.
3. Легочный метастатигеский кальциноз (как при трансплантации печени, см. выше) становится явным или прогрессирует после трансплантации почек, а не разрешения, как следовало ожидать.
4. Посттрансплантационные заболевания легких.
б) Трансплантация гемопоэтических стволовых клеток (пересадка костного мозга). Спектр легочных заболеваний после ТГСК крайне зависит от времени, прошедшего с момента трансплантации: см. «временную последовательность» на рисунке ниже.
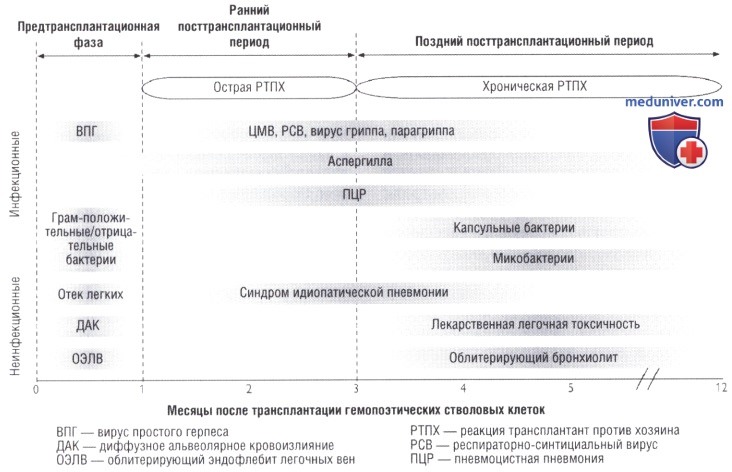
Предтрансплантационное кондиционирование: миелоаблативное кондиционирование включает высокие дозы химиотерапии ± облучение всего тела с целью абляции костного мозга и разрушения опухолевых клеток. Немиелоаблативное кондиционирование использует менее токсические режимы и вызывает меньше легочных осложнений.
Предтрансплантационная фаза (первые 30 дней после трансплантации костного мозга): нейтропения, воспаление слизистой оболочки, внутривенные катетеры и нарушение мукоцилиарного клиренса — основные факторы риска инфекции. Бактерии (грамотрицательные или грамположительные) и грибы — наиболее частые возбудители легочных инфекций на этой стадии.
Ранняя посттрансплантационная фаза (30-100 дней после трансплантации костного мозга): длительно нарушенный клеточный и гуморальный иммунитет. У аллогенных реципиентов ТГСК намного выше риск инфекции, чем у аутологических, вследствие эффектов реакции «трансплантата против хозяина» и иммунодепрессантов, используемых для ее лечения. Наиболее важные возбудители легочных инфекций — грибы (аспергиллы, а у лиц, не переносящих профилактику, ПЦП) и вирусы (особенно ЦМВ, появляющийся намного позже при проведении профилактики, а также другие респираторные вирусы).
К поздней посттрансплантационной фазе (>100 дней после трансплантации костного мозга) восстановление иммунной системы приближается к завершению в случае аутотрансплантата, а алогенные реципиенты с хронической РТПХ имеют постоянные дефекты клеточного и гуморального иммунитета и ретикулоэндотелиальной функции. У таких пациентов капсульные бактерии (например, Н. influenzae., пневмококк) и микобактерии являются наиболее важными возбудителями, кроме оппортунистических патогенов на ранней посттрансплантационной стадии.
Неинфекционные осложнения трансплантации костного мозга:
1. Отек легких (кардиогенный или некардиогенныи) — раннее осложнение трансплантации костного мозга. Функция сердца нарушается при химиотерапии (например, даунорубицин). Химиотерапия, облучение всего тела и сепсис увеличивают проницаемость альвеолярно-капиллярной мембраны, вызывая некардиогенныи отек, как при ОРДС. Лечение дополняется диуретической терапией и лечением основных инфекций.
2. Синдром приживления трансплантата: лихорадка, эритематозная сыпь и некардиогенныи отек легких, совпадающие с восстановлением числа нейтрофилов после ТГСК, наиболее часто встречается при применении колониестимулирующих факторов. Реагирует на стероиды, но смертность высокая при развитии дыхательной недостаточности.
3. Диффузное альвеолярное кровоизлияние — это осложнение предтрансплантационной фазы, проявляющееся одышкой, непродуктивным кашлем, лихорадкой и гипоксемией. Кровохарканье встречается очень редко. На РОГК обнаруживаются диффузные инфильтраты, особенно в средних/нижних отделах, иногда за несколько дней до появления симптомов. БАЛ обнаруживает классические признаки постепенно кровянистой аликвоты жидкости БАЛ (без микроорганизмов). Высокие дозы метилпреднизолона 0,5-1,0 г в день в течение нескольких дней, а затем постепенное уменьшение дозы преднизолона на протяжении 2 нед значительно снижает летальность 50-80%.
4. Синдром идиопатигеской пневмонии: диффузное повреждение легких, возникающее после трансплантации костного мозга и не имеющее установленной инфекционной этиологии. В среднем развивается в течение 40 дней, но иногда возникает в предтрансплантационной фазе или месяцы спустя. Факторы риска включают облучение всего тела, интенсивные режимы кондиционирования и острую РТПХ. Критерии диагностики — мультилобарные инфильтраты на РОГК или КТ, сипмтомы пневмонии и патология физиологии легких (увеличение А-а градиента, рестриктивная патология по функциональным легочным тестам) плюс исключение инфекции с помощью БАЛ или трансбронхиальной биопсии.
На гистологии обнаруживается диффузный мононуклеарный инфильтрат с диффузным альвеолярным повреждением. СИП быстро прогрессирует в дыхательную недостаточность, требующую искусственной вентиляции и характеризующуюся высокой смертностью (70%). Не имеется специфического лечения, хотя иногда эффективно лечение метилпреднизолоном 1-2 мг/кг в день; этанерсепт предлагают как возможное лечение.
5. Облитерирующий бронхиолит — это типичное позднее осложнение аллогенной трансплантации костного мозга, связанное с РТПХ; оно редко встречается у аутотрансплантатов. Факторы риска включают низкий ОФВ1/ФЖЕЛ до ТГСК, большой возраст и вирусные респираторные инфекции в первые 100 дней. Начало протекает без явных симптомов, с сухим кашлем, одышкой и сухими хрипами. При аускультации обнаруживаются крепитация, сухие свистящие хрипы и короткие инспираторные хрипы.
Лихорадка возникает редко. РОГК обычно соответствует норме или имеется перераздувание легких; на ВРКТ обнаруживается мозаичный вариант перераздутых долей со сниженными сосудистыми тенями вперемежку с нормальными участками, лучше всего это видно на экспираторных снимках. Спирометрия выявляет бронхиальную обструкцию с обратимостью обструкции на бронходилататоры. Формальный диагноз требует исключения инфекции с помощью БАЛ.
6. Замедленная легогная токсичностъ/рестриктивный синдром — это позднее повреждение легких при аутологичной трансплантации костного мозга (первоначально описанное после химиотерапии высокими дозами рака молочной железы) с рестриктивной патологией на спирометрии, нарушением диффузионной способности и ВРКТ-вариантом по типу «матового стекла». Обычно реагирует на стероиды.
7. Облитерирующий эндофлебит легочных вен возникает редко после трансплантации костного мозга; он может быть следствием химиотерапии. У пациента имеется одышка, нормальная функция легких и не имеется инфекции. При катетеризации правых отделов сердца обнаруживается легочная гипертензия без тромбоэмболии. Биопсия легких подтверждает диагноз. Лечение иммунодепрессантами и вазодилататорами имеет сомнительную эффективность.
8. Посттрансплантационное лимфопролиферативное заболевание. Легочные поражения могут быть следствием рецидива рака, например лимфомы.
9. Облитерирующий бронхиолит с организующей пневмонией развивается после успешного лечения ЦМВ пневмонита, связан с хронической РТПХ или является идиопатическим.
- Читать "Бактерии вызывающие пневмонию у пациентов с иммунодефицитом. Нокардиоз, туберкулез"
- Поражение легких глистами. Диагностика, лечение
- Поражение легких простейшими. Диагностика, лечение
- Пневмония у пациента с иммунодефицитом. Причины, клиника
- Диагностика пневмонии у пациентов с иммунодефицитом. Исследования
- Нейтропения при пневмонии у пациентов с иммунодефицитом. Нейтропеническая лихорадка
- Легочные осложнения трансплантации легких, печени
- Легочные осложнения трансплантации почек, костного мозга
- Бактерии вызывающие пневмонию у пациентов с иммунодефицитом. Нокардиоз, туберкулез
- Вирусные пневмонии у пациентов с иммунодефицитом. Цитомегаловирусная пневмония
- Эпидемиология ВИЧ. Подход к пациентам с легочной патологией
