Причины и механизмы развития первичного гиперпаратиреоза
Выделяют две основные формы гиперпаратиреоза — первичную и вторичную; редко наблюдают третичный гиперпаратиреоз. Первое состояние представляет собой независимую гиперсекрецию РТН, последние два обычно развиваются у лиц с хронической почечной недостаточностью.
Первичный гиперпаратиреоз является одним из самых частых эндокринных нарушений и основной причиной гиперкальциемии. Частота поражений паращитовидных желез, сопровождающихся их гиперфункцией:
- аденома — 85-95%;
- первичная гиперплазия (диффузная или очаговая) — 5-10%;
- карцинома — 1%.
Первичный гиперпаратиреоз — обычно заболевание взрослых: большинство случаев заболевания выявляется в возрасте старше 50 лет. Чаще наблюдается у женщин (соотношение женщин и мужчин 4 : 1). В настоящее время в США и Европе ежегодная заболеваемость составляет 25 случаев на 100 тыс. населения. В 80% случаев это состояние выявляют при амбулаторном обследовании, когда случайно при исследовании ионного состава крови выявляют гиперкальциемию.
Самой частой причиной первичного гиперпаратиреоза является одиночная спорадическая аденома паращитовидной железы. Синдромные заболевания — достаточно редкая, но вторая по частоте причина первичного гиперпаратиреоза, позволяющая лучше понять его патогенез. Генетическими синдромами, ассоциированными с наследственным первичным гиперпаратиреозом, являются следующие:
- множественная эндокринная неоплазия типа 1 (MEN-1). Ген MEN1, расположенный на хромосоме llql3, является геном-супрессором опухолей, инактивированным в различных MEN-1-связанных новообразованиях паращитовидных желез, включая аденомы и гиперплазию паращитовидной железы. Помимо наследственных случаев, мутации гена MEN1 также описаны в спорадических опухолях паращитовидных желез (синдром MEN-1 детально обсужден далее);
- множественная эндокринная неоплазия типа 2 (MEN-2). Синдром MEN-2 вызывают активирующие мутации RET на хромосоме 10q. Первичный гиперпаратиреоз развивается как компонент MEN-2A. Мутации RET в спорадических образованиях паращитовидных желез, не связанных с MEN-2, не описаны;
- наследственная гипокальциурическая гиперкальциемия. Это аутосомно-доминантное заболевание характеризуется повышением функции паращитовидных желез вследствие снижения их чувствительности к внеклеточному кальцию. Первопричиной этого заболевания являются инактивирующие мутации гена CASR (кальцийраспознающего рецептора) на хромосоме 3q. Мутации CASR в спорадических опухолях паращитовидных желез не описаны.
Большинство, если не все спорадические аденомы паращитовидных желез — это истинные опухоли (моноклональные). Спорадическая гиперплазия паращитовидных желез также в большинстве случаев является моноклональным процессом, особенно на фоне постоянной стимуляции роста паращитовидных желез. В спорадических аденомах паращитовидных желез существуют два молекулярных дефекта, играющие роль в патогенезе:
- инверсия гена циклина D1. Циклин D1 является основным регулятором клеточного цикла. Перицентромерная инверсия на 11-й хромосоме приводит к перемещению гена циклина D1 (в норме расположенного на хромосоме llq) в положение, смежное с 5'-концом гена РТН на хромосоме 11р.
В результате этого изменения регуляторный элемент 5'-конца гена РТН вызывает гиперэкспрессию белка циклина D1, стимулируя пролиферацию клеток. От 10 до 20% аденом имеют именно этот генетический дефект. Однако циклин D1 гиперэкспрессируется в ~ 40% аденом паращитовидной железы, что позволяет предполагать наличие и другого механизма, приводящего к его активации, отличного от инверсий гена циклина D1;
- мутации гена MEN1. В 20-30% опухолей паращитовидных желез, не связанных с синдромом MEN-1, есть мутации обеих копий гена MEN1. Спектр мутаций MEN1 в спорадических аденомах паращитовидных желез фактически идентичен таковому при наследственных аденомах паращитовидных желез.
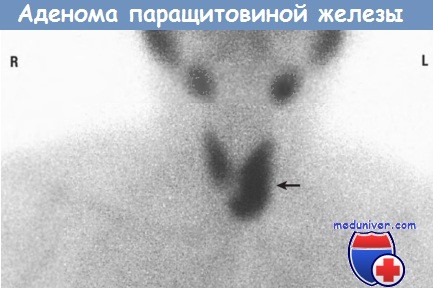
При радиоизотопном сканировании с препаратом, меченным технецием-99m,
видна область повышенного накопления препарата в левой нижней паращитовидной железе (стрелка).
Дооперационная сцинтиграмма позволяет обнаружить и отличить аденому паращитовидной железы от гиперплазии,
при которой повышенное накопление радиоактивного препарата наблюдается в нескольких железах.
а) Морфология. Морфологические изменения при первичном гиперпаратиреозе включают изменения, затрагивающие сами паращитовидные железы, а также те, которые произошли в других эндокринных органах вследствие высоких уровней РТН и кальция. Аденомы паращитовидной железы практически всегда являются одиночными и могут располагаться как в непосредственной близости от щитовидной железы, так и эктопически (например, в средостении).
Типичная аденома паращитовидной железы имеет вид четко отграниченного образования мягкой консистенции, покрытого тонкой капсулой. Масса составляет 0,5-5,0 г, а цвет варьирует от желто-коричневого до красновато-коричневого. В отличие от первичной гиперплазии ткань паращитовидной железы вне аденомы обычно нормального размера или несколько уменьшена в объеме вследствие подавления ее функции по принципу отрицательной обратной связи при высоком уровне кальция в сыворотке крови.
При микроскопическом исследовании аденома паращитовидной железы состоит главным образом из относительно мономорфных, полигональных главных клеток с небольшим, центрально расположенным ядром. Также в опухоли присутствует по меньшей мере несколько скоплений крупных оксифильных клеток. Реже вся аденома может состоять из этого типа клеток (оксифильная аденома). Такая аденома паращитовидной железы может напоминать опухоль из клеток Гюртле в щитовидной железе. По периферии аденомы часто определяется кольцо сдавленной ткани паращитовидных желез, обычно отделенное от опухоли фиброзной капсулой.
Фигуры митоза обнаруживаются редко, но часто, даже в аденомах, выявляются причудливые плеоморфные ядра (так называемая эндокринная атипия), что не является признаком злокачественности. В отличие от нормальной паренхимы паращитовидных желез, в аденомах жировая ткань отсутствует.
Первичная гиперплазия может возникать спорадически или как компонент синдрома MEN. Обычно в процесс вовлекаются все 4 железы, но часто наблюдается асимметрия из-за разного увеличения одной или двух желез, что затрудняет дифференциальную диагностику между гиперплазией и аденомой. Общая масса всех желез редко превышает 1 г (часто гораздо меньше). При микроскопическом исследовании чаще всего определяется гиперплазия главных клеток, которая может быть как диффузной, так и многоузловой.
Реже обнаруживаются многочисленные светлые клетки (светлоклеточная гиперплазия). Во многих случаях также наблюдаются скопления оксифильных клеток и окружающие их тонкие фиброзные тяжи. Как и в случае аденомы, жировая ткань в очагах гиперплазии отсутствует.
Карцинома паращитовидных желез может иметь вид четко отграниченного образования, которое трудно отличить от аденомы, в других случаях карцинома выглядит как явно инвазивная опухоль. Карцинома поражает одну паращитовидную железу и представляет собой серовато-белое неоднородное образование, масса которого иногда превышает 10 г. Клетки опухоли обычно мономорфные, напоминают нормальные клетки паращитовидных желез и формируют узелковые или трабекулярные структуры, окруженные плотной фиброзной капсулой. Большинство исследователей пришли к единому мнению, что диагноз «карцинома», основанный только на цитологических изменениях, недостоверен, достоверными критериями злокачественности являются только инвазия в окружающие ткани и метастазы. Локальные рецидивы заболевания наблюдаются в 35% случаев, а отдаленное метастазирование — в других 35% случаев.
Происходят морфологические изменения в других органах, в т.ч. в костной системе и почках. Костные изменения заключаются в увеличении количества остеокластов, которые разрушают костный матрикс и мобилизуют соли кальция, особенно в метафизах длинных трубчатых костей. Резорбция костей сопровождается повышением активности остеобластов и формированием новых костных трабекул. В результате этих процессов во многих наблюдениях кости состоят из далеко отстоящих друг от друга тонких трабекул, что напоминает структуру костей при остеопорозе.
В тяжелых случаях кортикальный слой костей сильно истончен, а костный мозг содержит повышенное количество фиброзной ткани с участками кровоизлияний и кистами (фиброзно-кистозный остеит, или паратиреоидная остеодистрофия). Скопления остеокластов, реактивные гигантские клетки и геморрагический детрит иногда формируют массы, которые могут быть приняты за опухоли (так называемые бурые опухоли при гиперпаратиреозё). РТН-индуцированная гиперкальциемия способствует образованию камней в почках (нефролитиаз), а также кальцинозу интерстиция и канальцев почек (нефрокальциноз). Метастатическое обызвествление, развивающееся вторично при гиперкальциемии, может наблюдаться и в других органах, включая желудок, легкие, миокард и кровеносные сосуды.
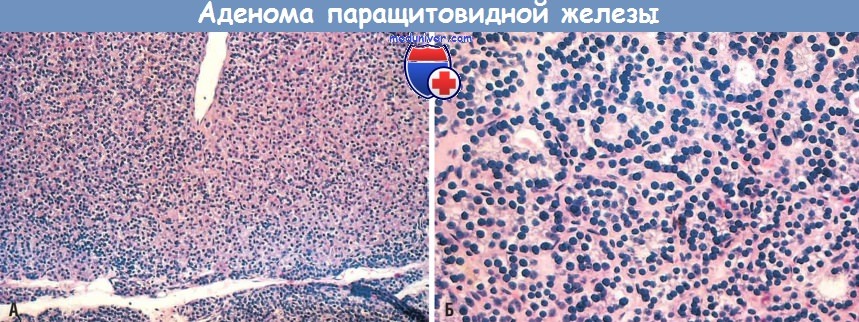
(А) Одиночная аденома хорошо отграничена от расположенной в нижней части снимка ткани паращитовидной железы (малое увеличение).
(Б) Отмечаются легкая вариабельность размера ядер без признаков анаплазии и некоторая склонность к образованию фолликулов (большое увеличение).
б) Клинические признаки. Первичный гиперпаратиреоз может быть бессимптомным и выявляться только после исследования ионного состава крови или сопровождаться классическими клиническими признаками.
Бессимптомный первичный гиперпаратиреоз. Поскольку уровень кальция в сыворотке крови рутинно определяют у большинства пациентов, клинически скрытый гиперпаратиреоз часто выявляют на ранних стадиях. В связи с этим многие классические клинические проявления, в частности обусловленные изменениями костей и почек, в настоящее время наблюдаются очень редко. Бессимптомная гиперкальциемия является самым частым проявлением первичного гиперпаратиреоза. Клинически значимую гиперкальциемию у взрослых чаще всего вызывает злокачественная опухоль, которую следует исключить соответствующими клиническими и лабораторными методами исследования у пациентов с подозрением на гиперпаратиреоз.
У лиц с первичным гиперпаратиреозом уровень РТН в сыворотке крови повышен несоразмерно уровню кальция в сыворотке, тогда как при гиперкальциемии, не связанной с заболеваниями паращитовидных желез, уровень РТН резко снижен. У лиц с гиперкальциемией, обусловленной секрецией PTHRP некоторыми непаратиреоидными опухолями, поставить правильный диагноз (т.е. отличить PTHRP от РТН) позволяет радиоиммунный анализ. Другие изменения, вызванные гиперсекрецией РТН, включают гипофосфатемию и увеличение экскреции с мочой кальция и фосфатов. Вторичное поражение почек может привести к задержке фосфатов и нормализации уровня фосфатов в сыворотке крови.

Симптоматический первичный гиперпаратиреоз. Признаки и симптомы гиперпаратиреоза отражают сочетание повышенной секреции РТН и гиперкальциемии. Первичный гиперпаратиреоз сопровождается:
- поражением костей и болью в костях, возникающей вторично вследствие переломов на фоне остеопороза или фиброзной остеодистрофии;
- нефролитиазом. Развивается у 20% пациентов и сопровождается болью в почках и обструктивной уропатией. Хроническая почечная недостаточность и нарушение функции почек приводят к полиурии и вторичной полидипсии;
- нарушениями со стороны ЖКТ (запоры, тошнота, пептические язвы, панкреатит и образование желчных камней);
- изменениями со стороны ЦНС (депрессия, сонливость и иногда судороги);
- нарушениями нервно-мышечной системы (слабость и утомляемость);
- изменениями со стороны сердца (кальциноз аортального и/или митрального клапанов).
Нарушениями, обусловленными прежде всего гиперпаратиреозом, являются нефролитиаз и поражения костей, тогда как гиперкальциемии свойственны утомляемость, слабость и запоры. Патогенез многих других проявлений заболевания остается неясным.
Учебное видео эмбриогенеза (развития) щитовидной и паращитовидных желез
- Вернуться в раздел "медицинская физиология"
Оглавление темы "Опухоли щитовидной железы":- Типы опухолей щитовидной железы
- Причины и механизмы развития аденомы щитовидной железы
- Причины и механизмы развития рака щитовидной железы
- Морфология и диагностика папиллярной карциномы щитовидной железы
- Морфология и диагностика фолликулярной карциномы щитовидной железы
- Морфология и диагностика анапластической карциномы щитовидной железы
- Морфология и диагностика медуллярной карциномы щитовидной железы
- Врожденные аномалии щитовидной железы
- Строение и функции паращитовидных желез
- Причины и механизмы развития первичного гиперпаратиреоза
