Интерстициальная пневмония. Причины, диагностика
а) Эпидемиология. Имеется лишь ограниченное количество данных. Большинство исследований предваряют новую ATS/ERS-реклассификацию идиопатической интерстициальной пневмонии (ИИП).
Согласно данным компьютеризированных врачебных отчетов в Великобритании, за 12-месячный период распространенность ранее используемого неклассифицированного термина криптоген-ный фиброзирующий альвеолит (КФА) составляет 15-18 случаев на 100 000 человек в год.
Средняя продолжительность жизни у пациентов с впервые выявленным КФА составляет 3 года и на сегодняшний день аналогична таковой у пациентов с обычной интерстициальной пневмонией (ОИП). Средний возраст появления КФА составляет 70 лет, причем заболевание редко встречается в возрастной группе младше 50 лет. Чаще болеют мужчины. Так, соотношение мужчины/женщины составляет 1,5-2,0:1. Такие пациенты имеют высокий риск развития рака легких.
б) Клинический подход. Ключевые пункты:
• Каков анамнез заболевания? Характерно постепенное нарастание одышки.
• Имеются факторы риска респираторного заболевания/возбудители?
• Какова выраженность симптомов?
Обследование при обычной интерстициальной пневмонии:
• Пальцы в виде барабанных палочек — характерный признак ОИП (49-66% пациентов), особенно у мужчин.
• Мягкая инспираторная крепитация в нижних отделах — характерный признак ОИП (>90% случаев).
• Дополнительные звуки (короткие инспираторные хрипы — squeaks) указывают на альтернативные или сопутствующие диагнозы.
• Цианоз отражает относительно тяжелую гипоксемию. Пульсоксиметрия легко определяет менее тяжелую гипоксемию.
• Физикальные признаки легочной гипертензии и правожелудочковой недостаточности отражают гипоксию вследствие легочного фиброза, например, при ОИП.
в) Исследования при интерстициальной пневмонии. Функция легких:
• Для ОИП характерны рестриктивная патология и нарушение диффузионной способности легких.
• Тяжелое нарушение диффузионной способности легких ассоциировано с неблагоприятным исходом.
• Диффузионная способность легких менее 35-40% от предполагаемого имеет 80% чувствительность и специфичность для прогнозирования смертельного исхода в течение двух лет и служит основным базовым признаком для проведения различий между «распространенным» и «ограниченным» поражением при идиопатическом пневмосклерозе.
• Снижение ФЖЕЛ на 10% или изменение DLCO на 15% требуется для определения истинного изменения тяжести заболевания (в отличие от широты колебаний показателей).
• Измерение ФЖЕЛ в динамике является более чувствительным к изменениям, чем DLCO. Это особенно важно при запущенном заболевании, когда определение изменений на 15% не имеет практического значения.
• Часто снижается сатурация кислородом, особенно при физической нагрузке.
• Т6МХ является воспроизводимым тестом у пациентов с ОИП. Десатурация до 88% во время этого теста или по его окончании является более важным предиктором смертности, чем функциональные легочные тесты в покое.
Примечания автора. Легочные объемы не изменяются, а у курильщиков имеется сопутствующая обструктивная патология (характерно увеличение 00).
Нормальные результаты теста с максимальной физической нагрузкой фактически исключают клинически значимую ОИП (или другие ДПЗЛ). Это составляет главную часть физиологических компонентов исходной или повторной клинико-рентгенологической и физиологической оценки, но доказательства ее клинической роли ограничены.
1. Рентгенография органов грудной клетки при интерстициальной пневмонии. Характерны периферические и базальные сетчатые затемнения, являющиеся обычными в подтвержденных на биопсии случаях.
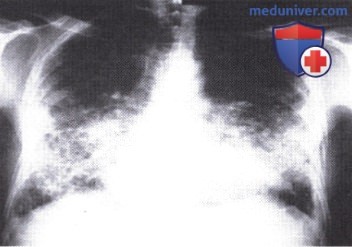
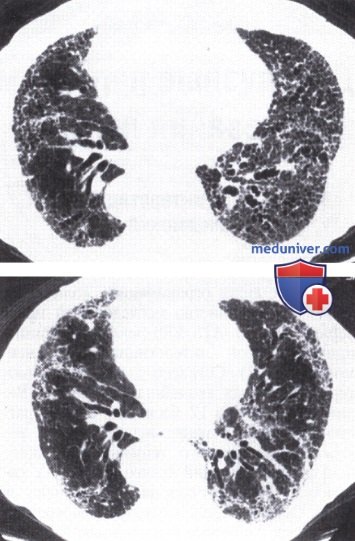
2. ВРКТ. Особенности ВРКТ по ATS/ERS-рекомендациям. ВРКТ — это высокочувствительный, но не 100% метод для диагностики интерстициальной пневмонии с низкой долей ложноположительных результатов.
Типичные КТ-признаки интерстициальной пневмонии, выявленные опытными рентгенологами, в большинстве (>90%) случаев являются верными.
ВРКТ помогает найти причину резкого ухудшения клинического состояния у пациентов.
Она предоставляет ценную информацию по распространенности заболевания, которая используется при проведении бронхоальвеолярного лаважа, трансбронхиальной биопсии или хирургической биопсии легких.
Примечания автора. Остерегайтесь ложноположительных результатов при интерпретации РОГК у пациентов, страдающих ожирением.
Широкое применение ВРКТ приводит к ситуациям, когда некоторые признаки обнаруживаются у пациентов, у которых ее клиническая значимость не установлена, но, возможно, ограничена.
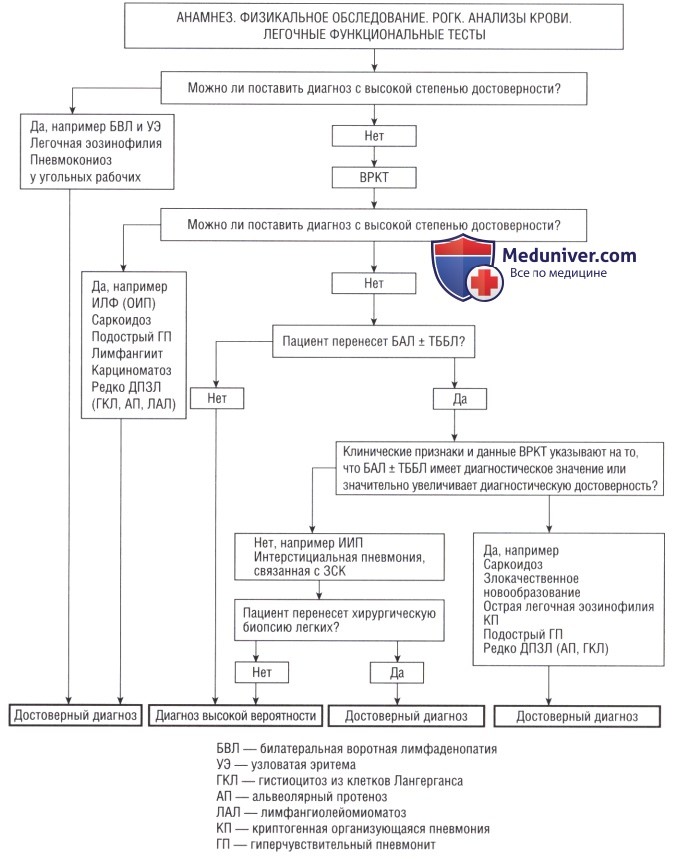
3. Бронхоальвеолярный лаваж (БАЛ) и трансбронхиальная биопсия (ТББ) при интерстициальной пневмонии:
• БАЛ и ТББ играют лишь ограниченную роль в диагностике ОИП. Они незначительно дополняют клинические признаки и данные ВРКТ, характерные для интерстициальной пневмонии.
• Решение выполнять БАЛ, ТББ принимается исходя из вероятного дифференциального диагноза и пригодности пациента, а также из доступности экспертной оценки клеточного состава в БАЛ.
• Оптимальная методика БАЛ рассматривается в нескольких рекомендациях.
• Обычно БАЛ проводят в одной доле, как правило, в правой средней доле или в одном из базальных сегментов правой нижней доли. Несмотря на то что БАЛ проводится в одной доле, считается, что результаты могут быть применены в отношении обоих легких, базируясь преимущественно на исследованиях, сравнивающих одну и ту же долю в каждом легком, но имеются данные, что это не так. БАЛ эффективнее проводить в сегменте, наиболее пораженном по данным ВРКТ.
• Аналогично оптимальное место для проведения ТББ следует выбирать по данным ВРКТ.
• Если по признакам ВРКТ предполагают фиброз при ОИП, тогда клеточный состав в БАЛ не позволяет провести различия между фиброзной неспецифической интерстициальной пневмонией (НИП) и ОИП в плане диагностики или прогноза.
• Нейтрофилы в БАЛ тесно связаны с распространенностью поражения на ВРКТ и тяжестью функционального нарушения и преимущественно отражают тяжесть заболевания.
• Они помогают у пациентов с внезапным ухудшением состояния или обострением исключить инфекцию или рак.
• Недостаточно доказательств в пользу стандартного использования клеточного состава в БАЛ для определения необходимости в лечении при ОИП.
• Трансбронхиальная биопсия не позволяет выставить специфический диагноз ОИП.
4. Хирургическая биопсия легких. При типичных для интерстициальных изменений клинических признаках и данных ВРКТ хирургическая биопсия не показана.
Видео изменения на КТ при интерстициальной пневмонии
- Читать "Лечение обычной интерстициальной пневмонии. Симптоматическая терапия"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Показания к амбулаторной оксигенотерапии. Группы пациентов
- Обследование перед амбулаторной оксигенотерапией. Кратковременная терапия кислородом
- Интерстициальная пневмония. Причины, диагностика
- Лечение обычной интерстициальной пневмонии. Симптоматическая терапия
- Этиотропная терапия интерстициальной пневмонии. Схемы лечения
- Трансплантация легких при обычной интерстициальной пневмонии. Показания
- Неспецифическая интерстициальная пневмония. Причины, эпидемиология
- Диагностика неспецифической интерстициальной пневмонии (НИП). Методы исследования
- Лечение неспецифической интерстициальной пневмонии (НИП). Принципы
- Респираторный бронхиолит-ассоциированное интерстициальное заболевание легких (РБИЗЛ). Диагностика, лечение
