Примеры неясной дыхательной недостаточности. Дифференциация
Случай 1. У 65-летнего мужчины, перенесшего элективную замену всего левого тазобедренного сустава, отмечается частая десатурация кислорода при пробуждении. Анализ газового состава артериальной крови в дневное время при дыхании комнатным воздухом: РаО2 - 8,5 кПа и РаСО2 - 6,8 кПа. Рентгенография органов грудной клетки в норме. Дальнейший опрос его жены выявил в анамнезе сильный храп, доказанное апноэ и невысыпание на протяжении нескольких лет.
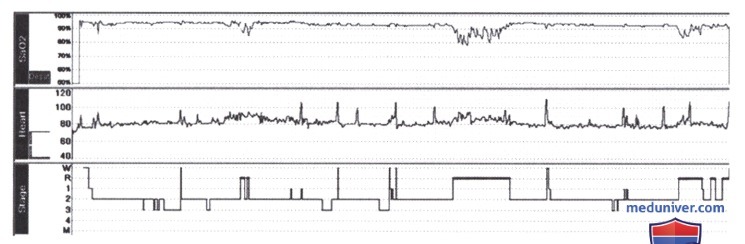
Пациент также страдает гиперсомнией в дневное время, и 4 мес назад он попал в автомобильную аварию, когда задремал за рулем и пересек резервную полосу. Обследование выявило ИМС 36 и толстую шею. Оксиметрия в ночное время приводится на рисунке ниже. У пациента начата терапия с постоянным положительным давлением в дыхательных путях (СРАР) с хорошим симптоматическим эффектом, и через 3 мес анализ газового состава артериальной крови при дыхании воздухом выявил РаО2 — 10,5 кПа и РаСО2 - 5,8 кПа.
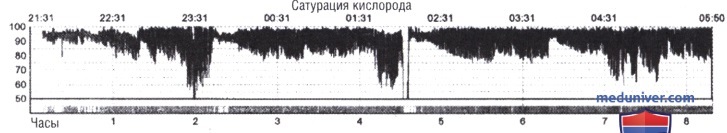
Диагноз — тяжелое обструктивное апноэ во сне (ОАС).
Случай 2. 33-летняя женщина госпитализирована в отделение неотложной помощи с 2-недельным анамнезом генерализованной слабости, приковавшем ее к постели в течение 24 ч. За 4 нед до госпитализации она перенесла самостоятельно разрешившуюся вирусную инфекцию верхних дыхательных путей. При обследовании имеется слабость симметричных дистальных отделов нижних конечностей с арефлексией нижних конечностей.
В общей палате у нее развились прогрессирующая мышечная слабость и устойчивое ухудшение функции конечностей.
Она начала жаловаться на одышку и затруднение откашливания, а жизненная емкость составила 900 мл. Анализ газового состава артериальной крови показал рН 7,28, РО2 - 9,4 кПа и РСО2 - 8,0 кПа.
Пациентку заинтубировали и госпитализировали в отделение интенсивной терапии. При обследовании головного мозга и легких патологии не выявлено. Исследование СМЖ продемонстрировало нормальное количество клеток, но повышение концентрации белка. Нейрофизиологическое исследование выявило признаки демиелинизации со значительным замедлением нервной проводимости.
Пациентку лечили Ig внутривенно, наблюдалось постепенное выздоровление, и в конце концов ее экстубировали. Однако в течение 2 мес она по-прежнему нуждалась в неинвазивной вентиляции в ночное время вследствие умеренной слабости дыхательных мышц и ночной гиповентиляции. Диагноз — синдром Гийена-Барре.
Случай 3. 68-летняя женщина госпитализирована в ОИТ после элективной медиастиноскопии и биопсии опухоли средостения, случайно выявленной на рентгенографии грудной клетки и последующей КТ. После общей анестезии она не могла адекватно вентилироваться без посторонней помощи и удаления бронхиального секрета. Реверсия действия миорелаксантов сначала показала хороший ответ, но затем вентиляция снова ухудшилась.
Она оставалась заинтубированной и на искусственной вентиляции легких, и, в конце концов, потребовалась трахеостомия. Со слов дочери, пациентка жаловалась на периодическую усталость и мышечную слабость на протяжении нескольких месяцев до операции. Электрофизиологические исследования показали декремент в амплитуде потенциала действия мышц при повторной стимуляции нерва, тогда как электромиография одиночного волокна продемонстрировала патологическое дрожание.
Гистологическое исследование опухоли средостения подтвердило тимому. Тест Тензилона показал непосредственное улучшение в максимальном инспираторном давлении, измеренном через трахеостому, с 18 до 65 см вод. ст. Серологическое исследование подтвердило наличие аутоантител к ацетилхолиновому рецептору. У пациентки начато лечение пиридостигмином и проведение плазмафереза, а затем лечение преднизолоном. В конце концов, у пациентки выполнена деканюляция, и лечение продолжалось без необходимости в неинвазивной вентиляции.
Диагноз — миастения гравис.
Случай 4. 44-летний мужчина обратился с 4-месячным анамнезом прогрессирующей одышки и снижения толерантности к физической нагрузке. Симптомы особенно усугублялись ночью в положении лежа. Он — отличный пловец, но в последние 2 мес перестал посещать бассейн, поскольку его беспокоила одышка даже в положении стоя. В предыдущий месяц он чувствовал тяжесть в голове и частые головные боли по утрам. Обследование выявило признаки парадоксального абдоминального дыхания и фасцикуляции языка. Жизненная емкость снижалась с 2 до 1,1 л при переходе из положения сидя в положение лежа.
Давление в носовой полости при дыхании носом резко сниженное — 22 см вод.ст. (норма >70 см вод. ст.). Рентгенография грудной клетки продемонстрировала низкие легочные объемы. Анализ газового состава артериальной крови при дыхании комнатным воздухом РаО2 — 11,1 кПа и РаСО2 — 6,7 кПа. Исследование сна ночью показало быстрый сон, связанный с десатурацией кислорода и повышением чрескожного СО2 более 9кП. У пациента начата неинвазивная вентиляция в домашних условиях со значительным облегчением симптомов. Электромиография продемонстрировала фибрилляции, положительные остроконечные волны и потенциалы фасцикуляции.
Позже у пациента появились выраженные бульбарные симптомы, быстро прогрессирующие до дистонии, дисфагии и общая секреция.
Диагноз — заболевание двигательных нейронов.
Кривая SaО2 — данные оксиметрии, зарегистрированные на протяжении всей ночи.
Кривая ЧСС — ЧСС, зарегистрированная на протяжении всей ночи.
Кривая стадий — стадии сна, зарегистрированные на протяжении всей ночи.
- Читать "Патофизиология астмы. Механизмы развития"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Свистящее дыхание. Причины, диагностика
- Свистящее дыхание при бронхиолите, дисфункции голосовых складок
- Односторонний плевральный выпот. Причины, клиника
- Диагностика одностороннего плеврального выпота. Исследования
- Необъяснимая дыхательная недостаточность. Клиника, диагностика
- Примеры неясной дыхательной недостаточности. Дифференциация
- Патофизиология астмы. Механизмы развития
- Эозинофилы при астме. Эозинофилия
- Т-лимфоциты, цитокины при астме. Особенности
- Глюкокортикоиды, иммунотерапия при астме. Особенности
