Профилактика рака шейки матки
Профилактика рака шейки матки и контроль его распространения включают несколько основных компонентов:
(1) цитологический скрининг и выявление аномалий в мазках, окрашенных по Папаниколау;
(2) гистологическую диагностику и лечение предраковых поражений;
(3) хирургическое лечение инвазивного рака в сочетании с лучевой терапией и химиотерапией.
Новым направлением профилактики является программа вакцинации против HPV, одобренная в США Food and Drug Administration (FDA). Исследования эффективности вакцин против HPV как терапевтического средства для лечения предраковых поражений шейки матки продолжаются.
Высокая эффективность цитологического скрининга в профилактике рака шейки матки обусловлена тем, что развитию рака, как правило, предшествует длительное предраковое поражение. Оно может годами существовать в неинвазивной стадии, а слущивающиеся атипичные клетки переходной зоны шейки матки могут быть выявлены при цитологическом исследовании мазков, окрашенных по Папаниколау.
Для этого шпателем или щеточкой проводят круговые соскабливающие движения в области переходной зоны шейки матки и полученный материал размазывают или выдавливают на стекло. После фиксации и окрашивания материала цитолог изучает мазки, определяя патологические изменения клеток.
Частота ложноотрицательных результатов при исследовании мазков, окрашенных по Папаниколау, колеблется от 10 до 20%. Большинство таких результатов обусловлено нарушениями при взятии образцов и изготовлении препаратов.
Рекомендации по частоте скрининга различаются, но в целом принято, что первый мазок берут в возрасте 21 года или в течение 3 лет от момента начала половой жизни, а затем повторяют ежегодно. После 30 лет женщин, у которых 3 раза подряд были нормальные результаты цитологического исследования, подвергают скрининговому исследованию каждые 2-3 года.
В дополнение к цитологическому исследованию мазков шейки матки при скрининговом исследовании женщин в возрасте 30 лет и старше можно использовать определение ДНК HPV. Женщин с нормальными результатами цитологического исследования и отрицательными результатами теста на ДНК HPV можно повторно обследовать каждые 3 года.
Женщинам с нормальными результатами цитологического исследования, но имеющим ДНК высокоонкогенных HPV, следует повторить цитологическое исследование соскоба шейки матки через 6-12 мес. Исследование на HPV у женщин моложе 30 лет проводить не рекомендуется, поскольку в этой возрастной группе наблюдаются высокая распространенность HPV-инфекции и низкая специфичность положительных результатов.
При наличии патологических изменений выполняют кольпоскопию с целью определения распространенности поражения и выбора участка для биопсии. Обработка шейки матки уксусной кислотой способствует лучшему выявлению участков поражения (так называемого ацетобелого эпителия). После подтверждения диагноза с помощью гистологического исследования биоптата пациенток с LSIL ведут консервативно с повторным взятием мазков и последующим наблюдением.
Некоторые гинекологи используют методы местного воздействия на патологические участки (аблацию), основываясь на своем опыте наблюдения, лечения и реабилитации пациенток с такими поражениями. HSIL лечат путем конизации шейки матки (эксцизии). Исследование мазков и клинические обследования следует продолжать в течение всей жизни, поскольку предраковые поражения и рак влагалища, вульвы и шейки матки могут появиться позже.
В 2006 г. FDA одобрила использование квадривалентной профилактической вакцины против HPV 6, 11, 16 и 18-го типов. Эта вакцина предназначена для снижения заболеваемости раком шейки матки, вызванного HPV 16-го и 18-го типов (причина 70% случаев рака шейки матки), и кондилом вульвы, вызванных HPV 6-го и 11-го типов.
В испытаниях III фазы вакцина позволила предотвратить HSIL, ассоциированные с HPV 16-го и 18-го типов, в 100% случаев. Вакцина изготовлена из неактивных, лишенных ДНК вирусоподобных частиц, полученных методом рекомбинации. После вакцинации у всех лиц появляется высокий уровень антител в крови.
У женщин, не имевших HPV-инфекции в прошлом и не инфицированных на момент вакцинации типами HPV, включенными в вакцину, защита от HPV-инфекции сохраняется в течение 5 лет после процедуры (результатов более длительных наблюдений пока нет). Поскольку вакцина не исключает риск развития рака шейки матки от воздействия других онкогенных типов HPV, скрининг рака шейки матки следует продолжать в соответствии с рекомендациями с целью максимального снижения заболеваемости раком шейки матки.
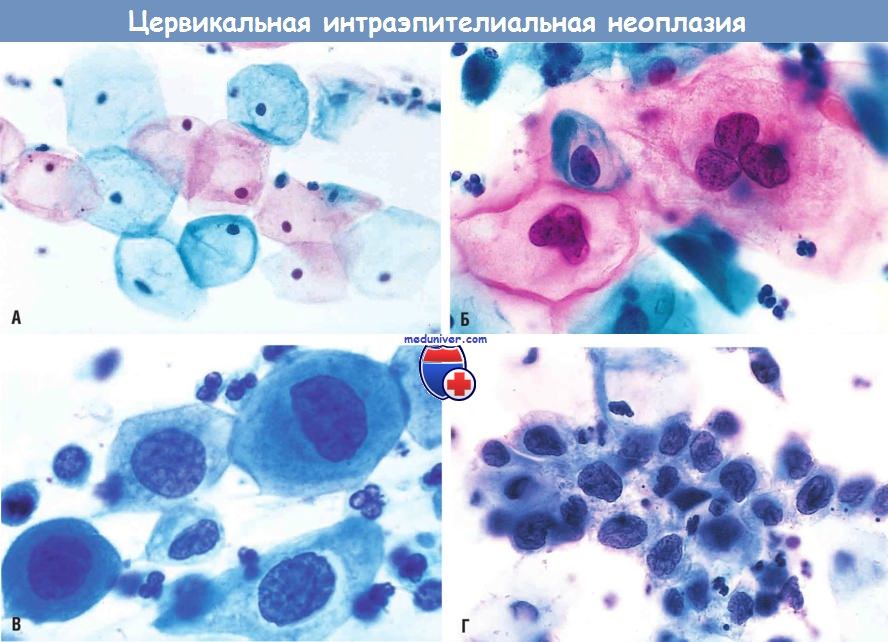
(А) Нормальные спущенные поверхностные клетки многослойного плоского эпителия. В норме цитоплазма поверхностных клеток становится красной или голубой.
(Б) Плоскоклеточное интраэпителиальное поражение низкой степени (койлоциты).
(В) Плоскоклеточное интраэпителиальное поражение высокой степени (CIN II).
(Г) Плоскоклеточное интраэпителиальное поражение высокой степени (CIN III).
Отмечается уменьшение объема цитоплазмы и повышение ядерно-цитоплазматического соотношения по мере увеличения степени поражения.
Это отражает прогрессирующую потерю дифференцировки поверхностными клетками, которые слущиваются.
- Читать "Гистология эндометрия во время менструального цикла"
Оглавление темы "Патология матки":- Профилактика рака шейки матки
- Гистология эндометрия во время менструального цикла
- Функциональные нарушения эндометрия матки
- Причины и механизмы развития эндометрита (воспаления эндометрия)
- Причины и механизмы развития эндометриоза (аденомиоза)
- Причины и механизмы развития полипов матки
- Причины и механизмы развития гиперплазии эндометрия
- Причины и механизмы развития карциномы эндометрия I типа
- Причины и механизмы развития карциномы эндометрия II типа
- Течение и прогноз карциномы эндометрия
