Причины и механизмы развития рака шейки матки
Шейка матки является своеобразным барьером, защищающим верхние отделы женских половых путей от потенциально опасных инфекций. В то же время сама шейка матки является мишенью для различных канцерогенных воздействий, которые могут привести к развитию инвазивной карциномы. Во всем мире карцинома шейки матки является второй по частоте злокачественной опухолью у женщин (493 тыс. новых случаев ежегодно). В 50% случаев карцинома шейки матки приводит к летальному исходу. В 2007 г. в США рак шейки матки был диагностирован у 11 150 женщин, из них 3670 умерли от этого заболевания.
Потенциальная угроза рака стала основной причиной внедрения программы скрининга (микроскопическое исследование мазков, окрашенных по Папаниколау и гистологическое исследование биоптатов шейки матки).
а) Эндоцервикальные полипы. Эндоцервикальные полипы представляют собой доброкачественные экзофитные разрастания, которые наблюдаются у 2-5% взрослых женщин. Основное клиническое значение таких полипов заключается в том, что они могут кровоточить в период между менструациями или вызывать влагалищное кровотечение, что заставляет подозревать более серьезный патологический процесс. Большинство полипов локализуются в канале шейки матки, размер полипов варьирует от очень мелких и плоских до крупных образований, которые достигают 5 см в диаметре и могут выпячиваться через наружный зев.
Все эндоцервикальные полипы являются образованиями мягкой консистенции, состоящими из обильной плотной фибромиксоматозной стромы с дилатированными, продуцирующими слизь эндоцервикальными железами, часто с признаками воспаления. Эффективным методом лечения является выскабливание канала шейки матки или хирургическое удаление полипа.
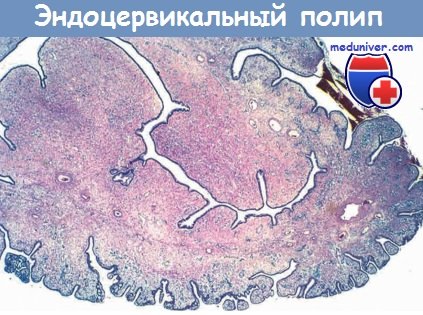
покрытой эндоцервикальным цилиндрическим эпителием.
б) Рак шейки матки. Нет другой злокачественной опухоли, кроме рака шейки матки, которая лучше бы подтверждала огромное положительное влияние скрининга, ранней диагностики и лечения опухоли на уровень смертности. 50 лет назад карцинома шейки матки была основной причиной смерти женщин от онкологических заболеваний в США. Но в настоящее время показатель смертности снизился на 70%, и теперь карцинома шейки матки занимает 8-е место в структуре причин смерти от онкологических заболеваний. Однако в результате скрининга значительно увеличилось выявление предраковых поражений и раннего рака шейки матки.
Такой рост обусловлен эффективностью скринингового исследования мазков, окрашенных по Папаниколау, в определении предраковых поражений шейки матки, а также широкой доступностью кольпоскопии (визуального исследования шейки матки с помощью специального увеличительного прибора) и биопсии шейки матки. Однако несмотря на то, что в США ежегодно диагностируют 11 тыс. новых случаев инвазивного рака шейки матки, при цитологическом исследовании ежегодно обнаруживают еще 1 млн случаев предраковых поражений различной степени. Очевидно, что скрининговое исследование мазков, окрашенных по Папаниколау, не только увеличивает диагностику опухолей, потенциально излечимых на ранних стадиях, но также позволяет выявлять и устранять предраковые поражения, часть из которых при отсутствии диагностики и лечения трансформируются в рак.
Патогенез. Патогенез карциномы шейки матки был установлен в серии эпидемиологических, клиникопатологических и молекулярно-генетических исследований. Эпидемиологические данные указывали на наличие некоего этиологического агента, передающегося половым путем (в настоящее время установлено, что это HPV). За открытие HPV как причины рака шейки матки Гарольд цур Хаузен в 2008 г. был удостоен Нобелевской премии. HPV являются ДНК-содержащими вирусами, которые классифицируют по структуре ДНК и делят на группы высокого и низкого онкогенного риска.
Низкоонкогенные HPV являются причиной передающейся половым путем остроконечной кондиломы вульвы, полового члена и перианальной области, а высокоонкогенные HPV — единственный значимый фактор канцерогенеза шейки матки.
Высокоонкогенные HPV также были выявлены в клетках плоскоклеточной карциномы влагалища и некоторых карцином вульвы, полового члена, анального канала, миндалин и других карцином ротоглотки. В настоящее время идентифицировано 15 высокоонкогенных HPV. В отношении поражения шейки матки самую важную роль играют HPV 16-го типа (60%) и HPV 18-го типа (10%). Другие типы HPV (каждый по отдельности) ответственны за развитие менее 5% наблюдений рака шейки матки.
Влияние факторов риска рака шейки матки зависит как от особенностей организма человека, так и от свойств вируса, в частности особенностей контакта HPV с клеткой, вирусной онкогенности, неэффективности иммунного ответа и наличия сопутствующих канцерогенов. Факторами риска являются:
- множество половых партнеров;
- половой партнер с множеством предшествующих или настоящих половых партнеров;
- молодой возраст во время первого полового акта;
- большое количество родов;
- персистирующая инфекция, вызванная высокоонкогенными HPV, например HPV 16-го или 18го типа;
- иммунодефицит;
- некоторые подтипы лейкоцитарного антигена человека (HLA);
- прием оральных контрацептивов;
- курение.
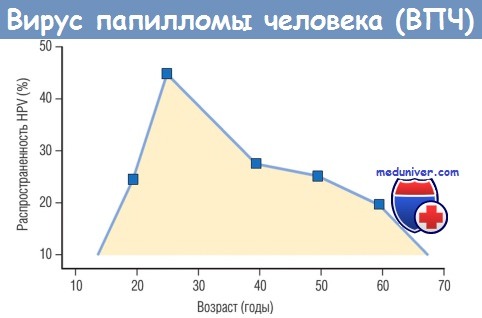
в зависимости от возраста среди женщин с нормальными результатами исследования мазков, окрашенных по Папаниколау
Вызванные HPV инфекции половых органов очень распространены. Большинство из них протекают бессимптомно, не вызывая никаких изменений в тканях, поэтому не могут быть определены с помощью исследования мазков, окрашенных по Папаниколау. На рисунке ниже показана связь между распространенностью HPV в мазках шейки матки и возрастом у женщин с нормальными результатами исследования мазков, окрашенных по Папаниколау.
Пик распространенности HPV в 20-летнем возрасте обусловлен началом половой жизни, тогда как последующее снижение отражает появление приобретенного иммунитета и стабильных моногамных отношений. Большинство инфекций, вызванных HPV, временные, а возбудитель элиминируется в течение нескольких месяцев благодаря иммунному ответу. Около 50% инфекций, вызванных HPV, разрешаются через 8 мес, а через 2 года разрешаются 90% инфекций. Продолжительность инфекции зависит от типа HPV: инфекции, вызванные высокоонкогенными HPV, длятся дольше, чем вызванные низкоонкогенными HPV (13 и 8 мес соответственно). Персистирующая инфекция увеличивает риск предраковых поражений и карциномы шейки матки.
HPV поражают клетки базального слоя многослойного плоского эпителия в участках повреждения эпителиальной выстилки или незрелые метапластические плоские клетки, присутствующие в области железисто-плоскоклеточного перехода. HPV не могут инфицировать зрелые клетки поверхностного слоя плоского эпителия, которые покрывают эктоцервикс, влагалище или вульву. Для развития HPV-инфекции в этих зонах необходимо наличие повреждения поверхностного слоя плоского эпителия, что дает возможность вирусу проникнуть в незрелые клетки базального слоя. Шейка матки с ее относительно большими зонами незрелого метапластического многослойного плоского эпителия особо восприимчива к инфицированию HPV по сравнению, например, с кожей и слизистой оболочкой вульвы, которые покрыты зрелым многослойным плоским эпителием.
Эти различия в восприимчивости эпителия к инфицированию HPV объясняют значительную разницу в заболеваемости HPV-ассоциированными злокачественными опухолями различной локализации, а также объясняют высокую частоту рака шейки матки у женщин и рака анального канала у мужчин-гомосексуалистов и относительно низкую частоту рака вульвы и полового члена соответственно.
Несмотря на то что вирус инфицирует только незрелые клетки многослойного плоского эпителия, репликация HPV происходит в зрелых клетках, что оказывает на них цитопатический эффект в виде койлоцитоза, который проявляется атипией ядер и перинуклеарным просветлением цитоплазмы. Для своей репликации HPV индуцирует в клетках организма-хозяина синтез ДНК. Поскольку HPV реплицируется в зрелых, непролиферирующих клетках, вирус должен реактивировать в них митотический цикл. Экспериментальные исследования показали, что HPV активирует митотический цикл путем нарушения функции двух важных генов-супрессоров опухолей — Rb и р53.
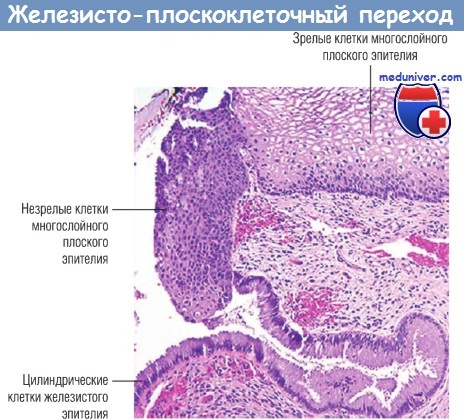
гликогенсодержащим (светло-розовый цвет) многослойным плоским эпителием,
незрелыми (темно-розовый цвет) метапластическими клетками многослойного плоского эпителия и железистым эндоцервикальным цилиндрическим эпителием.
Критическая роль в обеспечении онкогенных эффектов HPV принадлежит вирусным белкам Е6 и Е7, которые могут активировать клеточный цикл путем связывания с белком RB и стимулировать циклин Е (Е7); нарушать апоптоз клеток путем связывания с р53 (Е6); индуцировать удвоение центросомы и нестабильность генома (Е6, Е7); предотвращать репликационное старение путем стимуляции теломеразы (Е6). Вирусный белок Е6 индуцирует быстрое разрушение р53 посредством убиквитин-зависимого протеолиза, снижая таким образом концентрацию р53 в 2-3 раза. Вирусный белок Е7, соединяясь с гипофосфорилированным RB (активная форма), вызывает его протеолиз через протеосомный путь.
Поскольку гипофосфорилированный RB в норме подавляет S-фазу путем связывания фактора транскрипции E2F, два вирусных онкогена (Е6 и Е7) совместно стимулируют синтез ДНК. Кроме того, в клетках с поврежденным геномом также нарушается процесс р53-опосредованного созревания клеток и апоптоза. Таким образом, вирусные онкогены играют ключевую роль в увеличении продолжительности жизни эпителиальных клеток — необходимого компонента развития опухоли.
Форма существования вируса зависит от вида образования. Так, при раке вирус интегрирован в ДНК организма-хозяина, а в кондиломах и предраковых поражений присутствует свободная (эписомальная) вирусная ДНК. При злокачественной опухоли, в клетках которой определяются специфические папилломавирусы, например HPV 16-го типа, наблюдаются некоторые хромосомные нарушения, включая делеции 3р и амплификации 3q.
Роль HPV как этиологического фактора рака шейки матки четко установлена, но есть данные, что HPV не единственный фактор. Многие молодые женщины инфицируются одним или несколькими типами HPV, однако только у некоторых из них развивается рак шейки матки. Регрессирует ли HPV-инфекция или будет персистировать и в итоге приведет к развитию рака, зависит от наличия других канцерогенов, состояния иммунной системы организма-хозяина, а также влияния гормональных и других факторов.
HPV также могут инфицировать железистые и нейроэндокринные клетки, присутствующие в слизистой оболочке шейки матки, и вызывать их злокачественную трансформацию, что ведет к развитию аденокарцином, железисто-плоскоклеточных и нейроэндокринных карцином. Однако эти опухоли встречаются гораздо реже, поскольку железистые и нейроэндокринные клетки не обеспечивают эффективную репликацию HPV.
- Читать "Причины и механизмы развития цервикальной интраэпителиальной неоплазии"
Оглавление темы "Патология женских половых органов":- Рак (карцинома) наружных половых органов женщин
- Папиллярная гидраденома наружных половых органов (вульвы)
- Болезнь Педжета вульвы
- Меланома наружных половых органов (вульвы)
- Аномалии развития влагалища
- Предраковые поражения и опухоли влагалища
- Причины и механизмы воспаления шейки матки (цервицита)
- Причины и механизмы развития рака шейки матки
- Причины и механизмы развития цервикальной интраэпителиальной неоплазии
- Причины и механизмы развития карциномы шейки матки
