Сердечно-сосудистые проявления болезни Аддисона (Addison)
Альдостерон вырабатывается клубочковой зоной под контролем ренин-ангиотензин-альдостероновой системы (РАС). Секреция ренина регулируется изменениями внутрисосудистого объема. Синтез и секреция альдостерона регулируются ангиотензином II, который связывается с рецептором 1-го типа к ангиотензину II на клетках клубочковой зоны.
Механизм действия альдостерона на ткани-мишени напоминает эффекты глюкокортикостероидов. Альдостерон попадает в клетки и связывается с минералокортикостероидным рецептором, который транслоцируется в ядро и запускает экспрессию альдостерон-чувствительных генов.
Помимо существования данных рецепторов на клетках почек, где минералокортикостероиды контролируют транспорт натрия, исследования in vitro выявили данные рецепторы на кардиомиоцитах у крыс; в ответ на стимуляцию этих рецепторов минералокортикостероидами растет биосинтез белка. Соответствуют ли эти данные каким-либо значимым эффектам in vivo, неясно, но альдостерон может усиливать гипертрофию миокарда при АГ.
Генетически модифицированные мыши с неактивным геном минералокортикостероидных рецепторов имеют классические признаки дефицита минералокортикостероидов, для сохранения жизни мышам необходима заместительная терапия натрием. Антагонисты альдостерона спиронолактон и эплеренон конкурируют за связывание с этим рецептором в цитозоле. Недавние исследования продемонстрировали положительные эффекты указанных препаратов при лечении дисфункции ЛЖ, СН и гипертензии.
Хотя в подавляющем большинстве случаев увеличение концентрации альдостерона в сыворотке является физиологическим ответом на активацию РАС, существуют достаточно хорошо распознаваемые доброкачественные опухоли надпочечников, продуцирующие альдостерон в избыточном количестве (синдром Conn).
Первичный гиперальдостеронизм усиливает задержку натрия, что приводит к развитию АГ, повышает почечные потери магния и калия, снижает податливость артерий, обусловливая повышение системного сосудистого сопротивления и повреждение сосудов, и нарушает симпатическую и парасимпатическую нейрональную регуляцию.
Многие изменения сердечно-сосудистой системы при гиперальдостеронизме развиваются вследствие ассоциированной гипертензии, причем степень гипертрофии ЛЖ выше той, которая развивается при изолированном воздействии АГ, что, возможно, связано с влиянием растущей нагрузки объемом и давлением из-за действия альдостерона.
Гипокалиемия так же, как и гипертензия, хорошо поддается терапии путем хирургического удаления аденомы (одного или обоих надпочечников).
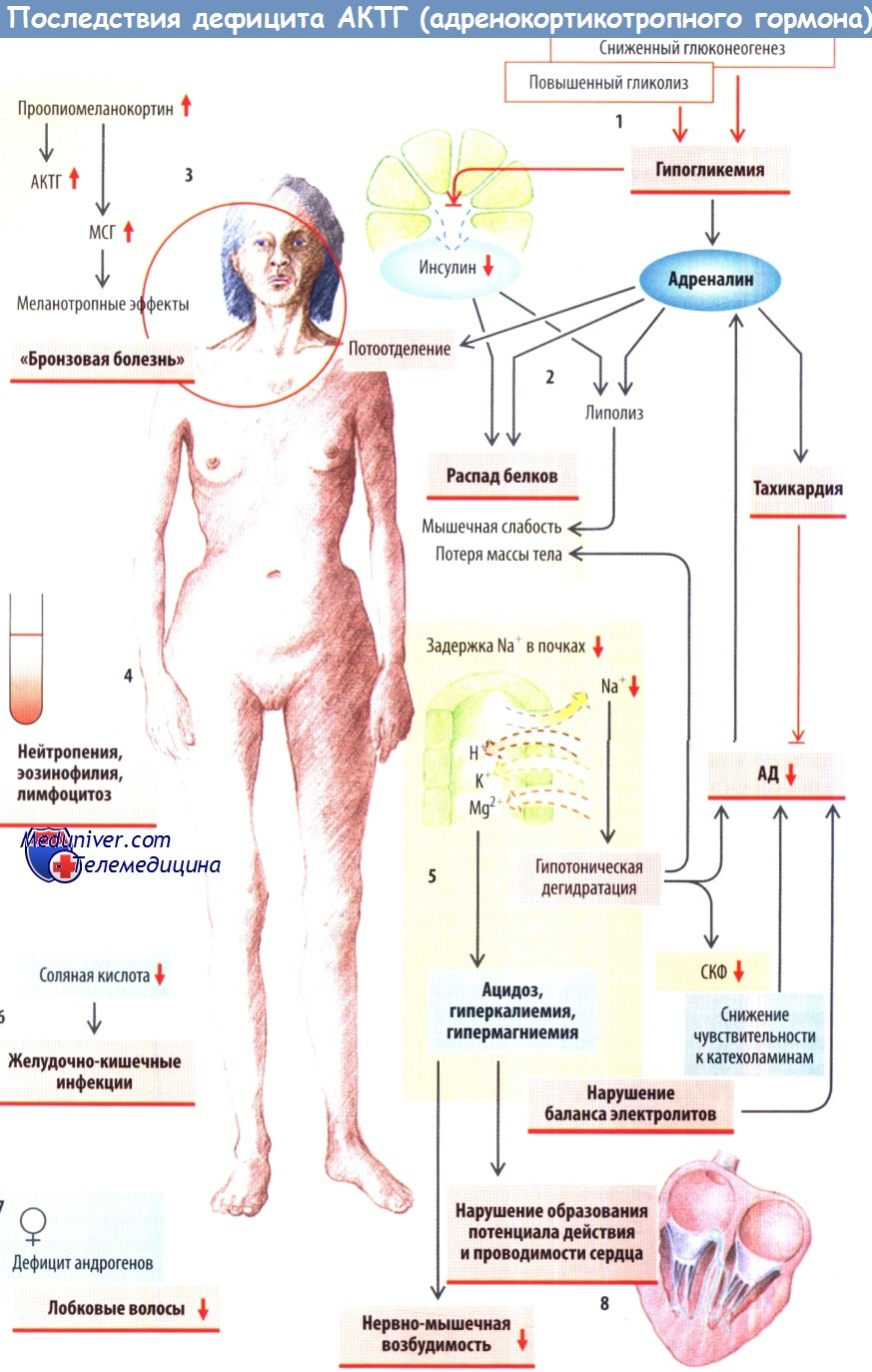
а) Болезнь Addison. Задолго до того, как было установлено, что расположенная над верхним полюсом почки железа (надпочечник) синтезирует глюкокортикостероиды и минералокортикостероиды, Thomas Addison обнаружил связь между атрофией с потерей функции данным органом и значимыми изменениями в сердечно-сосудистой системе.
Гиповолемия, гипотензия и острая сердечная недостаточность вследствие потери почкой натрия, гиперкалиемия и потеря тонуса сосудов являются ключевыми симптомами острого аддисонического криза, одного из самых серьезных неотложных состояний в эндокринологии. Причиной надпочечниковой недостаточности чаще всего служит аутоиммунное поражение обоих надпочечников и их функциональная несостоятельность.
Билатеральная надпочечниковая недостаточность также может быть результатом инфекции, кровоизлияния или метастазирования опухолей, в редких случаях — врожденного нарушения метаболизма стероидных гормонов. Напротив, вторичная надпочечниковая недостаточность, причиной которой является отсутствие секреции АКТГ гипофизом, приводит к падению продукции глюкокортикостероидов, тогда как продукция минералокортикостероидов (включая альдостерон) остается в норме.
Недавно были проведены исследования, посвященные родственной проблеме, —- гипоталамо-гипофизарно-надпочечниковой недостаточности у пациентов с острыми заболеваниями, но существование данного состояния в действительности и его диагностические критерии нуждаются в подтверждении, а указанные исследования оставили нерешенным вопрос о назначении стрессовых доз кортизола в критических состояниях.
Болезнью Addison можно заболеть в любом возрасте. Внесердечные симптомы включают гиперпигментацию, боли в животе с тошнотой и рвотой, потерю массы тела, а тахикардия, гипотензия и электролитные нарушения являются предвестниками сердечно-сосудистого коллапса и аддисонического криза.
При измерении АД постоянно присутствует низкое ДАД (< 60 мм рт. ст.), значимо меняющееся в ортостазе, что отражает потерю внутрисосудистого объема. Лабораторные данные (гипонатриемия и гиперкалиемия) свидетельствуют об отсутствии продукции альдостерона (уровень ренина высокий). Гиперкалиемия может проявляться на ЭКГ снижением амплитуды зубца Р и заострением зубцов Т.
У пациентов с недавно диагностированной болезнью Addison конечные диастолический и систолический размеры ЛЖ меньше, чем в контрольной группе. Атрофия сердца, характерная для пациентов с болезнью Addison («капельное сердце »), встречается нечасто, обычно при дефиците питания, связанном с анорексией, в популяции на фоне бедной натрием диеты, а также у космонавтов после продолжительного пребывания в невесомости.
Изменения развиваются вследствие снижения нагрузки на миокард, поскольку восстановление нормального объема плазмы в ходе заместительной терапии минералокортикостероидами и глюкокортикостероидами приводит к росту массы миокарда ЛЖ.
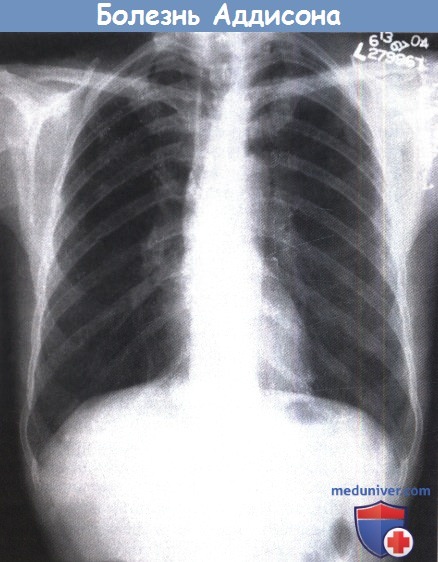
Помимо маленькой тени сердца видны кальцинированные лимфатические узлы в корне правого легкого.
б) Диагностика болезни Аддисона. Острая надпочечниковая недостаточность возникает при стрессах, инфекциях и травмах у пациентов с хронической аутоиммунной надпочечниковой недостаточностью или у детей с врожденными нарушениями метаболизма кортизола. Также острая надпочечниковая недостаточность может быть следствием двустороннего кровоизлияния в надпочечники у больных с тяжелой системной инфекцией или диссеминированным внутрисосудистым свертыванием крови.
Вторичная надпочечниковая недостаточность может возникать вследствие гипопитуитаризма, который чаще всего носит хронический характер.
Однако ее причиной могут быть и острые изменения, вызванные кровоизлиянием в гипофиз (апоплексия гипофиза) или воспалением гипофиза (лимфоцитарный гииофизит).
Длительная терапия супрессивными дозами кортикостероидов (преднизон в дозе > 10 мг на протяжении более 1 мес) также может приводить к развитию надпочечниковой недостаточности при внезапном прекращении лечения.
Диагноз подтверждается, если в крови, взятой утром или во время тяжелого стресса, уровень кортизола низкий (< 8 мкг/дл) и не поднимается выше 20 мкг/дл через 30 мин после в/в введения косинтропина в дозе 0,25 мг.
Поставить диагноз при остром заболевании, которое может развиться вследствие многих причин, труднее, и низкий (< 10 мкг/дл) утренний уровень кортизола в сыворотке крови может быть достаточным для подтверждения диагноза.
в) Лечение болезни Аддисона. Лечение острого аддисонического криза идет по трем основным направлениям. Первое направление — адекватная заместительная терапия гидрокортизоном (в/в болюс 100 мг, затем по 100 мг каждые 8 час на протяжении первых суток и уменьшение дозы в течение следующих 72-96 час).
Второе направление — восстановление дефицита внутрисосудистого объема с использованием больших объемов физиологического раствора и декстрозы 5%.
Последним направлением является идентификация и лечение сопутствующих состояний (инфекций, ишемии сердца и головного мозга, интраабдоминальных неотложных состояний). Кроме того, необходима постоянная заместительная терапия кортикостероидами и минералокортикостероидами (флудрокортизон в дозе 0,1 мг/сут внутрь).
- Читать "Сердечно-сосудистые проявления болезней паращитовидных желез"
Редактор: Искандер Милевски. Дата публикации: 19.2.2019
