Алгоритм диагностики причины нарушений в работе сердца, аритмии
а) Клинический случай. В клинику поступает 19-летняя студентка-танцовщица с жалобами на пальпитации. За последний месяц у нее было четыре случая продолжительностью 5 мин каждый. При закладывании ушей (как при посадке самолета), по-видимому, пальпитации прекращаются. Во время приступов она не теряет сознание, не чувствует головокружения, не испытывает боли в груди или диафорез. Между приступами она чувствует себя совершенно нормально, и у нее нет перенесенных заболеваний в прошлом. Физикальный осмотр в норме. Как бы вы устранили ее пальпитации? Сейчас у нее нет симптомов.
б) Пальпитации — это неприятное ощущение сильного, быстрого и/или нерегулярного сердцебиения. Это может быть связано как с сердечными, так и с несердечными заболеваниями. В большинстве случаев они доброкачественные, но есть ряд потенциально опасных для жизни аритмий. Стратегия рационального принятия решений необходима для быстрого выявления пациентов с опасной для жизни аритмией, классификации риска и определения того, каким пациентам требуются расширенные исследования.
в) Неустойчивая тахиаритмия. Некоторые виды аритмии могут вызвать гемодинамическую нестабильность. Сначала оцените пациента на предмет гипотензии или серьезных признаков или симптомов (например, сонливости, одышки, боли в груди, обморока). Неустойчивая тахиаритмия может потребовать срочного вмешательства, как правило, кардиоверсии. Следующий шаг — ЭКГ в 12 отведениях.
г) Тахикардии. Два ключевых отличительных признака: 1) регулярность/не-регулярность ритма и 2) ширина комплекса QRS (нормальный = 80-120 мс = 2-3 квадратика). Ширина комплекса QRS — это время, необходимое для того, чтобы комплекс достиг желудочкового миокарда. Импульс, исходящий из атриовентрикулярного узла или выше и идущий вниз по быстропроводящей системе, имеет короткое время проведения и узкую ширину QRS\ наоборот, QRS широкий в комплексе, который исходит из желудочков и не проводится через бы-стропроводящую систему или если есть дефект в проводящей системе. (Примечание. Пациенты с кардиостимуляторами в данной статье на сайте не рассматриваются.)
А. Обычная узкокомплексная тахикардия. Посмотрите на время и морфологию зубцов Р.
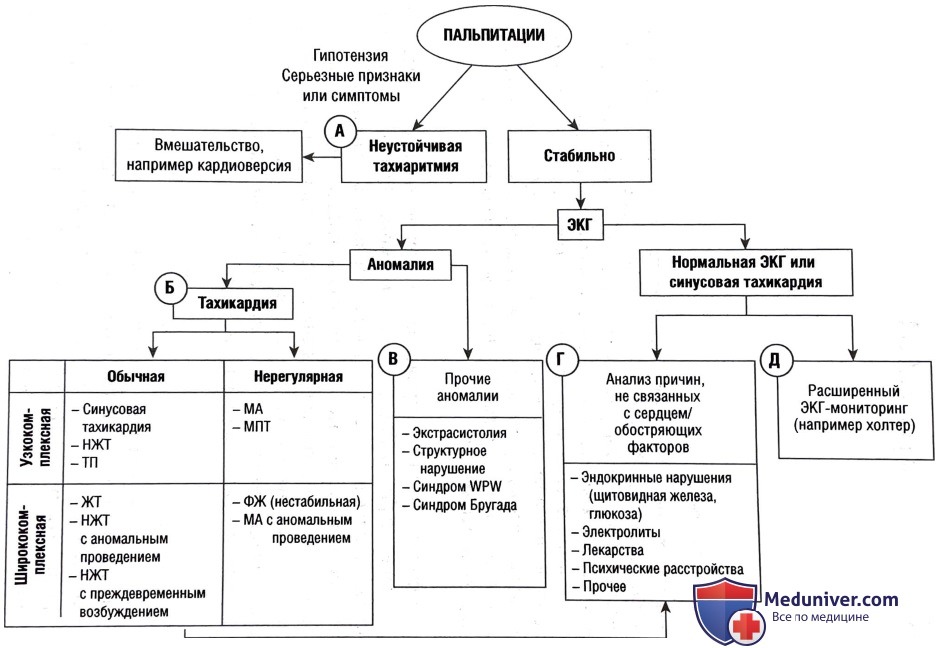
• Синусовая тахикардия. Синусоидальные зубцы Р есть перед каждым комплексом QRS с 1 комплексом QRS — комплексом на каждый зубец Р. Обычно это реакция на заболевание, не связанное с сердцем, например боль, инфекция, гиповолемия, анемия, гипертиреоз, ЭЛ или тревожность. Проведите исследования по этим этиологиям.
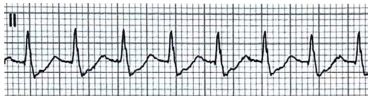
• Наджелудочковая тахикардия (НЖТ). Зубцы Р отсутствуют или их морфология и/или время аномальные. Например, ретроградное проведение импульсов от атриовентрикулярного узла к предсердиям приводит к появлению инвертированных зубцов Р (лучше всего видно в нижних отведениях), возникающих вскоре после комплекса QRS. Существуют различные виды НЖТ, включая предсердную тахикардию, атриовентрикулярную узловую реципрокную тахикардию и ортодромную атриовентрикулярную реципрокную тахикардию; иногда можно определить точный тип НЖТ по ЭКГ в 12 отведениях, но это не является приоритетом диагностики и, как правило, не меняет исходное лечение.
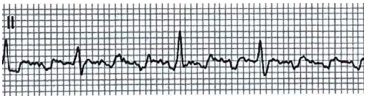
• Трепетание предсердий. Быстрые зубцы Р (предсердный ритм - 250-300 ударов в минуту), формируя зубчатую кривую, чаще всего с проведением каждого второго зубца Р (атриовентрикулярное проведение — 2:1), за счет чего предсердный ритм достигает 150 ударов в минуту. Реже может быть атриовентрикулярное проведение 3:1 или 4:1. Подход такой же, как и в случае с мерцательной аритмией.
Б. Нерегулярная узкокомплексная тахикардия:
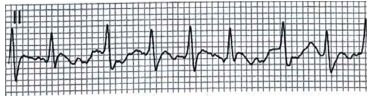
• Мерцательная аритмия. Нерегулярно нерегулярные интервалы R-R с отсутствием зубцов Р. Найдите провоцирующую причину, включая несердечные (сепсис, дисбаланс электролитов, гипертиреоз) и сердечные (например, ишемическая болезнь сердца и сердечная недостаточность) этиологии, продиктованные клинической картиной.
• Мультифокальная предсердная тахикардия. Нерегулярная тахикардия с ≥3 различными морфологиями зубцов Р и узкими QRS-комплексами, следующими за зубцами Р. Это состояние, как правило, возникает у пациентов с заболеваниями легких (например, ХОБЛ и пневмония) или сердечно-сосудистыми заболеваниями с легочной гипертензией.
В. Регулярная ширококомплексная тахикардия:
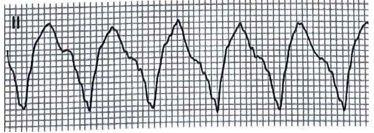
• ЖТ. ЖТ является наиболее распространенной причиной регулярной ширококомплексной тахикардии, особенно у пациентов с ишемической болезнью сердца. Проверяйте жизненные показатели, так как пациенты с ЖТ могут быть нестабильными.
• НЖТ с аномальным проведением. НЖТ имитирует ЖТ при наличии задержки проведения, которая удлиняет комплекс QRS. Рассмотрим возможность НЖТ с аберрацией у молодых пациентов со структурно нормальным сердцем1, особенно если в комплексе QRS наблюдается морфология блокады ножки пучка Гиса. И наоборот, к признакам, отличающим ЖТ от НЖТ, относятся известная ишемическая болезнь сердца, очень широкий комплекс QRS (>160 мс), ось ЭКГ, направленная вверх и влево, сливной комплекс или захваченные импульсы, атриовентрикулярная диссоциация (зубцы Р не связаны с комплексом QRS) или соответствие (все грудные отведения положительны или отрицательны). В случае сомнений ставьте диагноз ЖТ, а не НЖТ с аберрацией; лечение ЖТ как НЖТ может вызвать гемодинамическую нестабильность.
• НЖТ с преждевременным возбуждением. У пациентов с синдромом Вольфа—Паркинсона—Уайта (WPW) следует рассматривать антидромную атриовентрикулярную реципрокную тахикардию; это важно, так как при WPW-синдроме следует избегать блокираторов атриовентрикулярных узлов. К сожалению, если нет предыдущего диагноза WPW-синдрома, его трудно отличить от ЖТ.
Г. Нерегулярная ширококомплексная тахикардия:
• Фибрилляция желудочков. У пациента случился бы обморок.
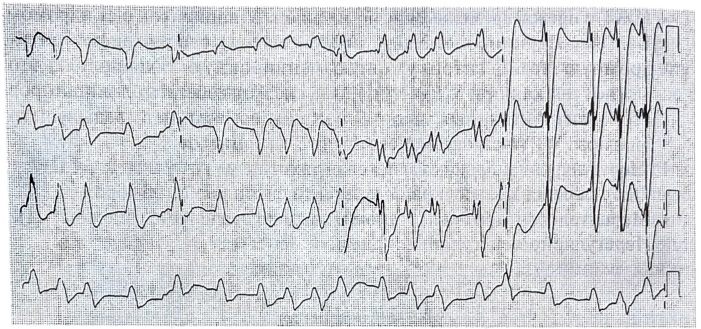
• Мерцательная аритмия с аномальным проведением. Нерегулярно нерегулярный ритм.
Дальнейшие исследования. Это будет зависеть от типа тахикардии. Большинство этих этиологий, за исключением синусовой тахикардии и НЖТ, требуют оценки сердечной функции, а также возможной сопутствующей ишемической болезни сердца или порока клапана сердца. Возможны такие исследования, как эхокардиограмма ± стресс-тестирование, а иногда и электрофизиологические исследования.
д) Прочие аномалии электрокардиограммы. Экстрасистолия. Может проявляться пальпитациями. Обычно возникает внезапно и быстро проходит.
• Преждевременные желудочковые экстрасистолы. Широкий комплекс QRS, которому не предшествует зубец Р, за ним следует зубец Т в обратном направлении, а затем компенсаторная пауза. Изолированные преждевременные желудочковые экстрасистолы встречаются часто и не требуют дальнейшего исследования. Если преждевременные желудочковые экстрасистолы возникают часто, проведите амбулаторный мониторинг для определения частоты и морфологии преждевременных желудочковых экстрасистол, а также оценку для определения основной этиологии — болезнь сердца (гипертоническая болезнь сердца, инфаркт миокарда, сердечная недостаточность) и нарушение, не связанное с сердцем (воздействие кофеина, ХОБЛ, гипертиреоз и т.д.).
• Предсердная экстрасистола. Преждевременный зубец Р, приводящий к возникновению нормального или аномального комплекса QRS. Изолированные предсердные экстрасистолы встречаются часто и не требуют дальнейшего исследования. Если предсердные экстрасистолы возникают часто, проведите исследования, чтобы исключить сопутствующие структурные заболевания сердца.
• Аритмия не зафиксирована. Многие аритмии возникают время от времени, и их невозможно зафиксировать на одной ЭКГ. Однако аномалии на остальных ЭКГ могут свидетельствовать об определенном диагнозе.
• Аномалии структуры сердца. Зубцы Q (давний инфаркт), гипертрофия левого желудочка (структурное заболевание сердца и гипертрофическая обструктивная кардиомиопатия) позволяют предположить, что причиной пальпитаций может быть аритмия. Следует продолжать попытки зафиксировать аритмию.
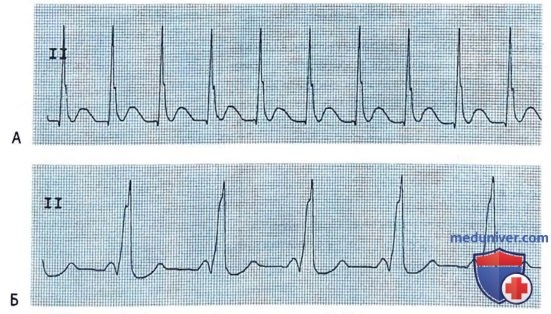
• Синдром WPW. Видны 6-волны с коротким PQ-интервалом. Это связано с рядом наджелудочковых и желудочковых аритмий и внезапной сердечной смертью.
• Синдром Бругада. Подъем сегмента ST по типу «свода» >2 мм, за которой следует отрицательный зубец Т в более чем одном переднем отведении (V1—V3). При наличии симптомов это связано с ЖТ, мерцательной аритмией и внезапной сердечной смертью.
е) Анализ причин, не связанных с сердцем. Всех пациентов с нормальной исходной ЭКГ и пациентов с синусовой тахикардией нужно обследовать, чтобы определить причины пальпитаций, не связанные с сердцем. Эти причины указаны ниже.
• Эндокринные нарушения:
1. Гипертиреоз. К клиническим признакам относятся непереносимость жары, потеря массы тела, диарея, тремор.
Исследования: функциональные тесты щитовидной железы
2. Гипогликемия. Обычно возникает у диабетиков, принимающих инсулин, или у пациентов, принимающих пероральные гипогликемические средства, которые пропускали приемы пищи или которым недавно скорректировали дозировку.
Исследования:
- Глюкоза в крови
3. Феохромоцитома. Приступы пальпитаций, гипертензия, головная боль и диафорез.
Исследования:
- Анализ на метанефрин в моче
• Лекарственные препараты/наркотики. Β-Агонисты или внезапное прекращение приема Β-адреноблокаторов, сосудорасширяющих и антихолинергических препаратов, рекреационных наркотиков (например, кокаин) и кофеина.
• Гиповолемия
• Анемия. Исследования: ОАК
• Психические расстройства. Приступы паники, тревожные расстройства и соматизация. Это диагноз исключения.
ж) Расширенный электрокардиографический мониторинг. Многие аритмии возникают время от времени, и их невозможно зафиксировать на одной 10-секундной ЭКГ. ЭКГ будет более диагностичной, если снимать ее, когда у пациента наблюдаются постоянные пальпитации (например, в отделении неотложной помощи). Если первоначальная ЭКГ нормальная, то далее следует определить необходимость в расширенном ЭКГ-мониторинге. Решение будет зависеть от клинического подозрения на аритмию (особенно злокачественную).
Расширенный мониторинг пойдет на пользу таким пациентам:
• Тяжелые симптомы (обморок, боль в груди, диафорез) во время эпизодов аритмии.
• Известные структурные заболевания сердца, в том числе ишемическая болезнь сердца, порок клапана сердца, кардиомиопатия.
• Внезапная сердечная смерть в семейном анамнезе.
• Отклонения, обнаруженные при физикальном осмотре, включая шумы в сердце, сердечную недостаточность, смещение верхушечного толчка.
• Аномальная ЭКГ в состоянии покоя.
• Периодические тревожные симптомы.
Расширенный ЭКГ-мониторинг может осуществляться с помощью холтеровского мониторирования (24 или 48 ч), транстелефонных аппаратов (2 нед) или имплантируемых петлевых регистраторов (еще большая продолжительность, но инвазивное применение).
з) Обсуждение случая. У этой девушки были случаи эпизодической тахикардии, которую она научилась устранять с помощью маневра Вальсальвы. Этот анамнез, а также принадлежность к определенной демографической группе делают НЖТ наиболее вероятным диагнозом. Если сделать ЭКГ сейчас (без симптомов), НЖТ вряд ли удастся зафиксировать, но ищите аномалии в состоянии покоя, особенно 6-волны, синдром Бругада или гипертрофическую обструктивную кардиомиопатию. Убедитесь, что в ее семейном анамнезе нет случаев внезапной сердечной смерти. Получите результаты анализов функции щитовидной железы, уровня глюкозы и гемоглобина, а также исключите употребление рекреационных наркотиков. Можете предложить транстелефонный ЭКГ-мониторинг для фиксации аритмии, если она беспокоится или хочет получить диагноз.
и) Основные концепции:
1. Тахикардию можно разделить на 1) регулярную/нерегулярную; 2) с узким и широким комплексом QRS. Наиболее распространенные типы: синусовая тахикардия (регулярная с узким комплексом QRS), НЖТ (регулярная с узким комплексом QRS), ЖТ (регулярная с широким комплексом QRS) и мерцательная аритмия (нерегулярная с узким комплексом QRS).
2. Однократная ЭКГ в состоянии покоя может не зафиксировать аритмию, вызывающую пальпитации. При наличии высоких клинических подозрений на аритмию следует рассмотреть возможность расширенного ЭКГ-мониторинга.
3. Проанализируйте причины пальпитаций, не связанные с сердцем, включая гипертиреоз, гипогликемию, феохромацитому, прием лекарственных препаратов или наркотиков, гиповоле-мию и анемию.
к) Часто возникающие ошибки. Синусовая тахикардия обычно является реакцией на заболевания, не связанные с сердцем. Важнее определить этот обостряющий фактор, чем пытаться применять серийные тесты на тропонины или проводить кардиологические анализы.
л) Вопросы:
1. ИССЛЕДУЙТЕ! Попробуйте нарисовать ЭКГ для каждого типа тахикардии, не подглядывая в статью на сайте. Затем проверьте свои ответы. (Так вы узнаете, понимаете ли вы ключевые особенности каждого типа тахикардии; если вы сможете нарисовать их, то, вероятно, сможете узнать каждый тип, увидев его!).
2. ДВИГАЙТЕСЬ ДАЛЬШЕ! Регулярную узкокомплексную тахикардию бывает трудно определить, потому что зубцы Р трудно найти при быстром желудочковом ритме. В этой ситуации поможет внутривенный аденозин, ведь он не только терапевтически эффективен при устранении НЖТ, его также можно использовать диагностически для замедления желудочкового ритма и выявления основного ритма.
Упражнение. Применяется ли внутривенно аденозин диагностически (определяет ритм) или терапевтически (замедляет ритм) при следующих ритмах? Обведите вариант (один, оба или ни одного).
A. Синусовая тахикардия. Диагностически/терапевтически.
Б. НЖТ. Диагностически/терапевтически.
B. Трепетание предсердий. Диагностически/терапевтически.
Г. Мерцательная аритмия Диагностически/терапевтически
- Вернуться в оглавление раздела "Пропедевтика внутренних болезней"
Редактор: Искандер Милевски. Дата публикации: 13.4.2022
