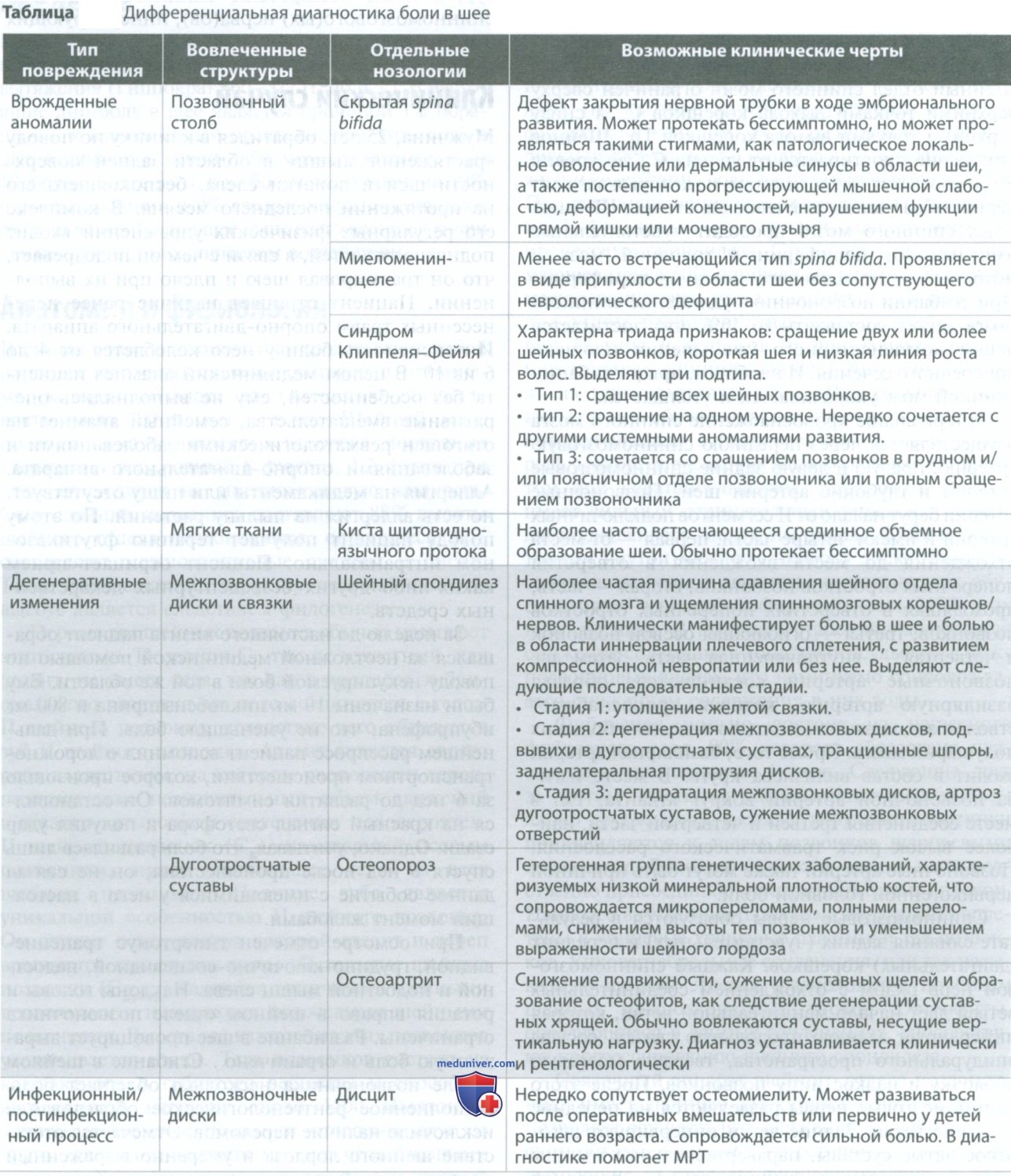
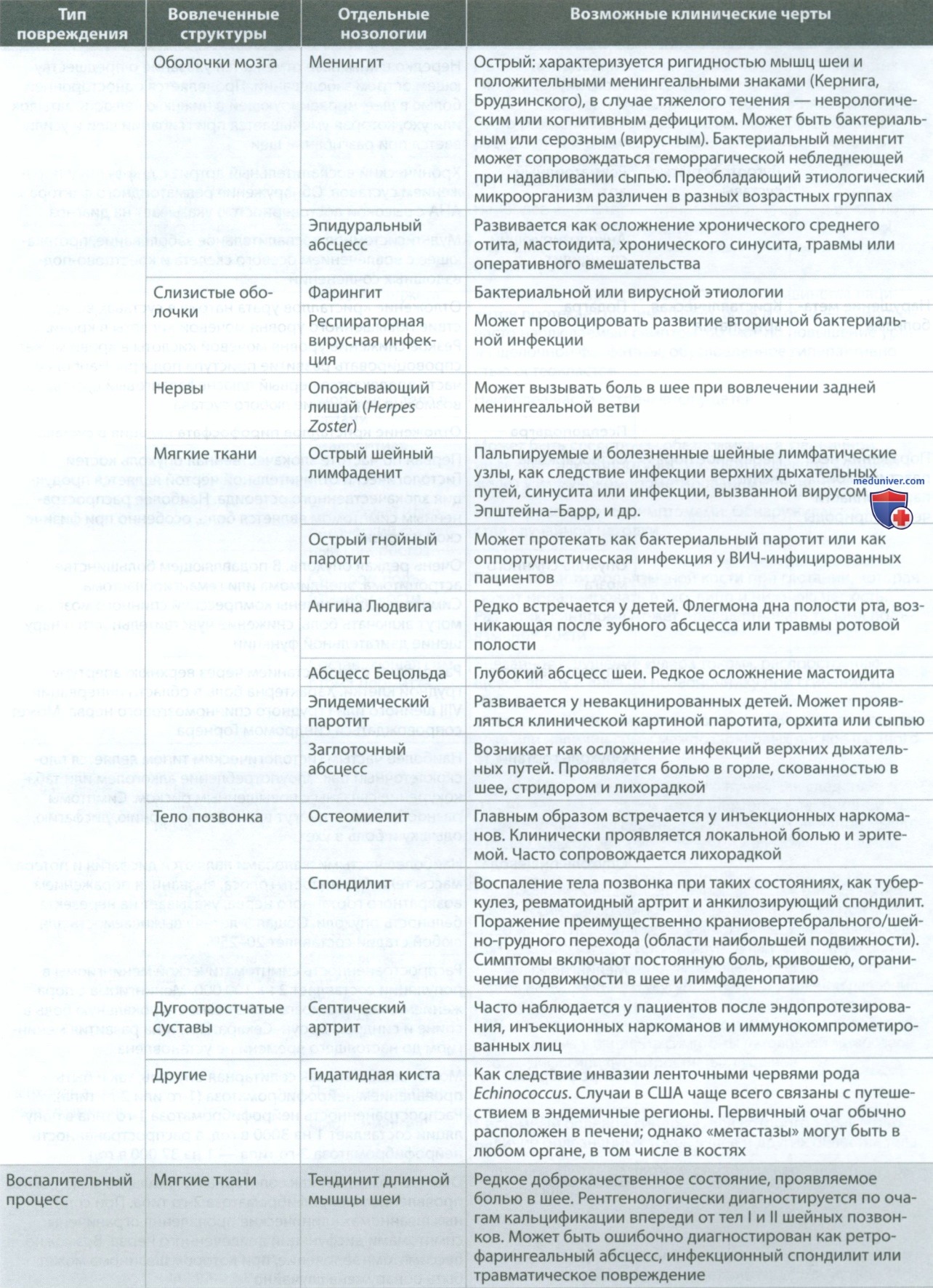
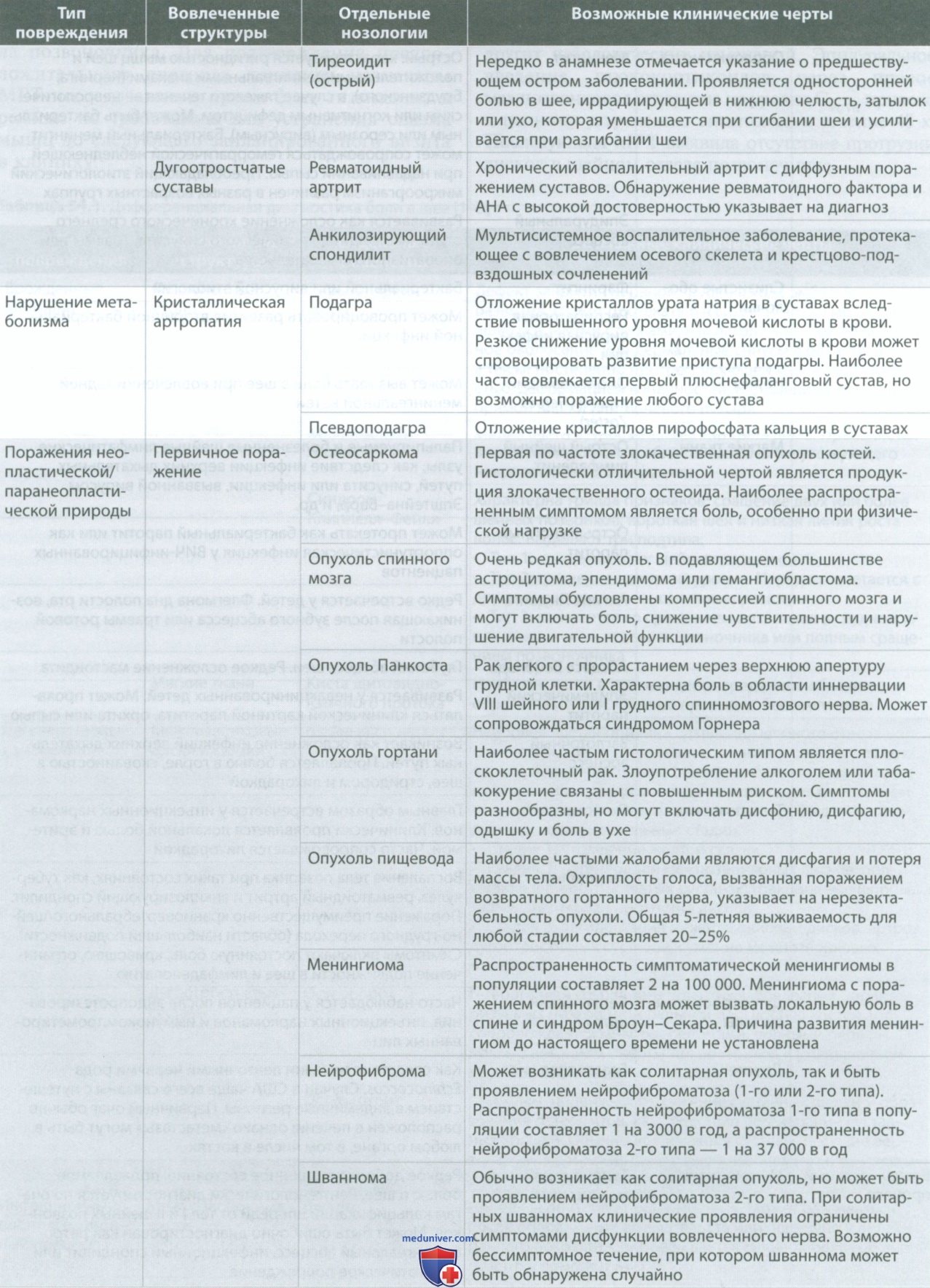
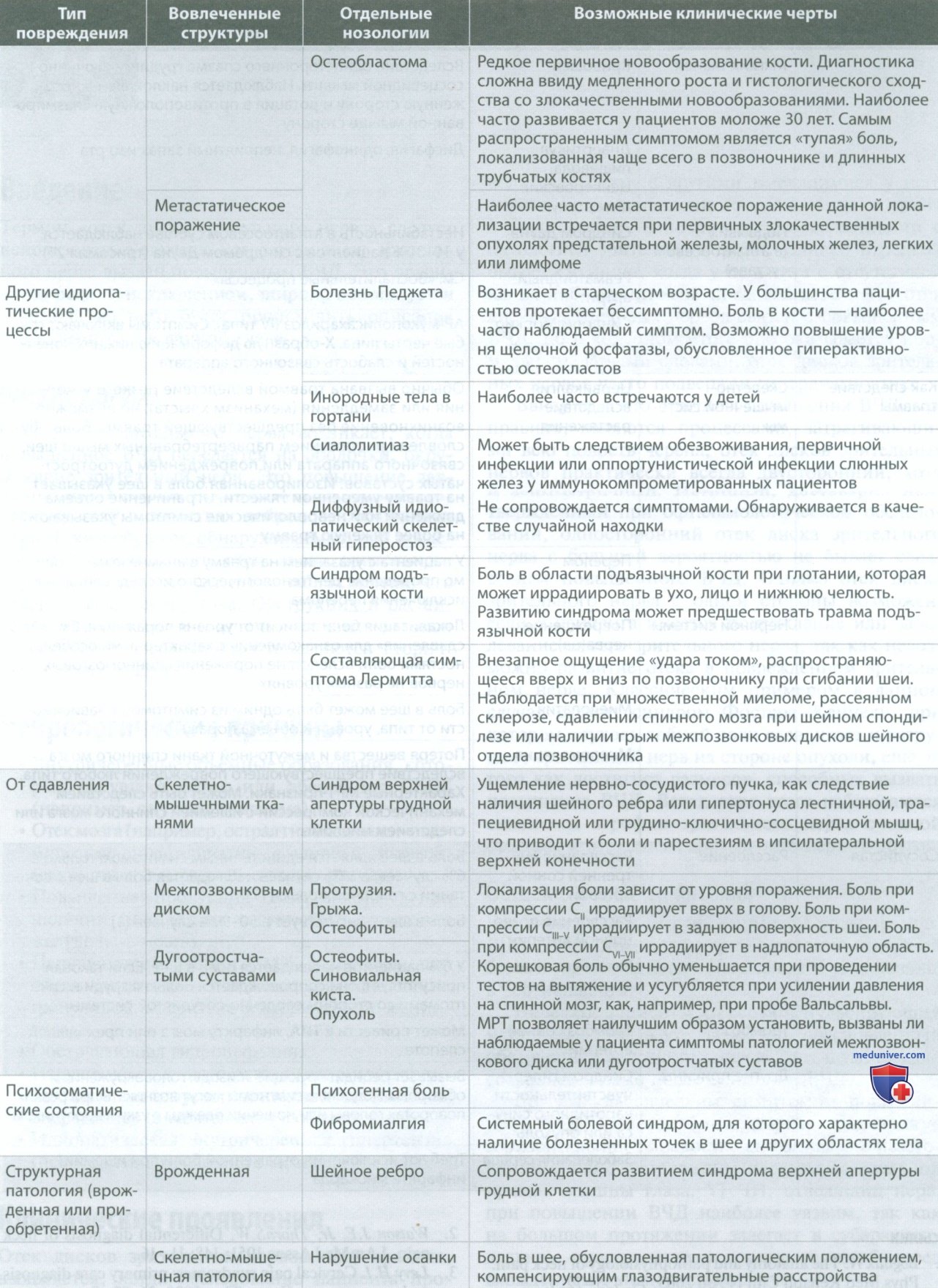
Определение причины боли в шее перед мануальной терапией
Содержание:Еще в древние времена описано лечение травм позвоночника, которое заключалось в применении вытяжения (Гиппократ 460—377 гт. до н.э.). В настоящие дни боль в шее является причиной 1% обращений к врачам общей практики, при этом боль в шее возникает в какой-либо момент жизни у 7 из 10 людей. Более того, в любой момент времени 12% взрослых женщин и 9% взрослых мужчин страдают от боли в шее, многие из которых обращаются к мануальному терапевту не выяснив причину боли. Боли в шее чаще всего возникают при движениях или механическом воздействии.
а) Анатомия и физиология боли в шее. Шейный отдел позвоночника представляет собой наиболее сложную систему суставов в организме, которая обладает возможностью осуществлять около 600 движений в час. Шейный отдел позвоночника у взрослого человека постоянно удерживает вес, равный 8 фунтам, 1,3 фунта при этом приходится на спинномозговую жидкость.
Семь шейных позвонков составляют 88% высоты шейного отдела позвоночника, оставшиеся 22% составляют межпозвонковые суставы и диски. Такое распределение структур позвоночника по высоте является следствием филогенеза.
Первые два шейных позвонка обычно называют атипичными. Позвонок С1, так же известный, как атлант, не имеет тела, так как в процессе эмбрионального развития его тело соединяется с телом II шейного позвонка, вследствие чего образуется зуб II шейного позвонка. Атлант является своего рода пьедесталом, на котором расположен череп, поэтому даже незначительный объем движений в атланто-затылочном сочленении маловероятен. II шейный позвонок (С2), называемый осевым позвонком, имеет наибольшее тело из всех шейных позвонков.
Наличие зуба является уникальной особенностью II шейного позвонка. Он служит осью, вокруг которой атлант и череп вращаются как единое целое. Остальные шейные позвонки (С3-7) являются типичными шейными позвонками и называются подосевыми шейными позвонками. Высота тел каждого из этих позвонков увеличивается кзади. Тела позвонков состоят из компактного и губчатого вещества и способны выдерживать нагрузку около 1500 Ньютонов. Типичные шейные позвонки отделены друг от друга фиброзно-хрящевыми межпозвонковыми дисками.
Хрящевые концевые пластинки каждого межпозвонкового диска покрывают нижнюю поверхность тела вышележащего позвонка и верхнюю поверхность нижележащего позвонка.
Пять шейных межпозвонковых дисков состоят из центрально расположенного студенистого ядра (пульпозное ядро), окруженного толстым фиброзным кольцом. В младенческом возрасте диски на 88% состоят из воды, а к 7-му десятилетию жизни содержание воды в них уменьшается до 70%. Процесс уменьшения содержания воды начинается на 3—4-м десятилетии жизни, одновременно с процессами спондилеза. Студенистое ядро, занимающее менее 50% площади поперечного сечения межпозвонкового диска, состоит из свободно и под углом расположенных коллагеновых волокон II типа и остатков эмбриональной хорды.
Структурные единицы студенистого ядра состоят из гликозаминогликанов. Центральная часть их молекул образована гиалуроновой кислотой, которая связана с сердцевинным белком, который, в свою очередь, связан с хондроитинсульфатом или кератансульфатом. Хондроитинсульфат имеет сильный отрицательный заряд, что позволяет удерживать молекулы воды, богатые протонами внутри межпозвонкового диска. Высокое содержание воды в межпозвонковых дисках обусловливает высокую информативность МРТ в их визуализации. В процессе старения наблюдается снижение содержания хондроитинсульфата в межпозвонковых дисках, что неминуемо сопровождается снижением содержания в них воды.
Фиброзное кольцо состоит из наружного фиброзного слоя, 90% которого образовано пластинками из коллагена I типа. Следующие друг за другом пластинки располагаются перпендикулярно друг к другу, а самые наружные пластинки прикрепляются к телам позвонков шарпеевыми волокнами. Волокна связок и мышц непосредственно присоединяются с помощью этих волокон. Наиболее внутренние пластинки неразрывно вплетены в концевые хрящевые пластинки тел позвонков.
Унковертебральные сочленения, или так называемые суставы Люшка, расположены по бокам шейных межпозвонковых дисков. Остеофиты, образующиеся в данных сочленениях, способствуют прогрессированию шейного спондилеза.
Связочный аппарат шейного отдела позвоночника имеет двойную функцию: с одной стороны, позволяет осуществлять движения в физиологическом объеме, с другой — ограничивает движения, выходящие за пределы физиологических. К связочному аппарату шейного отдела позвоночника относятся передняя и задняя продольные связки, желтые связки, связки между крючковидными отростками и капсульные связки дугоотростчатых суставов. Желтые связки уменьшаются в длине на 10% при разгибании и способны растягиваться на 30% при полном сгибании позвоночника.
Гипертрофированная желтая связка может вызывать значительную компрессию спинного мозга при переразгибании позвоночника у пациентов пожилого возраста или при острой травме с переразгибанием позвоночника.
Шейный отдел спинного мозга имеет наибольшую толщину из всех отделов спинного мозга. Шейный отдел спинного мозга ограничен сверху верхними точками выхода корешков С1, а снизу верхними точками выхода корешков Th1. Шейное утолщение простирается от уровня С3 до уровня Th2 и соответствует сегментам, из которых выходят нервы, образующие плечевое сплетение. Шейный отдел спинного мозга проводит чувствительные импульсы от периферии в головной мозг и моторные — от головного мозга на периферию. При сгибании позвоночника удлинение спинного мозга может составлять до 10%, что достигается ценой компенсаторного уменьшения площади поперечного сечения. И наоборот, при разгибании спинной мозг укорачивается и утолщается.
Артериальное кровоснабжение спинного мозга осуществляется через переднюю спинномозговую артерию, правую и левую задние спинномозговые артерии и глубокие артерии шеи. Позвоночные артерии берут начало от II сегментов подключичных артерий и имеют четыре части: первая — от места отхождения до места вхождения в отверстия поперечных отростков позвонков; вторая — часть, проходящая в отверстиях поперечных отростков позвонков; третья — огибающая осевой позвонок и четвертая — внутричерепная часть. Затем две позвоночные артерии соединяются, образуя базилярную артерию, которая кровоснабжает ствол мозга, мозжечок и затылочные доли больших полушарий мозга.
Кроме того, базилярная артерия входит в состав вилизиева круга. В месте изгиба позвоночной артерии вокруг атланта, т.е. в месте соединения третьей и четвертой части, наиболее высок риск травматического расслоения. Позвоночные артерии также могут быть причиной цервикогенной головной боли.
Спинномозговые нервы образуются в результате слияния задних (чувствительных) и передних (двигательных) корешков. Каждый спинномозговой нерв рядом с отхождением соединительных ветвей дает начало менингеальной ветви, которая иннервирует заднюю продольную связку, сосуды эпидурального пространства, твердую мозговую оболочку и надкостницу позвонков. После этого спинномозговые нервы разделяются на передние и задние ветви. Задние ветви иннервируют дугоотростчатые суставы, паравертебральные мышцы шеи и дорсальные мышцы шеи, а передние ветви образуют шейное и плечевое сплетения. Соединительные ветви обеспечивают связь спинномозговых нервов с симпатическими ганглиями.
К структурам шеи, имеющим болевую иннервацию, относятся паравертебральные мышцы, связки, кости, межпозвонковые диски, спинномозговые нервы, твердая оболочка спинного мозга и позвоночные артерии. При рассмотрении причин боли в шее следует учитывать возможную патологию перечисленных выше структур, а также компрессию спинного мозга или спинномозгового(ых) нерва(ов), иннервирующих эти структуры.
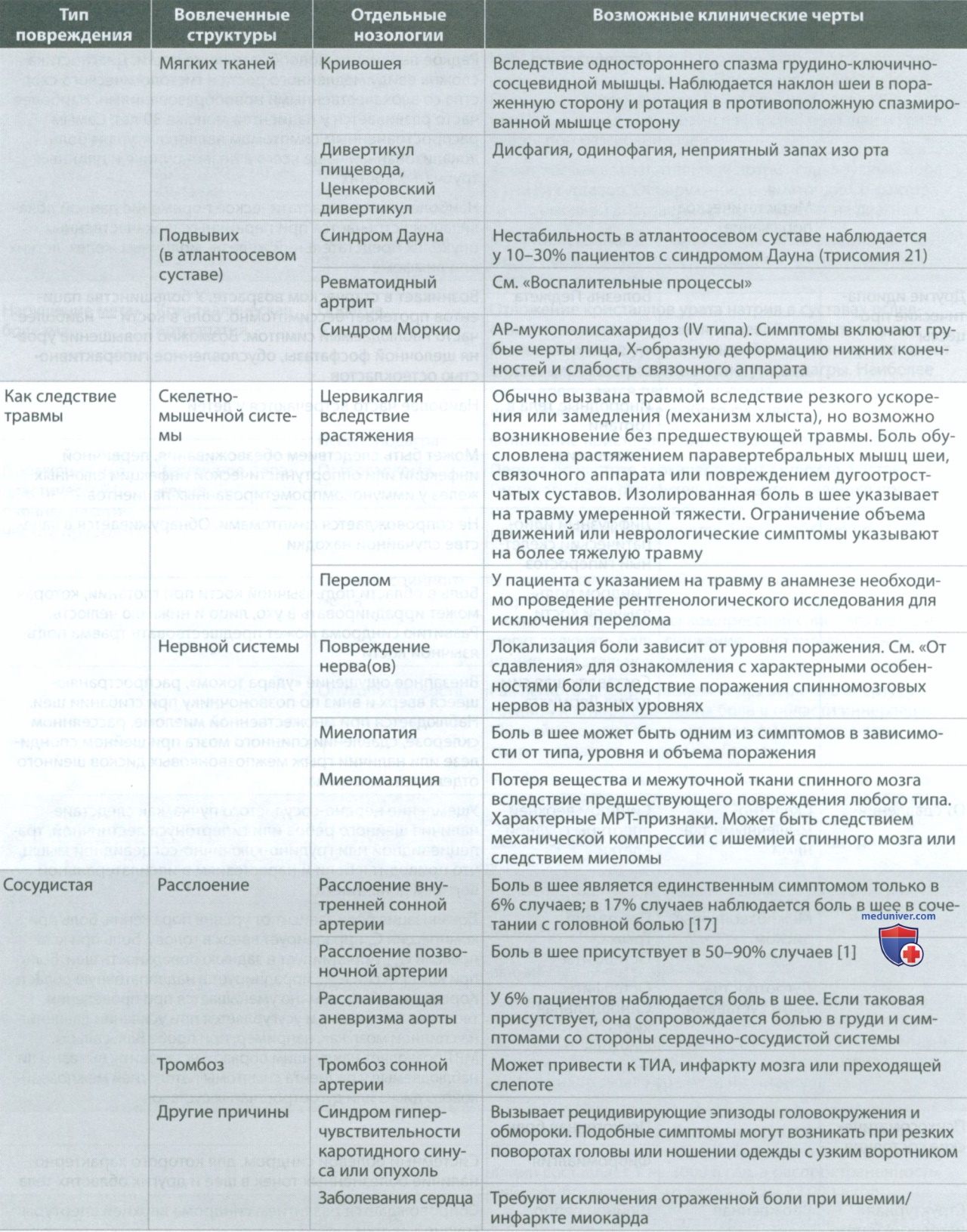
б) Клинический случай. Мужчина, 25 лет, обратился в отделение сети клиник "Семейный доктор" по поводу «растяжения мышц» в области задней поверхности шеи и лопатки слева, беспокоящего его на протяжении последнего месяца. В комплекс его регулярных физических упражнений входит поднятие тяжестей, в связи с чем он подозревает, что он травмировал шею и плечо при их выполнении. Пациент отрицает наличие ранее перенесенных травм опорно-двигательного аппарата. Интенсивность боли у него колеблется от 4 до 6 из 10.
В целом медицинский анамнез пациента без особенностей, ему не выполнялись оперативные вмешательства, семейный анамнез не отягощен ревматологическими заболеваниями и заболеваниями опорно-двигательного аппарата. Аллергия на медикаменты или пищу отсутствует, но есть аллергия на пыльцу растений. По этому поводу пациент получает терапию флутиказоном интраназально. Пациент отрицает прием каких-либо других безрецептурных лекарственных средств.
За неделю до настоящего визита пациент обращался за неотложной медицинской помощью по поводу некупируемой боли в той же области. Ему были назначены 10 мг циклобензаприна и 800 мг ибупрофена, что не уменьшило боль. При дальнейшем расспросе пациент вспомнил о дорожно-транспортном происшествии, которое произошло за 6 нед до развития симптомов. Он остановился на красный сигнал светофора и получил удар сзади. Однако, учитывая, что боль развилась лишь спустя 6 нед после происшествия, он не связал данное событие с имеющимися у него в настоящий момент жалобами.
При осмотре отмечен гипертонус трапециевидной, грудино-ключично-сосцевидной, надостной и подостной мышц слева. Наклоны головы и ротация вправо в шейном отделе позвоночника ограничены. Разгибание в шее провоцирует выраженную боль и ограничено . Сгибание в шейном отделе позвоночника несколько облегчает боль. Выполненное рентгенологическое обследование исключило наличие переломов. Отмечается отсутствие шейного лордоза и умеренно выраженный сколиоз с дугой влево.
Основываясь на локализации боли, ее усилении при разгибании шеи, наличии хлыстовой травмы в анамнезе, заподозрено повреждение нижних межпозвонковых дисков шейного отдела позвоночника. Для подтверждения предположительного диагноза пациенту назначены MPT-исследование и прием 2 мг тизанадина в режиме по требованию для устранения спазма мышц до следующего запланированного визита в клинику.
На следующем визите пациент отметил незначительное улучшение на фоне приема тизанадина. При МРТ выявлена передняя срединная протрузию межпозвонковых дисков C5-6 и C6-7 без других патологических изменений. Эпидуральное введение глюкокортикоидов через правое межпозвонковое отверстие на уровне C6-7 привело к полному устранению симптомов в течение 48 х. Последующая МРТ выявила отсутствие протрузии дисков в шейном отделе позвоночника.
в) Список использованной литературы:
1. Bogduk N. The anatomy and pathophysiology of neck pain. Phys Med Rehabil Clin N Am 2003; 14: 455-72, v.
2. Watson J.E. Jr, ThomS.W. Differential diagnosis of neck pain. J AmMed Assoc 1951; 148: 11-16.
3. Levy H.I. Cervical pain syndromes: primary care diagnosis and management. ComprTher 2000; 26: 82—8.
- Читать "Ювенильная миоклоническая эпилепсия. Парциальные приступы у детей"
Редактор: Искандер Милевски. Дата публикации: 26.2.2024
