Механизмы развития и морфология герминогенных опухолей яичка
Для новообразований яичка характерно разнообразие морфологических вариантов. Опухоли яичка делят на две основные категории: герминогенные опухоли и опухоли стромы полового тяжа. Герминогенные опухоли составляют 95% опухолей яичка.
Герминогенные опухоли подразделяют на семиномные опухоли (к ним относят семиному и сперматоцитную семиному) и несеминомные опухоли. Большинство герминогенных опухолей являются агрессивными карциномами и характеризуются быстрым отдаленным метастазированием, однако возможности современной терапии позволяют вылечить многие из них. Опухоли стромы полового тяжа, напротив, являются в основном доброкачественными.
Распространенность опухолей яичка в США составляет 6 случаев на 100 тыс. человек. Опухоли яичка являются причиной 300 смертей в год. По необъяснимым пока причинам наблюдается прирост этих опухолей по всему миру. В возрастном диапазоне от 15 до 34 лет герминогенные опухоли находятся на первом месте среди всех опухолей у мужчин и составляют 10% в структуре летальности от злокачественных опухолей. В США герминогенные опухоли гораздо чаще встречаются у представителей европеоидной расы, чем негроидной (5 : 1).
а) Факторы окружающей среды и генетическая предрасположенность. Распространенность герминогенных опухолей яичек зависит от факторов окружающей среды, что было продемонстрировано исследованиями миграции населения. Распространенность герминогенных опухолей яичка в Финляндии в 2 раза ниже, чем в Швеции, но частота герминогенных опухолей среди второго поколения иммигрантов из Финляндии в Швецию приближается к таковой среди шведского населения.
Герминогенные опухоли яичка ассоциируются с целым спектром нарушений, известным как синдром тестикулярной дисгенезии. Этот синдром включает крипторхизм, гипоспадию и нарушение состава спермы. Предполагается, что некоторые из этих патологий могут развиться вследствие внутриутробной экспозиции пестицидов и нестероидных эстрогенов. Главным фактором риска является крипторхизм, который ассоциируется с развитием герминогенных опухолей яичка в 10% случаев.
Синдром Клайнфельтера, клинические проявления которого схожи с таковыми синдрома тестикулярной дисгенезии, ассоциируется со значительно повышенным риском (в 50 раз по сравнению с обычной популяцией) развития герминогенных опухолей средостения, но у этих пациентов не развиваются опухоли яичка.
Наблюдается четкая наследственная предрасположенность к развитию герминогенных опухолей яичка. Относительный риск развития этих опухолей у отцов и сыновей пациентов с герминогенными опухолями яичка превышает обычный риск в 4 раза, и он в 8-10 раз больше у братьев. Возможно, причина этой предрасположенности — генетические полиморфизмы локуса Xq27, однако необходимы дальнейшие исследования для подтверждения этой гипотезы.

б) Классификация и патогенез опухолей яичка. Простая классификация основных опухолей яичка представлена в таблице выше. Семиномные опухоли образованы из клеток, имеющих сходство с герминогенными клетками или формами гоноцитов. Несеминомные опухоли могут состоять из недифференцированных клеток, которые имеют черты эмбриональных стволовых клеток (как в случае эмбриональной карциномы). Однако злокачественные клетки могут дифференцироваться в различные производные клетки, из которых формируются опухоли желточного мешка, хориокарцинома и тератома.
Герминогенные опухоли могут иметь один гистотип, но в 60% случаев в опухоли присутствуют семиномный и несеминомный компоненты или несколько типов ткани.
В тератомах есть элементы трех зародышевых слоев, образовавшихся в результате дифференцировки эмбриональных стволовых клеток. Семиномные опухоли составляют 50% всех герминогенных опухолей яичка и являются наиболее распространенными новообразованиями среди тестикулярных опухолей.
Большинство герминогенных опухолей появляются вследствие интратубулярной герминативно-клеточной неоплазии (ИГКН), которую также называют неклассифицируемой ИГКН. Однако ИГКН не считается предшественником опухолей желточного мешка и тератом у детей или сперматоцитной семиномы у взрослых. Полагают, что ИГКН зарождается внутриутробно и не проявляется до пубертатного периода, когда может трансформироваться в семиномную или несеминомную опухоль.
ИГКН представляет собой атипические примордиальные зародышевые клетки с крупным ядром и светлой цитоплазмой, которые в 2 раза больше размера обычных зародышевых клеток. Атипические клетки сохраняют экспрессию факторов транскрипции Oct3/4 и Nanog, связанных с плюрипотентностью, и экспрессируются в нормальных эмбриональных стволовых клетках. Для ИГКН характерны некоторые генетические изменения, которые обнаруживаются в герминогенных опухолях, например накопление дополнительных копий короткого плеча хромосомы 12 (12р) в форме изохромосомы ее короткого плеча i(12p).
Это изменение всегда присутствует в клетках инвазивных опухолей независимо от гистологического типа. Активирующая мутация с-KIT, которая может быть при семиномных опухолях, характерна и для ИГКН. В « 50% случаев ИГКН в течение 5 лет с момента постановки диагноза развиваются инвазивные герминогенные опухоли. Полагают, что инвазивные опухоли со временем разовьются практически у всех пациентов с ИГКН. По существу ИГКН является вариантом карциномы in situ, хотя термин «карцинома in situ» не часто применяют в отношении ИГКН.

в) Клинические признаки опухолей яичка. Безболезненное увеличение яичка является характерным признаком герминогенной опухоли, поэтому любое плотное образование в яичке следует рассматривать как опухоль до постановки точного диагноза. Биопсия новообразования яичка ассоциируется с диссеминацией опухолевых клеток, что может привести к необходимости иссечения кожи мошонки помимо орхэктомии. Стандартом лечения солидного образования яичка является радикальная орхэктомия из-за вероятности злокачественного процесса.
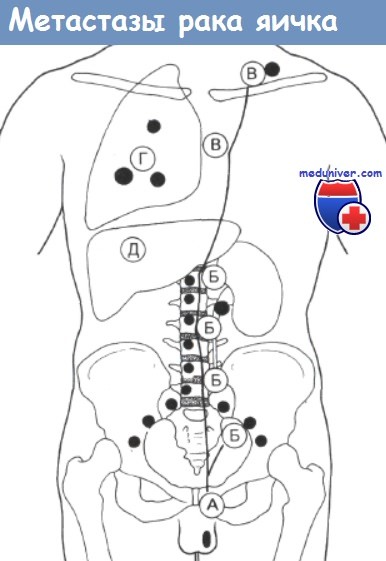
Опухоли яичка имеют особенности распространения. Лимфогенное распространение характерно для всех опухолей яичка. Как правило, первыми поражаются забрюшинные парааортальные лимфоузлы. В дальнейшем метастазы могут обнаруживаться в средостенных и надключичных узлах. При гематогенном распространении в первую очередь поражаются легкие, однако возможно также метастазирование в печень, головной мозг и кости. Гистологическое строение метастазов иногда отличается от такового первичной опухоли яичка. Например, при эмбриональной карциноме в метастазах может быть гистологическая картина тератомы.
Поскольку все эти опухоли происходят из плюрипотентных зародышевых клеток, степень дифференцировки, наблюдаемая при разных локализациях опухоли, не удивляет своим разнообразием. Другим объяснением различий в морфологии первичных и метастатических новообразований является то, что компоненты первичной опухоли, резистентные к химиотерапии, становятся доминирующими компонентами в метастазах.
Семиномные опухоли яичка остаются локализованными в течение длительного времени, поэтому 70% пациентов имеют стадию I. И наоборот, у 60% мужчин с несеминомными опухолями диагностируют стадии II и III. Для семиномных опухолей характерно метастатическое поражение лимфатических узлов, а гематогенное распространение наблюдается гораздо позже в процессе опухолевой диссеминации. Несеминомные опухоли характеризуются более ранним метастазированием и чаще распространяются гематогенным путем.
Редкая изолированная хориокарцинома является наиболее агрессивной несеминомной опухолью. При ней яичко редко увеличивается в размере, но часто появляются ранние и преимущественно гематогенные очаги диссеминации опухолевых клеток. Практически в каждом случае наблюдается поражение легких и печени. Необходимо отметить, что семиномные опухоли очень чувствительны к лучевой терапии, в то время как несеминомные к ней относительно резистентны. Таким образом, несеминомные опухоли являются биологически более агрессивными и в целом имеют менее благоприятный прогноз.
В США выделяют 3 клинические стадии опухолей яичка:
- стадия I: опухоль ограничена пределами яичка, придатка яичка и семенного канатика;
- стадия II: отдаленное распространение, ограниченное забрюшинными лимфоузлами ниже диафрагмы;
- стадия III: метастазы за пределами забрюшин-ных лимфоузлов или выше диафрагмы.
Герминогенные опухоли яичка часто секретируют полипептидные гормоны и определенные ферменты, которые можно обнаружить в крови с помощью некоторых чувствительных методов. К биологическим маркерам, имеющим значение для диагностики и лечения опухолей яичка, относят хорионический гонадотропин человека (ХГЧ), а-фетопротеин и лактатдегидрогеназу. Повышение уровня лактатдегидрогеназы коррелирует с размером опухоли и позволяет оценить ее массу. Опухоль желточного мешка и хориокарцинома приводят к значительному подъему уровня а-фетопротеина или ХГЧ в сыворотке соответственно. Уровень этих маркеров выше нормы более чем в 80% случаев несеминомных опухолей на момент постановки диагноза. Как отмечено ранее, ~ 15% семиномных опухолей характеризуются наличием гигантских клеток синцитиотрофобласта и минимальным уровнем подъема ХГЧ, что не влияет на прогноз.
При диагностике опухолей яичка маркеры помогают:
- оценить объем тестикулярной ткани;
- определить стадию герминогенной опухоли яичка. Например, постоянное увеличение концентраций ХГЧ и а-фетопротеина после орхэктомии подтверждает стадию II опухолевого процесса, даже если лимфоузлы не изменены по данным методов визуализации;
- определить объем опухолевой ткани;
- мониторировать ответ организма на терапию. После удаления опухоли наблюдается резкое снижение уровней ХГЧ и а-фетопротеина в сыворотке. При проведении серии измерений часто возможно спрогнозировать рецидив до появления клинических симптомов или других признаков рецидива заболевания.
Лечение опухолей яичка и прогноз во многом зависят от клинической стадии и морфологии опухоли. Семиномная опухоль, являясь исключительно чувствительной к лучевой терапии и долго оставаясь локализованной, имеет наилучший прогноз. Более 95% пациентов на стадиях I и II могут быть излечены. Среди несеминомных опухолей гистологический тип опухоли не оказывает значительного влияния на прогноз, следовательно, подход к лечению может быть единым для этой группы опухолей. У 90% пациентов с несеминомной опухолью удается достичь ремиссии с помощью «агрессивной» химиотерапии, а большинство могут быть излечены полностью. Изолированная хориокарцинома имеет неблагоприятный прогноз, но, если хориокарцинома составляет лишь небольшую часть смешанной герминогенной опухоли, прогноз более благоприятен.
Отдаленные метастазы всех герминогенных опухолей яичка появляются обычно в течение первых 2 лет после лечения.
- Читать "Механизмы развития и морфология семиномы"
Оглавление темы "Патология яичек":- Механизмы развития и морфология неспецифического воспаления яичек
- Механизмы развития и морфология специфических воспалений яичка
- Механизмы развития и морфология перекрута яичка
- Виды опухолей семенного канатика
- Механизмы развития и морфология герминогенных опухолей яичка
- Механизмы развития и морфология семиномы
- Механизмы развития и морфология сперматоцитной семиномы
- Механизмы развития и морфология эмбриональной карциномы
- Механизмы развития и морфология опухоли желточного мешка (эндодермалъного синуса)
- Механизмы развития и морфология хориокарциномы
