Изменение образа жизни при перемежающей хромоте из-за заболевания периферических артерий (ЗПА)
Цели терапии заболеваний периферических артерий (ЗПА) заключаются в снижении сердечнососудистой заболеваемости и смертности, а также улучшении качества жизни за счет уменьшения симптомов перемежающей хромоты (ПХ), исключения боли в покое и сохранения конечности. Для достижения этих целей все усилия направляют на факторы риска (ФР), модифицируя образ жизни, а также используя фармакотерапию для уменьшения риска таких неблагоприятных сердечно-сосудистых событий (СССоб), как инфаркт миокарда (ИМ), мозговой инсульт (МИ) и летальный исход.
Симптомы перемежающей хромоты (ПХ) можно облегчить лекарственной терапией или реабилитацией с помощью физических тренировок. Оптимальное ведение критической ишемии конечностей часто включает эндоваскулярные вмешательства или хирургическую реконструкцию для улучшения кровоснабжения и поддержания жизнеспособности конечностей. Реваскуляризация также показана некоторым пациентам с инвалидизирующими симптомами перемежающей хромоты (ПХ), которые сохраняются несмотря на физические тренировки и лекарственную терапию.
а) Липидснижающая терапия снижает риск неблагоприятных сердечно-сосудистых событий (СССоб) у пациентов с ИБС. Исследования по вторичной профилактике статинами показывают снижение риска нефатального ИМ или смерти от ИБС на 24-34%. В исследовании Heart Protection Study показано, что липидснижающая терапия симвастагином пациентов с атеросклерозом, включая > 6700 пациентов с ЗПА, уменьшает риск неблагоприятных СССоб на 25%.
В National Cholesterol Education Program Adult Treatment Panel III ЗПА обозначено как «эквивалент коронарного риска» и определены рекомендации по липидсни-жающей терапии у пациентов с ЗПА. Таким пациентам необходимы диета и лекарственная терапия для достижения целевого уровня ХС ЛНП < 100 мг/дл. Гемфиброзил уменьшает частоту коронарных событий у мужчин с ИБС и низким уровнем ХС ЛВП. Фенофибрат не снижает частоту коронарных событий у пациентов с СД. Достоверно неизвестно, улучшают ли ниацин или фибраты сердечно-сосудистые исходы у пациентов с ЗПА.
В нескольких клинических испытаниях показано, что липидснижающая терапия в сочетании с диетой, ниацином, секвестрантами желчных кислот или клофибратом уменьшает прогрессирование атеросклероза бедренной артерии. В одном из исследований добавление нробукола к терапии холестирамином не повлияло па атеросклероз бедренной артерии. В некоторых более поздних исследованиях показано, что липидснижающая терапия может уменьшить частоту и тяжесть ПХ. Проспективные исследования показали, что статины увеличивают дистанцию ходьбы у пациентов с ЗПА.
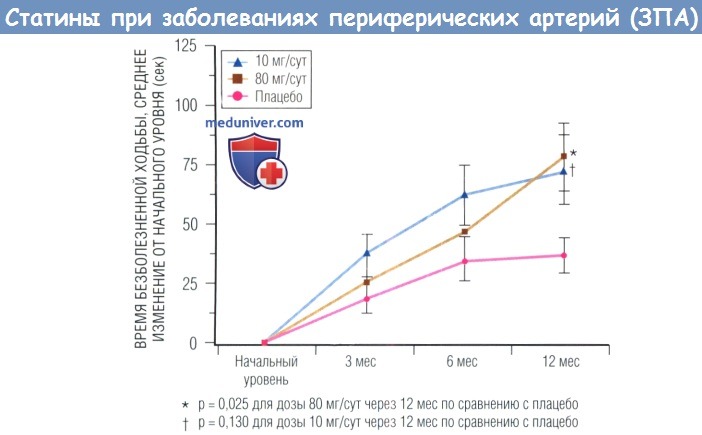
В исследовании TREADMILL (Treatment of Peripheral Atherosclerotic Disease with Moderate or Intensive Lipid Lowering) аторвастатин в дозе 80 мг увеличивает дистанцию безболезненной ходьбы более чем на 60% по сравнению с увеличением на 38% при приеме плацебо. Два других исследования подтверждают эти данные. Кроме того, у пациентов, получавших статины, функция нижних конечностей, оцениваемая по скорости и дистанции ходьбы, лучше по сравнению с пациентами, получавшими другое лечение.
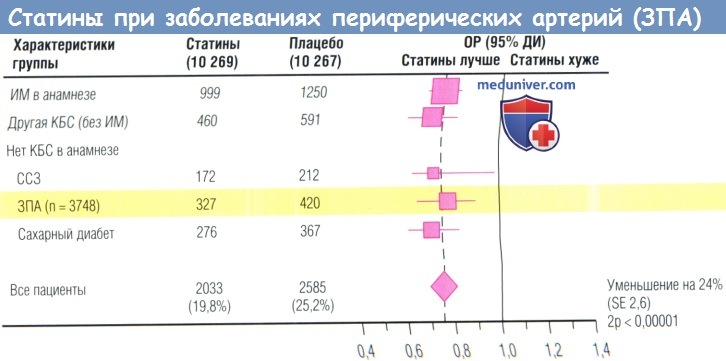
В это исследование были включены 6700 пациентов с заболеванием периферических артерий (ЗПА), в т.ч. 3748 пациентов без коронарной болезни сердца (КБС) в анамнезе,
среди которых наблюдали снижение риска сердечно-сосудистых событий на 24%.
SE — стандартная ошибка; ДИ — доверительный интервал; ИМ — инфаркт миокарда; ОР — отношение рисков; ССЗ — сердечно-сосудистые заболевания.
б) Прекращение курения. Проспективные исследования по опенке эффективности отказа от курения отсутствуют. Тем не менее данные наблюдений однозначно поддерживают утверждение, что курение повышает риск развития атеросклероза и его клинических осложнений. Некурящие лица с ЗПА имеют меньшую частоту ИМ и смерти, чем те, которые курили или продолжают курить. Кроме того, у пациентов с ЗПА, прекративших курение, 5-летняя выживаемость в 2 раза выше, чем у тех, кто продолжает курить. Отказ от курения также снижает риск развития критической ишемии конечностей.
В дополнение к советам врача для увеличения эффективности прекращения курения используют фармакологические средства: никотиновую заместительную терапию, бупропион и варени-клин.
в) Лечение сахарного диабета. «Агрессивное» лечение СД уменьшает риск таких микроангиопатических событий, как нефропатия и ретинопатия, однако данных в поддержку эффективности «агрессивного» лечения СД в плане прогрессирования атеросклероза немного. В исследовании DCCT, в котором участвовали пациенты с СД-1, анализ 13-летнего наблюдения показал, что интенсивная инсулинотерапия по сравнению с обычным лечением снижает риск СССоб на 42%. Кроме того, после 6 лет наблюдения темпы роста ТКИМ были меньше в группе интенсивного лечения, что указывает на благоприятное влияние на прогрессирование атеросклероза.
Проспективное исследование UKPDS показало, что интенсивное лечение пациентов с СД-2 препаратами сульфонилмочевины или инсулином было связано с уменьшением частоты ИМ на 16%, что имело пограничную статистическую значимость; кроме того, наблюдали тенденцию к снижению частоты летальных исходов или ампутаций из-за ЗПА.
В исследовании PROACTIVE оценивали эффект ниоглитазона по сравнению с плацебо на широкий спектр сердечно-сосудистых конечных точек у пациентов с СД-2 и установленным атеросклерозом, в т.ч. ИБС, цереброваскулярной патологией и ЗПА, и не обнаружили значительного благоприятного влияния пиоглитазона на первичные исходы. Тем не менее выявлено значительное снижение риска комбинированной вторичной конечной точки (нефатальный ИМ, МИ, смерть от всех причин). Текущие рекомендации в отношении пациентов с СД и ЗПД подразумевают лечение гипогликемическими средствами для достижения уровня HbA1C < 7%.
г) Контроль артериального давления. Антигипертензивная терапия снижает риск развития МИ, ИБС и смерти от сердечно-сосудистых причин. В исследовании ABCD интенсивный контроль АД у пациентов с ЗПА до достижения среднего уровня АД 128/75 мм рт. ст. существенно уменьшает частоту СССоб по сравнению с группой умеренного контроля АД. Достоверно неизвестно, ограничивает ли АГТ прогрессирование ЗПА. Лечение АГ может снизить перфузионное давление в конечностях на фоне стеноза периферических артерий. Кроме того, существует мнение относительно возможности неблагоприятных эффектов β-АБ на периферический кровоток и симптоматику ПХ или критической ишемии конечностей. β-АБ в некоторых исследованиях ухудшали симптоматику ПХ, но не во всех.
Метаанализ 11 исследований терапии β-АБ в сравнении с плацебо у пациентов с ПХ не обнаружил значительного ухудшения способности к ходьбе. β-АБ снижают риск развития ИМ и смерти среди пациентов с ИБС, что важно для многих пациентов с ЗПА. Таким образом, при наличии клинических показаний по другим заболеваниям пациентам с ЗПА не следует избегать приема этих препаратов. Имеющиеся доказательства поддерживают лечение АГ у пациентов с ЗПА в соответствии с установленными клиническими рекомендациями.
ИАПФ уменьшают частоту СССоб у пациентов с атеросклерозом.
В исследовании НОРЕ ИАПФ рамиприл снижал риск ИМ, МИ или сердечно-сосудистой смерти на 22%. 44% пациентов, включенных в исследование НОРЕ, имели доказанное ЗПА, проявлявшееся ЛПИ < 0,9. Рамиприл уменьшал частоту СССоб у пациентов с ЗПА в гой же степени, что и у пациентов без ЗПА. Текущие рекомендации пациентам с ЗПА и АГ подразумевают проведение АГТ для достижения целевого уровня АД < 140/90 мм рт. ст. и < 130/80 мм рт. ст. у пациентов с СД.
д) Антитромбоцитарная терапия. Существенные факты свидетельствуют в пользу применения антитромбоцитарных препаратов для уменьшения частоты неблагоприятных СССоб у пациентов с атеросклерозом. Метаанализ 135 тыс. пациентов с атеросклерозом из группы высокого риска, в т.ч. с ОИМ или ИМ в анамнезе, с МИ или преходящими нарушениями мозгового кровоснабжения и другими состояниями высокого риска, включая ЗПА, показал, что антитромбоцитарная терапия на 22% снижает вероятность ИМ или МИ, сердечно-сосудистой смерти. Среди 9214 пациентов с ЗПА, включенных в этот анализ, антитромбоцитарная терапия снижала риск ИМ, МИ или смерти на 22%.
В исследовании CAPRIE сравнивали клопидогрел и аспирин с точки зрения эффективности профилактики ишемических событий у пациентов, недавно перенесших ИМ, ишемический МИ или ЗПА. В целом наблюдали снижение относительного риска развития ИМ, ишемического МИ или сердечно-сосудистой смерти на 8,7% в группе, получавшей клопидогрел. Примечательно, что среди 6452 пациентов в подгруппе ЗПА лечение клопидогрелом уменьшало частоту неблагоприятных СССоб на 23,8%. В исследовании CHARISMA сравнивали эффективность двойной антитромбоцитарной терапии (клопидогрел и аспирин) с терапией только аспирином у пациентов с установленной ИБС, атеросклерозом сосудов мозга или ЗПА, а также у больных с множественными ФР прогрессирования атеросклероза.
В целом двойная антитромбоцитарная терапия не показала значительного преимущества по сравнению с монотерапией аспирином во влиянии на частоту комбинированной первичной конечной точки (ИМ, МИ или сердечнососудистая смерть). В действующих рекомендациях пациентам с ЗПА показана терапия антитромбоцитарным препаратом, например аспирином или клопидогрелом. Антикоагулянтная терапия варфарином per os для уменьшения частоты СССоб у пациентов с ЗПА не рекомендуется, т.к. она не показывает большей эффективности по сравнению с антитромбоцитарной, но имеет более высокий риск кровотечений. Антитромбоцитарная терапия также предотвращает окклюзии в периферическом артериальном русле после реваскуляризации. У 3 тыс. пациентов с вмешательствами на периферических артериях, проанализированных Antiplatelet Trialists Collaboration, уменьшение вероятности окклюзии артерии или шунтов при антитромбоцитарной терапии, в основном аспирином или аспирином с дипиридамолом, состави ло 43%.
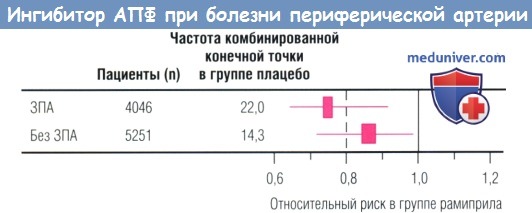
и без него при лечении ИАПФ рамиприлом в исследовании HOPE.
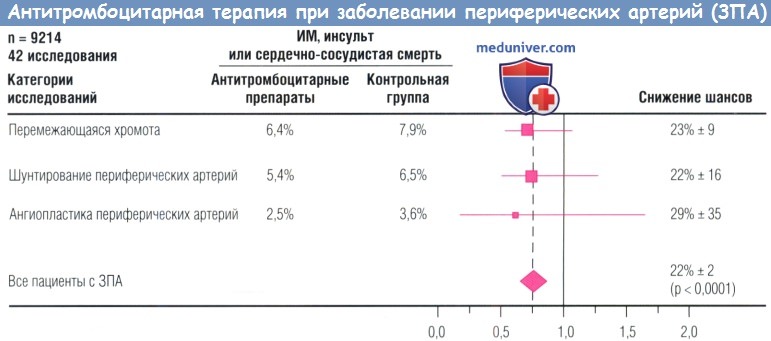
Показаны отношения шансов для больных с перемежающейся хромотой, шунтированием артерий нижних конечностей и чрескожной транслюминальной ангиопластикой.
ИМ — инфаркт миокарда.
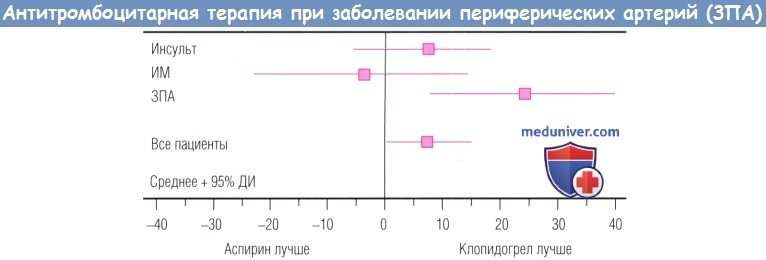
Пациенты с заболеванием периферических артерий (ЗПА), которые получали клопидогрел, имели снижение риска на 24% по сравнению с пациентами, получавшими аспирин.
ДИ — доверительный интервал; ИМ — инфаркт миокарда.
- Читать "Лекарства от перемежающей хромоты из-за заболевания периферических артерий (ЗПА)"
- Возврат в раздел сайта "кардиология"
Оглавление темы "Заболевания периферических артерий (ЗПА).":- Симптомы и клиника перемежающей хромоты при заболевании периферических артерий (ЗПА)
- Объективное обследование при заболевании периферических артерий (ЗПА)
- Классификация заболеваний периферических артерий по Fontaine
- Сегментное измерение артериального давления и ее норма
- Определение лодыжечно-плечевого индекса (ЛПИ) и его норма
- Нагрузочный тест на тредмиле (беговой дорожке) и ее норма
- Цветовое дуплексное ультразвуковое сканирование при заболевании периферических артерий (ЗПА)
- Ангиография при заболевании периферических артерий (ЗПА)
- Прогноз заболеваний периферических артерий (ЗПА)
- Изменение образа жизни при перемежающей хромоте из-за заболевания периферических артерий (ЗПА)
