Результаты и прогноз стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
Чтобы оценить результаты стентирования (чрескожного коронарного вмешательства, ЧКВ), используют показатели успешности вмешательства и частоты осложнений.
Параметры, отражающие ранний (< 30 сут) успех процедуры (например, исчезновение стенокардии, отсутствие летальных исходов, ИМ или необходимости экстренной реваскуляризации), обычно свидетельствуют о безопасности и эффективности первичного вмешательства, тогда как отдаленные (от 30 сут до 1 года) результаты (например, отсутствие рецилива стенокардии, летальных исходов, необходимости реваскуляризации сосуда-мишени) определяют как по возникновению клинических рестенозов, так и по прогрессированию атеросклероза в зоне вмешательства.
Постоянное совершенствование устройств для вмешательств на коронарные артерии (КА) (например, появление стентов с лекарственным покрытием), появление новых препаратов для дополнительной антикоагуляции во время процедуры (например, антагонистов АДФ, ингибиторов ГП IIb/IIIа, прямых ингибиторов тромбина), а также вторичные методы профилактики после ЧКВ (например, липидснижающая терапия, β-АБ, антитромбоцитарные средства) существенно улучшили показатели ранних и поздних исходов стентирования (ЧКВ).
а) Ранние клинические исходы стентирования коронарных артерий. ЧКВ считается успешным по результатам ангиографии, если остаточный стеноз не превышает 50%, что обычно ассоциируется с увеличением диаметра сосуда по крайней мере на 20% и уменьшением выраженности ишемии. Поскольку в настоящее время широко используют стентирование, ангиографическим критерием успешной процедуры считается степень стеноза < 20% после имплантации стента.
Вмешательство считается успешным, если удалось достичь ангиографичёских критериев при отсутствии значимых осложнений (смерти, ИМ или операции КШ) в течение 30 сут. Клинический результат считается достигнутым, если проведено успешное вмеша тельство и в течение 30 сут не потребовалось повторного экстренного ЧКВ или хирургической реваскуляризации. Ряд клинических, ангиографических и технических показателей позволяет прогнозировать риск неэффективного вмешательства у пациентов, направленных на ЧКВ.
Значимыми осложнениями являются летальный исход, ИМ или МИ, а менее существенными — ТИА, сосудистые осложнения, контраст-индуцированная нефропатия, а также некоторые ангиографические осложнения.
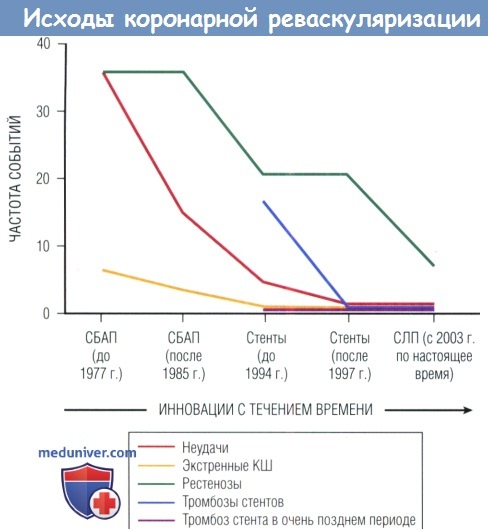
За последние 30 лет показатели эффективности, безопасности и продолжительности эффекта чрескожной коронарной реваскуляризации существенно улучшились.
КШ — коронарное шунтирование; СБАП — стандартная баллонная ангиопластика; СЛП — стент с лекарственным покрытием.
1. Смертность. Смертность после ЧКВ в целом низкая (< 1%), но выше среди больных ИМ↑ST, кардиогенным шоком, а также при поражении, сопровождающемся нарушением сократительной функции ЛЖ. ФР ранней летальности после ЧКВ перечислены в таблице ниже
2. Инфаркт миокарда. Наиболее частым осложнением ЧКВ является периоперационный ИМ. Для классификации ИМ после ЧКВ в большинстве исследований использовали классификацию ВОЗ, которая предлагает диагностировать ИМ при повышении общей КК более чем в 2 раза в сочетании с повышением изоформы МВ. На основании этого критерия ИМ диагностируют в 1-2% случаев. Инфаркты большего размера, возникшие во время ЧКВ, коррелируют с ангиографическими осложнениями, в т.ч. нарушением проходимости крупной боковой ветви, длительным периодом феномена no reflow или значимой диссекцией сосуда, и ассоциируются с увеличением смертности в отдаленном периоде.
Вторая классификация, которую наиболее часто использует FDA, предлагает диагностировать ИМ при повышении после вмешательства КК-МВ в 3 раза и выше по сравнению с нормой. На практике бессимптомное повышение КК-МВ (< 5 раз выше нормы) происходит в 3-11% случаев после технически успешных ЧКВ и, по-видимому, не имеет значимых клинических последствий. Более выраженный некроз миокарда (КК-МВ > 5 раз выше нормы) является предиктором повышенной смертности в течение 1 года, поэтому состояние следует расценивать как периоперационный ИМ. Многие из таких безболевых инфарктов отражают выраженность атеросклеротического поражения, а также могут оказывать небольшое влияние на сократительную функцию. Повышение ТрТ и ТрI наблюдается чаще, чем повышение фракции КК-МВ, однако их прогностическое значение неизвестно.
3. Экстренная реваскуляризация. Экстренные и неотложные операции КШ после ЧКВ в настоящее время, в эру коронарных стентов, выполняют нечасто, только при тяжелых осложнениях, возникших в ходе ЧКВ, например перфорации артерии, тяжелой диссекции и острой окклюзии. Боль в груди после ЧКВ встречается достаточно часто, в этом случае необходима немедленная регистрация ЭКГ в 12 отведениях. Рецидивирующая ишемия после ЧКВ, проявляющаяся болевым синдромом, изменениями на ЭКГ и повышением сердечных биомаркеров, может быть результатом острого или подострого тромбоза стента, диссекции, пролапса АБ, окклюзии боковой ветви или тромбоза в зоне вмешательства, а также может быть обусловлена остаточными изменениями в сосудах, которые не корригировали в ходе данного вмешательства.
При наличии или подозрении на рецидивирующую ишемию наиболее адекватным методом определения остаточной ишемии является КАГ.

4. Ангиографические осложнения. Во время ЧКВ могут возникать осложнения, которые, в зависимости от их тяжести и длительности, способны привести к развитию ИМ в периоперационном периоде. При диссекции КА, распространяющейся глубже медии или адвентиции либо приводящей к сужению просвета сосуда, может развиться клинически значимая ишемия. В большинстве случаев диссекцию, возникшую во время вмешательства, можно быстро корригировать с помощью стентирования, но значимая остаточная диссекция в зоне вмешательства присутствует у 1,7% больных.
Такие остаточные диссекции увеличивают риск развития ИМ и тромбоза стента в послеоперационном периоде и необходимость в экстренном КШ, а также увеличивают смертность в 3 раза. Помимо баротравмы диссекцию могут вызвать манипуляции проводником катетера, что нарушит проходимость КА и ухудшит дистальный кровоток.
Перфорация КА во время ЧКВ происходит у 0,2-0,5% больных, чаще при аблации АБ и использовании гидрофильных проводников, чем при БАП и использовании обычных проводников. В зависимости от скорости кровотока через поврежденный сосуд в течение нескольких минут могут произойти тампонада сердца и гемодинамический коллапс, что потребует немедленной диагностики и устранения перфорации. Терапия перфорации КА заключается в прекращении проводимой антикоагуляции и длительном (до 10 мин) раздувании баллона большого размера под небольшим давлением в зоне перфорации с целью закрытия места разрыва сосуда. Наличие перфораций предполагает использование перфузионного баллона, обеспечивающего небольшую дистальную перфузию, а также применение стентов, покрытых политетрафторэтиленом, которые могут поддерживать перфузию, в дополнение к декомпрессии перикарда путем экстренного перикардиоцентеза.
Приблизительно в 30% случаев перфораций КА при ЧКВ необходимо экстренное кардиохирургическое вмешательство.
Феномен no reflow (снижение антероградного кровотока в отсутствие значимых стенозов) возникает в 2-3% всех ЧКВ, обычно при вмешательствах на дегенерировавших венозных шунтах, а также на фоне ИМ. Феномен no reflow, по-видимому, является следствием дистальной эмболизации атероматозными и тромботическими массами, которые были смещены во время раздувания баллона и имплантации стента. При возникновении этого феномена возможны серьезные ближайшие и отдаленные последствия, в т.ч. увеличение риска ИМ в периоперационном периоде в 5 раз и риска смерти в 3 раза. Хотя возможно применение различных лекарственных средств для коррекции этого феномена, их влияние на частоту последующих нежелательных явлений остается сомнительным.

5. Тромбоз стента. При рутинной дилатации стента с помощью высокого давления и применении двойной антитромбоцитарной терапии после имплантации стента частота тромбозов стентов в течение первого года после вмешательства снизилась до 1%. К тромбозу стента предрасполагает ряд клинических и ангиографических факторов, а также некоторые особенности самого вмешательства. Тромбозу стента также способствуют остаточная диссекция по краям стента, нарушение кровотока в стент или из него, малый диаметр стента (< 3 мм), большая протяженность стента и выполнение вмешательства по причине ИМ. Существенную роль в развитии тромбоза стента также играют несоблюдение пациентом режима двойной антитромбоцитарной терапии, резистентность к аспирину или клопидогрелу и наличие гиперкоагуляции.
Тромбозы стентов по времени возникновения разделяют на острые (< 24 час после имплантации), подострые (1-30 сут), поздние (30 сут — 1 год) и очень поздние (> 1 года). Традиционно к тромбозам стентов относят только те эпизоды, которые сопровождаются ОКС в сочетании с ангиографическими или патологоанатомическими признаками тромбоза в области стента или его краев. Academic Research Consortium предложил новые критерии для диагностики всех возможных вариантов тромбозов стентов в клинических исследованиях, в т.ч. несомненный тромбоз, вероятный тромбоз и возможный тромбоз.
В последних публикациях высказано предположение об увеличении риска (0,2-0,5% в год) очень поздних тромбозов стентов, возникающих через > 1 года после имплантации стента с лекарственным покрытием. Подавление эндотелиализации, которое вызывается мощным антипролиферагивным действием препаратов, выделяемых стентами с лекарственным покрытием, может существенно увеличить период повышенного риска тромбоза стента. Хотя эти события имеют клиническое значение, до настоящего времени не было доказано, что они приводят к существенному увеличению заболеваемости и смертности в отдаленном периоде, что, вероятно, связано со способностью стентов с лекарственным покрытием снижать потребность в повторной реваскуляризации, а также уменьшать число осложнений, обусловленных рестенозом стента.
В связи с продолжающимся изучением долгосрочной безопасности стентов с лекарственным покрытием активно проводят исследования, призванные оценить влияние различных ФР, в частности снижения чувствительности к аспирину и производным тиенопиридина, и связь этих ФР с параметрами стента и особенностями терапии, а также возможность уменьшения степени риска при увеличении продолжительности двойной антитромбоцитарной терапии.
Необходимость выполнения некардиохирургического вмешательства в течение нескольких недель после проведения ЧКВ, что бывает достаточно часто, существенно увеличивает риск тромбоза стента. Изучение клинических исходов у пациентов, которым было выполнено некардиохирургическое вмешательство вскоре после имплантации металлического стента без покрытия, показало, что тромбоз стента возникает с частотой до 8% в течение первых 2 нед после ЧКВ, при этом риск тромбозов снижается до исходного через 8 нед. Такое увеличение риска, по-видимому, является следствием прекращения приема тиенопиридина перед хирургическим вмешательством, а также развития гиперкоагуляции в периоперационном периоде.

б) Отдаленные клинические исходы стентирования коронарных артерий. Развитие ишемических событий в течение первого года после ЧКВ является следствием одного из 3 процессов. Повторное сужение просвета сосуда, требующее повторной реваскуляризации (т.е. реваскуляризации поражения-мишени), возникает у 20-30% больных после БАП вследствие репаративного сужения КА, которое иногда называют «отрицательным ремоделированием». Рестенозы после имплантации стентов встречаются реже (10-20%) и связаны с гиперплазией интимы внутри стента. Еще реже (3-5%) развиваются рестенозы после имплантации стентов с лекарственным покрытием. Эти рестенозы обусловлены локальным разрастанием ткани в стенте или по его краям. Второй причиной рецидива клинических симптомов после ЧКВ служит прогрессирование атеросклероза КА в области, удаленной от той, где проводили пластику.
Летальный исход и ИМ могут произойти из-за внезапного разрыва АБ, расположенной не в той зоне, где проводили пластику.
Эти осложнения могут возникать в разное время. Рестенозы из-за повторного сужения просвета сосуда в месте ЧКВ обычно развиваются в течение первых 6-9 мес после процедуры, тогда как летальный исход и ИМ в результате нестабильности АБ могут произойти в любой момент после ЧКВ (риск их невысок, но постоянен — 1-2% в год). Предикторами высокого риска ОС в позднем периоде являются пожилой возраст, снижение сократительной функции ЛЖ, ХСН, СД, многососудистое поражение, неоперабельное поражение, а также тяжелые сопутствующие заболевания. У больных с однососудистым поражением ожидаемая 10-летняя выживаемость составляет 95%, а у пациентов с многососудистым заболеванием можно достичь 80% выживаемости после ЧКВ.
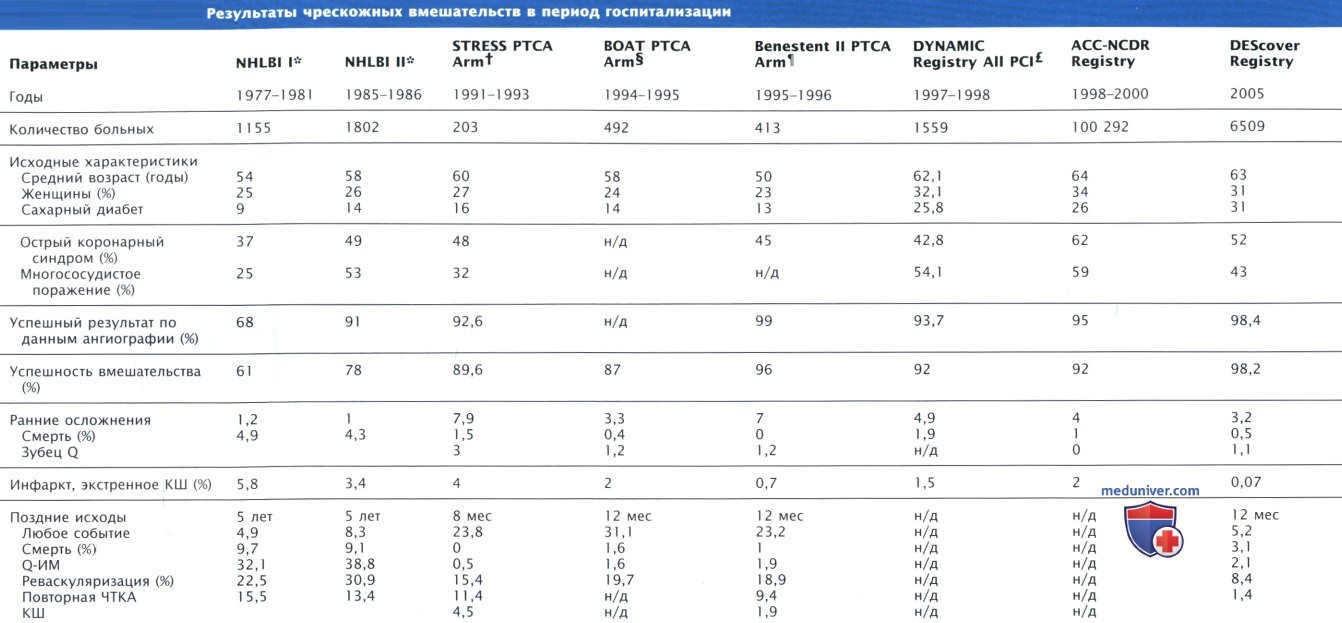
в) Оценка результатов и контроль качества. Операции КШ и ЧКВ являются наиболее изученными процедурами в США. Национальные регистры, такие как NHLBI и ACC-NCDR (American College of Cardiology-National Cardiovascular Data Repository), осуществляют текущую оценку результатов участвующих в регистрах учреждений. Участники таких регистров могут сравнивать собственные данные относительно прогноза с данными других учреждений, оказывающих медицинскую помощь в том же объеме. Эти базы данных обеспечивают медицинские центры всесторонней и детальной информацией, включающей клинические сведения о пациентах, описание характера поражений и использованных устройств. Существующие руководства рекомендуют всем центрам, где проводят ЧКВ, участвовать в проспективных регистрах, осуществляющих оценку качества медицинской помощи и исходов.

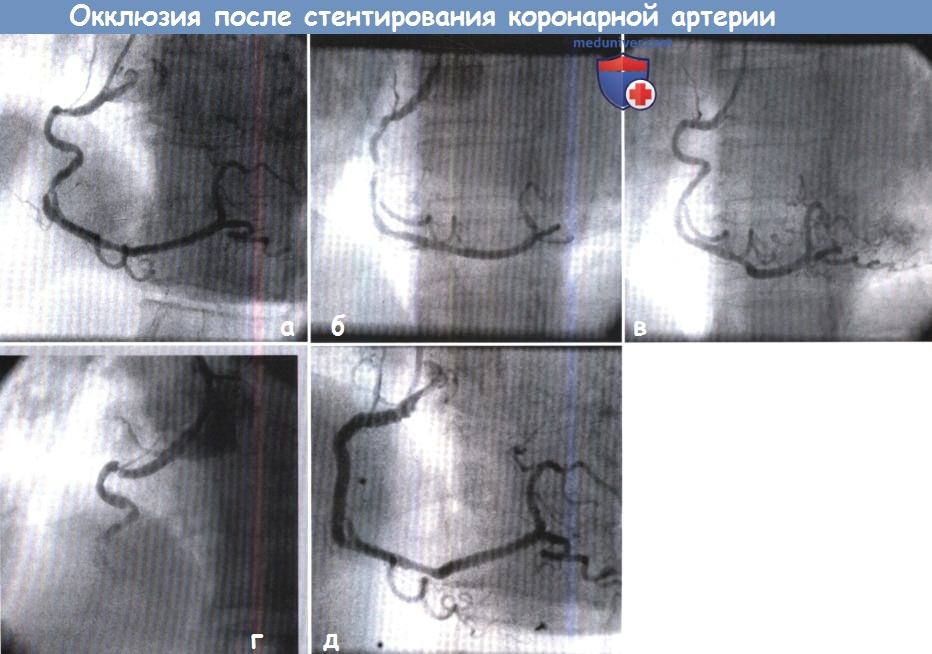
(А) Стеноз в средней трети очень извитой правой коронарной артерии.
(Б) После проведения катетера происходит значимое выпрямление сосуда.
(В) После имплантации стента и удаления проводника виден отличный результат.
(Г) Острая окклюзия развилась вследствие диссекции проводником катетера, что привело к появлению типичной боли в груди и подъему сегмента ST.
(Д) Для лечения тяжелой диссекции коронарной артерии имплантировали стенты, и нормальный кровоток в сосуде восстановился.
При отсутствии возможности имплантации стентов, скорее всего, потребовалась бы экстренная операция коронарного шунтирования.
- Читать "Принципы чрескожной митральной вальвулопластики (МВП) и ее эффективность"
Оглавление темы "Чрескожное коронарное вмешательство (ЧКВ).":- Антикоагулянты после стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Результаты и прогноз стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Принципы чрескожной митральной вальвулопластики (МВП) и ее эффективность
- Принципы чрескожного восстановления митрального клапана и его эффективность
- Принципы чрескожной аортальной вальвулопластики (МВП) и ее эффективность
- Чрескожная замена аортального клапана и ее эффективность
- Показания для чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Вспомогательные технологии чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Ведение пациентов после чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Профилактика и лечение рестеноза после чрескожного коронарного вмешательства по рекомендациям ACC/AHA
- Классификация клиник и врачей чрескожного коронарного вмешательства по рекомендациям ACC/AHA
