Показания для стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
Основной задачей чрескожной или хирургической коронарной реваскуляризации является уменьшение выраженности симптомов и признаков коронарной болезни сердца (КБС). ЧКВ может уменьшить смертность и риск развития ИМ по сравнению с лекарственной терапией у больных с нестабильным течением коронарной болезни сердца (КБС), однако в таких случаях необходима полноценная сопутствующая терапия, направленная на уменьшение выраженности атеросклероза, включающая липидснижающие препараты, контроль АД и прекращение курения.
Напротив, коронарное шунтирование (КШ) в ряде случаев способствуют продлению жизни, в т.ч. у пациентов с поражением ЛГКА, при трехсосудистом поражении и поражении ЛПНА с вовлечением еще 1-2 сосудов независимо от состояния функции ЛЖ.
До проведения процедуры должны быть подробно обсуждены с пациентом и членами его семьи преимущества и риски ЧКВ и КШ, возможные варианты этих вмешательств, а также лекарственной терапии. Объединенный комитет АСС/АНА опубликовал рекомендации по проведению ЧКВ и КШ.
а) Больные с бессимптомным течением заболевания и с нетяжелой стенокардией. Как правило, при бессимптомном течении заболевания или незначительно выраженных проявлениях больному показана лекарственная терапия. Исключение составляют случаи, когда нарушается кровоснабжение достаточно большого участка жизнеспособного миокарда, когда пациент хочет продолжать вести очень активный образ жизни или его работа связана с высоким риском; при этом вероятность успеха вмешательства должна быть высокой, а риск осложнений — низким.
Коронарную реваскуляризацию не следует проводить больным с бессимптомным течением заболевания или при незначительно выраженных проявлениях, если под угрозой находится небольшой участок миокарда, отсутствуют объективные признаки ишемии, а также в тех случаях, когда вероятность успеха процедуры низка, а риск осложнений высок. Несмотря на недавно опубликованные результаты анализа, продемонстрировавшие очень хороший среднесрочный прогноз после имплантации стента с сиролимусом при нетяжелом поражении, нет доказательств, что превентивное ЧКВ у больных с гемодинамически незначимой нестабильной АБ способно предупредить развитие ИМ.
б) Больные с умеренно выраженной и тяжелой стенокардией. Больным со стенокардией напряжения II—IV ФК CCS, особенно при рефрактерности к лекарственной терапии, можно выполнить коронарную реваскуляризацию, если поражение затрагивает умеренную или большую площадь жизнеспособного миокарда по данным неинвазивного обследования.
При наличии рецидивирующей стенокардии у больных, получающих лекарственную терапию, реваскуляризация показана даже в тех случаях, когда есть повышенный риск нежелательных исходов вмешательства. Больным со стенокардией II—IV ФК CCS не следует выполнять коронарную реваскуляризацию, если у них отсутствуют признаки ишемии миокарда по данным неинвазивного обследования, а также до попытки проведения лекарственной терапии, особенно в случаях вовлечения небольшого участка миокарда, поскольку вероятность успеха операции низкая, а риск осложнений — высокий.
в) Больные с нестабильной стенокардией или инфарктом миокарда без подъема сегмента ST. Катетеризация сердца и коронарная реваскуляризация у больных с умеренным и высоким рисками НС или ИМ↑ST могут способствовать улучшению прогноза и уменьшению частоты повторных ИМ. Метаанализ 7 исследований с участием 9212 пациентов выявил, что общее число летальных исходов и ИМ снизилось с 14,4% у больных, которым вмешательство выполняли по специальным показаниям, до 12,2% в группе, где инвазивное вмешательство являлось рутинной процедурой (р = 0,001).
Отмечалось также значительное уменьшение количества ИМ у больных, направляемых на рутинное вмешательство (7,3% vs 9,4% в группе со специальным отбором; р < 0,001), причем этот эффект был более отчетливым у больных с повышенным уровнем сердечных биомаркеров. Хотя частота смертей и ИМ была несколько выше в течение первых 30 сут после рутинного вмешательства, в дальнейшем отмечалось снижение смертей и ИМ (11,0% vs 7,4% в группе рутинного вмешательства; р < 0,001). В конце периода наблюдения было отмечено снижение частоты тяжелой стенокардии на 33% и повторных госпитализаций на 34% после рутинного вмешательства.
В другом рандомизированном исследовании 1200 пациентов с ИМ↓ST получали максимальную лекарственную терапию, включавшую аспирин, эноксапарин в течение 48 час, клопидогрел, липидснижающие препараты и абциксимаб во время ЧКВ и были рандомизированы для проведения инвазивного вмешательства или более консервативного веления (селективной инвазивной процедуры).
Через год наблюдения комбинированная конечная точка (смерть, нефатальный ИМ и повторная госпитализация) была зарегистрирована у 22,7% пациентов, которым выполняли раннее инвазивное вмешательство, и у 21,2% больных, направленных на селективную процедуру (р = 0,33). Хотя число ИМ было значительно больше у пациентов, направленных на раннее инвазивное вмешательство (15% vs 10%, р = 0,005), частота повторных госпитализаций у них оказалась ниже (7,4% vs 10,9%, р = 0,04). Эти данные подчеркивают важность назначения максимально интенсивной лекарственной терапии больным с ОКС перед проведением реваскуляризации.
Существующие рекомендации постулируют необходимость ранней инвазивной стратегии у пациентов с рецидивирующими признаками ишемии на фоне лекарственной терапии, при повышении уровня Тр, появлении депрессии сегмента ST, появлении или нарастании симптомов СН, ухудшении сократительной функции ЛЖ, наличии признаков нестабильности гемодинамики, устойчивой желудочковой тахикардии, а также в случае недавно выполненных ЧКВ и КШ.
г) Больные, у которых отсутствуют показания к реваскуляризации. У больных тяжелой стенокардией, не являющихся кандидатами па проведение стандартной реваскуляризации, возможности лекарственной терапии ограниченны. У таких пациентов обычно присутствует единственная окклюзия проксимального отдела КА, кровоснабжающей большой участок миокарда, или есть указания в анамнезе на одну или несколько операций КШ с развитием стеноза либо окклюзии шунта, плохо поддающихся стандартной процедуре реваскуляризации. Такие больные составляют 4-12% всех пациентов, которым проводят ангиографию; еще большее число больных (20-30%) имеют неполную реваскуляризацию вследствие анатомических особенностей.
У таких пациентов уменьшения выраженности симптомов можно добиться за счет формирования новых кровеносных сосудов в ишемизированной ткани с помощью лазерных технологий (так называемый лечебный ангиогенез). Для улучшения регионарного кровотока у этих больных использовали как хирургические, так и чрескожные методы лечения; выбор подхода зависит от глубины поражения миокарда, характера взаимодействия лазера с тканями, наличия или отсутствия проводника и количества создаваемых каналов.
Ни один из методов лечения пока не доказал свою эффективность, согласно результатам слепых клинических исследований. Проведение наружной контрпульсации может способствовать уменьшению тяжести стенокардии у больных с рефрактерной ишемией, хотя механизм этого феномена при использовании данного метода неизвестен.
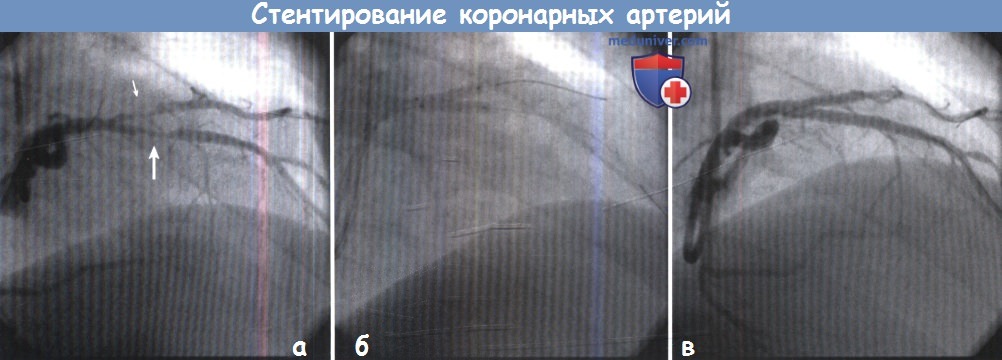
(А) Сложное бифуркационное поражение с вовлечением ЛПНА (большая стрелка) и ее диагональной ветви (маленькая стрелка).
(Б) После расширения обеих ветвей с помощью баллона выполнена одновременная имплантация двух стентов Cypher размером 3 x 18 мм в ЛПНА и диагональную ветвь.
(В) В результате постдилатации обеих артерий с одновременным расправлением стентов удалось достичь очень хорошего ангиографического результата.
- Читать "Факторы риска стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)"
Оглавление темы "Стентирование коронарных артерий (чрескожное коронарное вмешательство, ЧКВ).":- История и варианты чрескожного коронарного вмешательства (ЧКВ)
- Показания для стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Факторы риска стентирования коронарных артерий (чрескожного коронарного вмешательства, ЧКВ)
- Сосудистый доступ при стентировании коронарной артерии (чрескожном коронарном вмешательстве, ЧКВ)
- Что делают при баллонной ангиопластике (БАП)? Возможности
- Что делают при коронарной атерэктомии? Возможности
- Что делают при тромбэктомии? Возможности
- Устройства для профилактики эмболии коронарных артерий после чрескожного коронарного вмешательства (ЧКВ)
- Виды коронарных стентов и их возможности
- Антитромбоцитарные средства при стентировании коронарных артерий (чрескожном коронарном вмешательстве, ЧКВ)
