Влияние надпочечников на печень
а) Недостаточность надпочечников. У пациентов с недостаточностью надпочечников может отмечаться повышение ферментов печени (Kalambokis и Milionis, 2009).
Умеренное повышение уровня трансаминаз, в частности, может происходить у пациентов с болезнью Аддисона и может быть причиной необъяснимой гипертрансаминаземии и повышения уровня ферритина (Rizvi и Kerrick, 2001). Эти проявления могут развиваться в сочетании с полиорганным аутоиммунным заболеванием (например, аутоиммунным полигландулярным синдромом 1-го типа), сопровождающимся аутоиммунным гепатитом (Meloni и соавт., 2012).
У пациентов с циррозом печени относительная недостаточность надпочечников развивается примерно в 49% случаев, и риск особенно высок у пациентов с циррозом в критическом состоянии (например, у пациентов с сепсисом). В этом случае сообщалось о низкой выживаемости и повышенном риске осложнений по сравнению с пациентами без относительной недостаточности надпочечников (Kim и соавт., 2017).
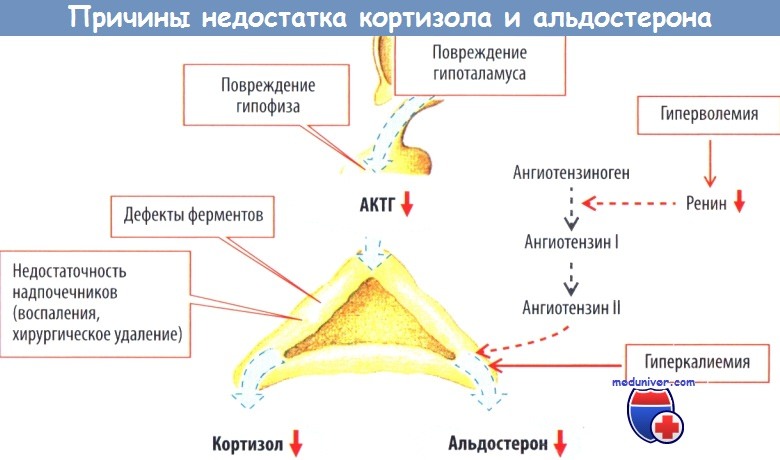
Дисфункция надпочечников (в основном надпочечниковая недостаточность) часто встречается у пациентов со стабильным, декомпенсированным или осложненным циррозом печени вследствие действия множества факторов, включая снижение концентрации холестерина (и снижение синтеза стероидов в надпочечниках, связанное с уменьшением доступности этого важного предшественника), а также повышенный уровень эндотоксина и провоспалительных цитокинов в крови, что приводит к нарушению работы системы гипоталамус—гипофиз—надпочечники (Fede и соавт., 2012).
Относительная недостаточность надпочечников также часто встречается у пациентов с тяжелым алкогольным гепатитом. В этом случае лечение стероидами может снизить показатель краткосрочной смертности (Kumar и соавт., 2019).
б) Гиперфункция надпочечников. Синдром Кушинга включает хронический избыток глюкокортикоидов, состояние, ведущее к висцеральному ожирению, дислипидемии, гипертонии и изменению метаболизма глюкозы. Все эти компоненты также являются типичными элементами метаболического синдрома. Почти все пациенты с синдромом Кушинга страдают ожирением или имеют избыточную массу тела, при этом у них развивается абдоминальное висцеральное ожирение.
Почти две трети пациентов с синдромом Кушинга соответствуют по крайней мере трем критериям метаболического синдрома из-за резистентности к инсулину, вторичной по отношению к влиянию глюкокортикоидов на мышцы, печень и адипоциты. Кроме того, что касается пациентов с метаболическим синдромом, повышенная смертность (в основном из-за сердечно-сосудистых заболеваний) по сравнению с общей популяцией также отмечена у пациентов с синдромом Кушинга (Chanson и Salenave, 2010).
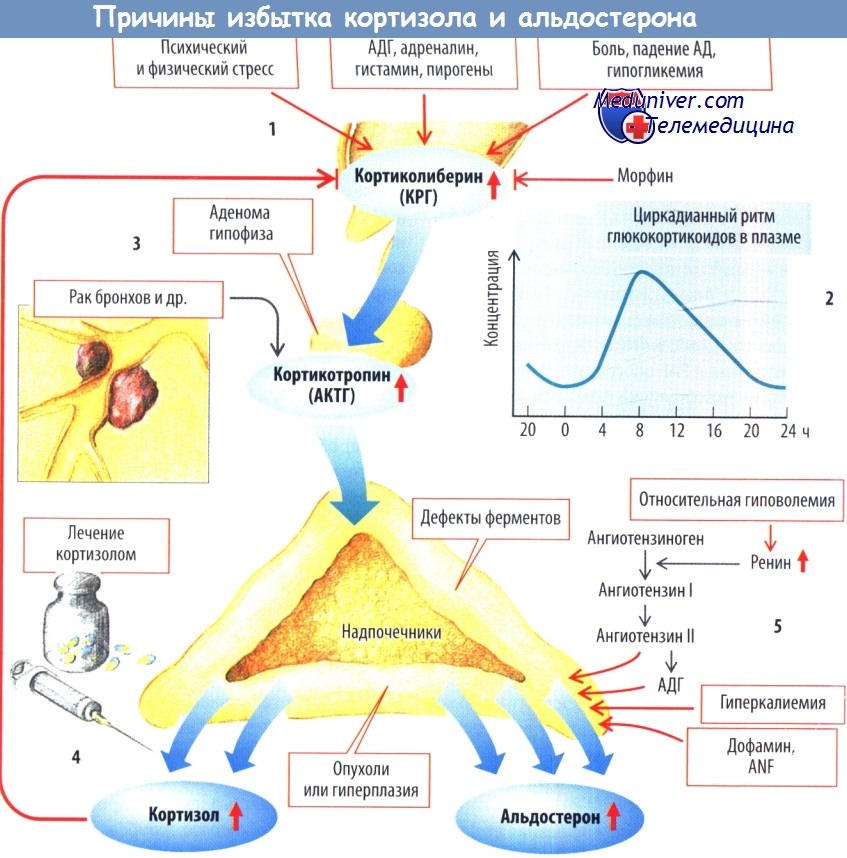
У этих пациентов, в частности, повышение уровня ГКС сопровождается усилением липогенеза и увеличением уровня циркулирующих свободных жирных кислот. Это происходит из-за усиления липолиза, снижения окисления жиров в печени и развития висцерального ожирения, изменения секреции адипокинов и, наконец, увеличения накопления липидов в гепатоцитах (Ferrau и Korbonits, 2018), от стеатоза печени до стеатогепатита, фиброза, цирроза и повышения риска развития гепатоцеллюлярного рака (Woods и соавт., 2015).
Связь между НАЖБП и гиперпродукцией гормонов надпочечников подтверждена в экспериментальных и клинических исследованиях. У пациентов с НАЖБП, в частности, хроническая активация гипоталамо-гипофизарно-надпочечниковой системы приводит к развитию субклинического гиперкортицизма. Кроме того, при НАЖБП были выявлены механизмы, приводящие к изменению гомеостаза кортизола в печени (а именно усиление восстановления кортизола из неактивного кортизона посредством фермента 11β-гидр оксистероиддегидрогеназы типа 1, клиренса кортизола посредством влияния на фермент 5α/5β-редуктазу) (Papanastasiou и соавт., 2017).
в) Гиперальдостеронизм. Продукция глюкозы в печени в значительной степени зависит от экспрессии гена минералокортикоидного рецептора посредством механизмов регулирования синтеза ключевых ферментов, таких как глюкозо-6-фосфатаза (G6Pase), фосфоенолпируваткарбоксикиназа и фруктозо-1,6-бисфосфатаза 1 (Liu и соавт., 2006).
Таким образом, альдостерон способен стимулировать глюконеогенез в печени, а также способствовать адипогенным эффектам и метаболическим изменениям, включая резистентность к инсулину, нарушение метаболизма липидов, изменение гомеостаза глюкозы и развитие жирового гепатоза (Bothou и соавт., 2019).
При исследовании на животных было выдвинуто предположение, что ренин-ангиотензин-альдостероновая система и уровень альдостерона могут играть роль в прогрессировании жирового гепатоза посредством изменения экспрессии в печени трансформирующего фактора роста-β1 и фактора роста эндотелия сосудов, а также способствуя пролиферации звездчатых клеток печени (Noguchi и соавт., 2010; Wada и соавт., 2013). Более того, в изолированных гепатоцитах мышей альдостерон способствует развитию инсулинорезистентности за счет повышенной экспрессии ферментов, участвующих в глюконеогенезе (глюкозо-6-фосфатаза, фруктозо-1,6-бисфосфатаза и фосфоенолпируваткарбоксикиназа) (Yamashita и соавт., 2004).
Кроме того, связанный с инсулином метаболический путь передачи сигналов также может быть результатом нарушения функции рецептора инсулина (т.е. повышенной деградации субстрата рецептора инсулина СИР-1 и СИР-2), как показано на адипоцитах на фоне оксидативного стресса, индуцированного альдостероном (Wada и соавт., 2009).
НАЖБП часто обнаруживается у пациентов с первичным гиперальдостеронизмом, особенно при наличии гипокалиемии (Fallo и соавт., 2010). Данные, полученные у большой когорты афроамериканцев (Джексоновское исследование сердца), демонстрируют положительную связь между уровнем альдостерона и жировым гепатозом у женщин, причем удвоение уровня альдостерона связано с уменьшением плотности на 1,08 единицы Хаунсфилда при компьютерной томографии (ослабление печени) (Kumar и соавт., 2017).
Ренин-ангиотензин-альдостероновая система играет ключевую патогенетическую роль у пациентов с циррозом печени, в основном за счет активации компенсаторных механизмов, уравновешивающих системную и внутреннюю артериальную вазодилатацию. Задержка воды и натрия почками и усиление портального кровотока могут привести к портальной гипертензии. Дополнительные механизмы включают повышение внутрипеченочного сопротивления, что создается под действием ангиотензина 2 на звездчатые клетки печени (повышенная пролиферация и сокращение) с последующей активацией профиброгенных путей (Batallern соавт., 2005).
в) Катехоламины надпочечников. Феохромоцитома — это опухоль, происходящая из мозгового вещества надпочечников (хромаффинных клеток симпатической нервной системы), характеризующаяся избыточной продукцией катехоламинов. Острая печеночная недостаточность может быть необычным проявлением феохромоцитомы (Eun и соавт., 2014), в основном из-за действия на сосуды, обусловленного гиперсекрецией норадреналина (стимуляция рецепторов α-адренорецепторов сосудов), что приводит к повышению сопротивления сосудов печени (как артериол, так и вен), снижению кровотока и нарушению оксигенации печеночной ткани (Greenway и Lautt, 1998).
Хроническое повреждение гепатоцитов (и последующая печеночная недостаточность) может быть следствием длительной и повторяющейся выработки норадреналина, в основном из-за воздействия на микрососудистый кровоток как в печени, так и в других органах (например, селезенке и тонком кишечнике) (Wang и соавт., 2000).
Печеночные, перисинусоидальные, звездчатые клетки участвуют в процессах, ведущих к развитию фиброза печени, и экспрессируют работоспособные адренорецепторы (Sancho-Bru и соавт., 2006). Активированные звездчатые клетки печени человека экспрессируют α- и β-адренорецепторы, которые активируются в печени с циррозом в исходе НАЖБП.
Эти клетки в культуре синтезируют и высвобождают норадреналин и адреналин, необходимые для их роста и выживания, и введение этих гормонов способно индуцировать дозозависимую пролиферацию клеток, опосредованную передачей сигналов через пути р38 MAP, PI3K и МЕК, также увеличивая экспрессию коллагена-1-α-2 через трансформирующий фактор роста-β1 (Sigala и соавт., 2013).
- Читать "Влияние гипофиза на печень"
Редактор: Искандер Милевски. Дата публикации: 14.1.2023
