Острый перикардит - причины, диагностика, лечение
а) Этиология, эпидемиология и патофизиология острого перикардита. В таблице ниже приведен неполный перечень заболеваний, при которых в процесс вовлекается перикард. Острый перикардит диагностируют, когда симптомы и/или признаки воспаления перикарда появляются в течение не более 1-2 нед. Острый перикардит возникает при целом ряде заболеваний (в таблице обозначены звездочкой), но в большинстве случаев перикардит является идиопатическим. Термин «идиопатический» применяют в отношении острого перикардита, если специфическую этиологию не удается установить с помощью рутинных диагностических исследований. Предполагается, что в большинстве случаев острый перикардит имеет вирусную этиологию, но исследования для подтверждения этого обычно не проводят из-за дороговизны, а также незначительного влияния их результатов на лечение.
Частоту заболеваемости острым перикардитом определить сложно, т.к., несомненно, существует множество недиагностированных случаев. При аутопсии частота перикардита составляет 1%. Относительно часто перикардит встречается среди пациентов, находящихся в отделениях неотложной терапии, в 5% случаев наблюдается среди пациентов с неишемической болью в груди и в 1% случаев — у больных с признаками подъема сегмента ST на ЭКГ. Острый перикардит, относимый к идиопатическому, частично зависит от демографических показателей популяции и местного, а также сезонного разнообразия вирусных инфекций. Таким образом, 80-90% случаев поддаются реальной оценке. Этот процент ниже среди пациентов с перикардитом, нуждающихся в госпитализации, и выше среди молодых, ранее здоровых пациентов.
Туберкулез, включенный в таблицу ниже в качестве причины острого перикардита, обычно проявляется менее острыми симптомами. Бактериальный перикардит также может проявляться признаками острого воспаления перикарда, но эти больные, как правило, находятся в тяжелом состоянии, а в клинической картине преобладают другие проявления заболевания, в частности перикардиальный выпот, сепсис и пневмония. Уже упоминалось о перикардите, появляющемся в течение 24-72 час после острого трансмурального ИМ, вызванном локальным воспалением, и позднем перикардите при синдроме Dressier. В связи с применением современных тромболитиков и реваскуляризации миокарда частота перикардита при ИМ снижается. В целом этиологическая структура острого перикардита мало изменилась со временем по сравнению с эпидемиологией экссудативных и констриктивных перикардитов, претерпевшей значительные изменения.
Патофизиология неосложненного острого перикардита достаточно проста: симптомы и признаки обусловлены воспалением перикардиальной ткани. Как будет обсуждаться далее, небольшое количество случаев перикардита являются осложненными. Иногда перикардит сопровождается миокардитом. Сопутствующий миокардит проявляется только высвобождением биомаркеров, таких как КК и TpI. Изредка наблюдается значительная дисфункция миокарда в сочетании с клиническими проявлениями перикардита.
б) Анамнез и дифференциальная диагностика острого перикардита. Острый перикардит почти всегда проявляется болью в груди. В некоторых случаях перикардит диагностируют во время оценки таких симптомов, как одышка или лихорадка, а также случайно при сочетании с некардиальными проявлениями таких системных заболеваний, как ревматоидный артрит или СКВ. Боль при перикардите может быть сильной. Характер боли может варьировать, но часто она бывает острой, колющей и почти всегда имеет черты плевральной. Боль, как правило, не является сжимающей, давящей или гнетущей, не имеет признаков ишемической боли. Перикардиальная боль обычно имеет относительно острое начало, иногда начинается внезапно. В большинстве случаев боль локализуется за грудиной, но также может ощущаться слева, спереди в грудной клетке или в эпигастрии. Возможна иррадиация боли в левую руку. Наиболее характерна иррадиация в верхний край трапециевидной мышцы, что является высокоспецифичным признаком перикардита. Перикардиальная боль почти всегда уменьшается в положении больного сидя с наклоном туловища вперед и усиливается в положении лежа. Сопутствующими симптомами могут быть одышка, кашель и иногда зевота.
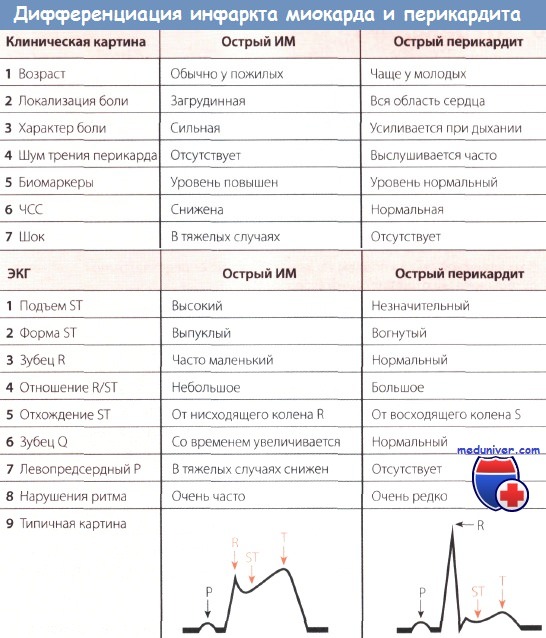
Проявлениям заболевания предшествуют лихорадка и/или симптомы вирусного заболевания. Важно тщательно собрать анамнез для выяснения специфической этиологии заболевания. Наличие в анамнезе опухоли, аутоиммунных болезней, высокой лихорадки, кожной сыпи или потери массы тела должно насторожить врача и направить его усилия на поиск заболевания, которое может вызывать перикардит. Дифференциальная диагностика при боли в груди детально рассмотрена в главах И, 49. Перикардит легко спутать с другими заболеваниями, например с пневмонией, пневмонитом с плевритом (которые могут сопровождаться перикардитом), легочной эмболией, инфарктом легких, реберным хондритом и гастроэзофагеальной рефлюксной болезнью. Острый перикардит обычно легко отличить от ишемии миокарда и ИМ по клиническим проявлениям и другим данным, но иногда, чтобы разрешить спорный вопрос, нужно провести КАГ. Необходимо также иметь в виду и другие заболевания, включая расслоение аорты, заболевания органов брюшной полости, пневмоторакс и herpes zoster, при котором боль предшествует кожным высыпаниям. Наконец, острый перикардит иногда является проявлением клинически бессимптомного (безболевого) острого инфаркта миокарда (ОИМ).
в) Физикальное обследование при остром перикардите. У пациентов с неосложненным острым перикардитом часто возникает чувство дискомфорта и страха, также могут отмечаться субфебрильная температура и синусовая тахикардия. Единственным объективным физикальным признаком является шум трения перикарда, обусловленный соприкосновением висцерального и париетального листков перикарда. Классический шум трения перикарда — легко распознаваемый и патогномоничный признак перикардита. Шум имеет три компонента, соответствующих фазе систолы желудочков, раннему диастолическому наполнению или предсердному сокращению, и по звуку напоминает хруст снега под ногами. Шум трения, как правило, лучше всего слышен у нижнего левого края грудины при наклоне пациента вперед и часто проводится на верхушку сердца.
Шум часто исчезает и появляется вновь в течение коротких периодов времени, поэтому у пациента с подозрением на перикардит без шума полезно часто проводить повторную аускультацию для его обнаружения. Следует иметь в виду, что иногда шум трения перикарда имеет два или даже один компонент. В таких ситуациях шум трения перикарда нужно отличать от шума клапанов. При обследовании пациента с перикардитом для установления специфического этиологического диагноза важно провести соответствующие исследования. Врач должен быть внимателен к данным, указывающим на значительное накопление экссудата в перикарде и наличие сопутствующего миокардита.

г) Лабораторные и инструментальные исследования:
1. Электрокардиография. ЭКГ является наиболее важным исследованием для диагностики острого перикардита. Классическое проявление — диффузный подъем сегмента ST в большинстве отведений. Вектор сегмента ST, как правило, направлен влево, вперед и вниз с подъемом ST во всех отведениях, за исключением aVR и часто V1. Таким образом, термин «диффузный» является не совсем точным. Обычно сегмент ST вогнутостью обращен вверх и имеет сходство с нарушениями при острой трансмуральной ишемии. Однако по ЭКГ нетрудно отличить острый перикардит от трансмуральной ишемии, т.к. при перикардите вовлечено большее количество отведений, а при ишемии более выражена реципрокная депрессия сегмента ST. Тем не менее в некоторых случаях оценить изменения при перикардите сложно, если подъем сегмента ST отмечается в меньшем, чем обычно, количестве отведений. В других ситуациях подъем сегмента ST может напоминать синдром ранней реполяризации, но снова следует подчеркнуть, что при перикардите изменения отмечаются в большем количестве отведений, чем при синдроме ранней реполяризации.
Как и в случае с шумом трения перикарда, данные ЭКГ при перикардите могут изменяться в динамике. При подозрении на перикардит у пациента без шума трения перикарда и без подъема сегмента ST в диагностике может помочь частая регистрация ЭКГ. Для перикардита характерна депрессия сегмента PR. Депрессия этого сегмента может встречаться при остром перикардите без подъема сегмента ST и быть начальным изменением на ЭКГ.
Таким образом, другие изменения на ЭКГ, кроме подъема сегмента ST и депрессии сегмента PR, для пациентов с начальными симптомами острого перикардита нехарактерны. Последующие изменения на ЭКГ весьма вариабельны. В одних случаях ЭКГ возвращается к норме в течение нескольких дней или недель, в других приподнятый сегмент ST опускается к изолинии и ниже с инверсией зубца Т в отведениях с вертикальными комплексами QRS. В отведениях с преобладающим зубцом R более поздние изменения на ЭКГ могут сохраняться в течение нескольких недель или месяцев. Иначе говоря, эти симптомы не имеют существенного значения для выздоровевших пациентов. При позднем поступлении пациентов эти изменения на ЭКГ трудно отличить от симптомов ишемии миокарда.
Изменения на ЭКГ, отличающиеся от указанных ранее, следует тщательно анализировать, т.к. они могут указывать на другие заболевания помимо идиопатического перикардита и наличие осложнений. Например, АВ-блокада может указывать на болезнь Lyme, патологический зубец Q — свидетельствовать о перенесенном ранее безболевом ИМ с перикардиальной болью как первым проявлением ИМ, а низкий вольтаж или электрическая альтернация говорят о наличии большого выпота в перикарде.
2. Гемография. При остром идиопатическом перикардите, как правило, отмечаются повышение уровня лейкоцитов в пределах от 11 х 103 до 13 х 103 в 1 мл3 и небольшой лимфоцитоз. Наличие более высокого лейкоцитоза настораживает в плане другой этиологии перикардита — анемии. СОЭ при идиопатическом остром перикардите должна быть не выше умеренно повышенной. Очень высокие значения СОЭ могут свидетельствовать об аутоиммунном заболевании или туберкулезе.
3. Определение уровней сердечных ферментов и тропонина. Удивительно, но у многих пациентов с диагнозом «острый перикардит» без каких-либо признаков сопутствующего миокардита или ИМ отмечается увеличение КК-МВ и/или ТрI. Это предполагает наличие серьезного сопутствующего заболевания — бессимптомного миокардита. У пациентов с перикардитом и повышенным уровнем биомаркеров миокардиального повреждения почти всегда наблюдается подъем сегмента ST. Другим заболеванием при повышении уровней биомаркеров может быть бессимптомный ИМ, проявившийся последующим перикардитом. Постинфарктный перикардит обычно (но не всегда) возникает после трансмурального ИМ с соответствующими признаками на ЭКГ. Однако у некоторых пациентов отмечается умеренное повышение ТрI без повышения уровня КК. Возможно, это связано с воспалением прилежащего эпикарда, а не с истинным миокардитом.
4. Рентгенография грудной клетки при перикардите. В неосложненных случаях идиопатического острого перикардита рентгенограмма грудной клетки обычно в норме. Изредка наблюдается небольшая инфильтрация легких или плевральный выпот главным образом вследствие вирусной или, возможно, микоплазменной инфекции. Наличие изменений в легочной паренхиме и другие изменения свидетельствуют о возможном другом диагнозе, а не об идиопатическом перикардите. Бактериальный перикардит часто встречается в сочетании с тяжелой пневмонией, а туберкулезный перикардит — с инфильтративными изменениями в легких (или без них). Наличие множественного поражения и увеличение лимфатических узлов позволяют предположить наличие опухоли.
При тяжелом миокардите могут появляться признаки легочного венозного застоя. Небольшой и даже умеренный выпот в перикарде может не изменять силуэт тени сердца, но умеренное расширение тени сердца должно вызывать подозрение на значительное накопление жидкости в перикарде.
5. Эхокардиография при перикардите. У большинства пациентов с идиопатическим острым перикардитом ЭхоКГ в норме. Главной целью этого исследования является исключение бессимптомного выпота. Современных данных о частоте выпота у таких пациентов нет. У большинства пациентов выпот отсутствует, но небольшое количество жидкости — обычная находка, которая не является причиной для беспокойства. Умеренные или большие выпоты для идиопатического острого перикардита нехарактерны и могут свидетельствовать о другом заболевании. ЭхоКГ помогает также определить тяжесть сопутствующего миокардита по наличию дисфункции желудочков и выявить ИМ.

д) Естественное течение и лечение перикардита. Опубликованы рекомендации European Society of Cardiology по диагностике и лечению заболеваний перикарда. Несомненно, они полезны, но в них нет данных рандомизированных клинических исследований (РКИ), посвященных диагностике или лечению заболеваний перикарда. Следует иметь в виду, что количество контролируемых исследований, подтверждающих рекомендации по лечению острого перикардита и других заболеваний, весьма ограниченно.
Первоначально подход должен быть сконцентрирован на поиске этиологического фактора, что влияет на лечение, на обнаружении с помощью ЭхоКГ выпота и других нарушений, а также на облегчении симптомов и назначении соответствующего лечения, если установлена этиология перикардита. Сначала следует изучить лабораторные данные — ЭКГ, гемограмму, рентгенограмму, уровни КК и ТрI и ЭхоКГ. У молодых женщин — при необходимости провести тест на СКВ. В таблице ниже суммированы рекомендации по первоначальной оценке и лечению пациентов с уже установленным диагнозом «острый перикардит» или подозрением на него.
У 70-90% пациентов идиопатический острый перикардит разрешается без лечения и протекает без серьезных осложнений или рецидивов. Если лабораторные исследования подтверждают клинический диагноз, должно быть назначено лечение НПВС. Предпочтительнее применение ибупрофена (в дозе 600-800 мг per os 3 раза в день) из-за его высокой безопасности и отмена препарата в течение 2 нед после прекращения болей. Многие пациенты, организм которых удовлетворительно реагирует на первую или вторую дозу НПВС, а также наиболее полно отвечает на препарат, в дополнительных назначениях не нуждаются. Пациенты с подтвержденным с помощью ЭхоКГ малым количеством жидкости в перикарде и хорошим ответом на НПВС в госпитализации не нуждаются. Пациенты без хорошего первоначального ответа на терапию, имеющие большой выпот или подозрение на иную этиологию заболевания, должны быть госпитализированы для дальнейшего наблюдения, проведения диагностических тестов и необходимого лечения.
Пациентам, организм которых недостаточно хорошо или неадекватно реагирует на НПВС, может понадобиться временное назначение дополнительного курса наркотических анальгетиков, чтобы добиться адекватного ответа на терапию, и/или короткий курс колхицина либо преднизона. Колхицин применяют в насыщающей дозе от 2 до 3 мг per os, а затем по 1 мг/сут в течение 10-14 дней. Преднизон в дозе 60 мг/сут внутрь назначается в течение 2 дней с последующим снижением дозы и отменой в течение 1 нед. Предпочтительнее применять колхицин, т.к. стероиды могут способствовать возникновению рецидивов перикардита. Данная терапия, как правило, дает положительный эффект, а отсутствие эффекта — необычное явление для перикардита. Полагают также, что колхицин может служить альтернативой НПВС для начала лечения.
Осложнениями острого перикардита являются экссудативный перикардит, тампонада и констриктивный перикардит. Количество пациентов с умеренным или большим выпотом точно не известно, но определенно их в сумме меньше, чем 5%. Как подчеркивалось ранее, при увеличении выпота вероятность установить специфическую этиологию будет выше. Лечение экссудативного перикардита будет обсуждено далее. Вероятность развития констриктивного перикардита после острого перикардита точно неизвестна, но она, несомненно, низка. Миокардит, строго говоря, является не осложнением перикардита, а ассоциированным с ним заболеванием.
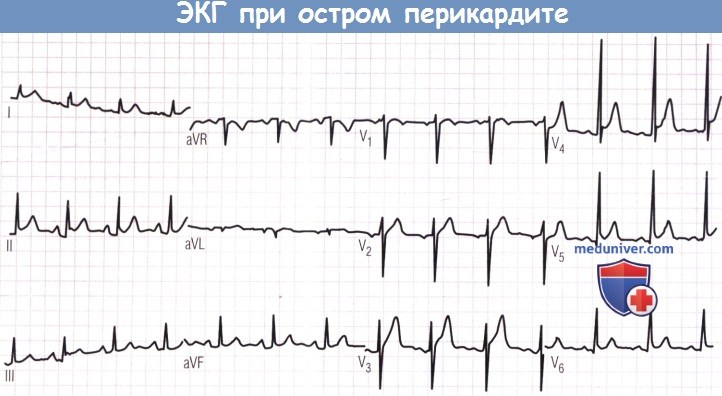
Отмечаются диффузный подъем сегмента ST и депрессия сегмента PR.
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
- Читать "Рецидивирующий и возвратный перикардит - причины, диагностика, лечение"
