Варианты бульбарного паралича. Диагностика бульбарного паралича
Бульбарный паралич является ведущим или даже определяется в изолированном виде при следующих заболеваниях:
1. Острые нарушения мозгового кровообращения в вертебрально-базилярном бассейне. Элементы бульбарного паралича возникают при них преимущественно в начальный период заболевания, чаще на фоне альтернирующих синдромов и при благоприятном течении быстро регрессируют.
2. Полиоэнцефаломиелитическая форма клещевого энцефалита. Является наиболее тяжелой формой заболевания и характеризуется сочетанным поражением мотонейронов шейного утолщения (реже передних рогов грудного отдела) и мотонейронов двигательных ядер IX—XII черепных нервов. Клинически проявляется как бульбарный паралич в сочетании с периферическими проксимальными парезами мышц шеи и рук. Развитие бульбарного паралича возможно не только при острых, но и при прогредиентных формах клещевого энцефалита — в этих случаях он может протекать в виде синдрома бокового амиотрофического склероза.
3. Инфекционные и инфекционно-аллергигеские полирадикулоневриты (полирадикулоневропатии). К развитию бульбарного паралича на высоте инфекционно-токсических проявлений (полиневрит) в первые дни заболевания прежде всего приводит дифтерия, а также сыпной и брюшной тиф, ботулизм, лептоспироз, бруцеллез. Из возможных инфекционно-аллергических полиневропатий с бульбарным параличом следует прежде всего упомянуть дифтерию — полиневропатия в этих случаях развивается после 40-х суток от начала заболевания.
Частота развития бульбарного паралича в этих случаях значительно меньше, нежели в остром периоде дифтерии. Развитие бульбарного паралича в структуре инфекционно-аллергических полиневропатий описано при нейроборрелиозе, коллагенозах (например, при узелковом периартериите), а также при других аутоиммунных заболеваниях.
4. Острая воспалительная демиелинизирующая полирадикулоневропатия Гийена — Барре. В части случаев распространение парезов имеет восходящий характер, захватывая респираторную и бульбарную группы мышц (паралич Ландри). При тяжелом течении процесса паралич Ландри может возникать молниеносно и приводить к расстройству дыхания и бульбарных функций. В этих случаях возможно также развитие двустороннего периферического пареза мимических мышц (diplegia facialis) и двусторонней офтальмоплегии (синдром Миллера — Фишера).
Критерии диагностики острой воспалительной демиелинизирующей полирадикулоневропатии Гийена — Барре:
— предшествующая неспецифическая инфекция за несколько дней или даже недель до появления первых симптомов;
— возможность развития в любом возрасте;
— начало болезни преимущественно с парестезии и болей;
— быстрое и симметричное развитие периферических парезов, начиная с проксимальных отделов;
— быстрое угасание глубоких рефлексов в соответствующих группах мышц;
— на высоте заболевания чувствительные расстройства, как правило, значительно уступают по выраженности двигательным;
— частое вовлечение в патологический процесс черепных нервов (бульбарный паралич, двусторонний периферический парез мимических мышц, двусторонняя офтальмоплегия);
— белково-клеточная диссоциация в спинномозговой жидкости;
— постепенный регресс двигательных нарушений (в течение полугода);
— отсутствие рецидивов.
5. Токсические полиневропатии. Бульбарный паралич может возникать на фоне отравления свинцом, мышьяком, фосфороргани-ческми соединениями (ФОС), некоторыми лекарственными препаратами (например, изониазидами), а также при алкоголизме. Следует иметь в виду, что часть хронических токсических полирадикулоневропатии может протекать в виде синдрома БАС в сочетании с бульбарным синдромом.
6. Сирингобульбомиелия. Развитие бульварного паралича обычно постепенное на фоне клинической картины сирингомиелии, хотя встречаются случаи дебюта заболевания в виде поражения бульбарной группы черепных нервов (сирингобульбия). Возникновение данной формы заболевания связывают с распространением периэпендимального глиоза по каудальным отделам ствола головного мозга, а также с гидродинамическими расстройствами (аномалия Арнольда — Киари, спаечные процессы в оболочках основания мозга, нарастающая гидроцефалия).
На фоне бульбарных расстройств, как правило, наблюдаются диссоциированные расстройства чувствительности в каудальных и средних зонах Зельдера, «заднероговые» боли в области этих зон, вегетативно-трофические расстройства, проявления дизрафического статуса.
7. Аномалии краниовертебрального стыка. К развитию бульбарного паралича могут приводить аномалии Арнольда — Киари и Клиппеля — Фейля.
Аномалия Арнольда — Киари. Первоначально это состояние Киари описал как грыжевое впячивание миндалин мозжечка в каудальном направлении через большое затылочное отверстие в большую цистерну мозга. В дальнейшем Киари предложил классификацию этой аномалии, состоящую из четырех типов. При I типе в большое затылочное отверстие пролабируют только миндалины мозжечка; при II типе пролабируют также червь мозжечка и продолговатый мозг.
Аномалия III типа является вариантом энцефалоцеле, когда все содержимое задней черепной ямки выходит в менингеальный мешок, расположенный в дефекте затылочной кости. При IV типе имеются мозжечковая гипоплазия и каудальное смещение содержимого задней черепной ямки. Наряду с бульбарным параличом типичны следующие клинические проявления: симптомы компрессии шейного отдела спинного мозга, мозжечковая атаксия, пароксизмальная внутричерепная гипертензия.
Характерной является провокация симптомов (боли в шее, затылке, парестезии, онемение половины тела, приступы внезапного падения, обморок) кашлем, чиханием, смехом, натуживанием. Последнее обусловлено тем, что в этих случаях происходит динамическое усиление компрессии цервикомедуллярных структур в момент внезапного повышения внутричерепного давления. Дифференциальную диагностику следует проводить с опухолями, гидроцефалией, рассеянным склерозом, цервикальной миелопатией.
Необходимо также иметь в виду, что I тип аномалии часто сочетается с сирингомиелией.
Аномалия Клиппеля — Фейля представляет собой неполную дифференцировку, уменьшение числа и сращение (синостоз) шейных позвонков. Для клинической картины характерна триада: короткая шея («человек без шеи», «шея лягушки»), низкая граница роста волос на шее, значительное ограничение подвижности головы. Этим симптомам нередко сопутствуют элементы бульбарного паралича и общемозговые симптомы.
Другие краниовертебральные аномалии встречаются в клинической практике реже. К развитию бульбарных расстройств могут приводить синдром Денди — Уокера (аномалия развития крыши IV желудочка и мозжечка, ведущий клинический симптом — гидроцефалия), синдром Нильсена, ряд других аномалий краниовертебрального стыка (базилярная импрессия, платибазия, ассимиляция, аномалии атлантоокципитального сочленения и др.).
8. Субтенториальные опухоли головного мозга. Бульбарный паралич является одним из первых симптомов глиом продолговатого мозга, опухолей в области краниовертебрального стыка, менингиом ската черепа. Общими признаками являются симптомы внутричерепной гипертензии, нарушение витальных функций, развитие дислокационного синдрома.
9. Боковой амиотрофигеский склероз. Бульбарные расстройства при БАС могут развиваться в двух вариантах: бульбарная форма (первые симптомы заболевания) и формы с поздним развитием бульбарных расстройств. Клиническая картина характеризуется сочетанными бульбарно-псевдобульбарными расстройствами: бульбарные — гипотрофия и фасцикуляции на языке; псевдобульбарные — сохранность глоточного и нёбного рефлексов, феномены орального автоматизма, повышение нижнечелюстного рефлекса.
Дифференциальную диагностику следует проводить с синдромом БАС, который может наблюдаться при прогредиентных формах клещевого энцефалита, цервикальной миелопатии, хронических токсических полирадикулоневропатиях, медленных инфекциях. Клиницисту следует учитывать, что развитие бульбарно-псевдобульбарных расстройств при синдроме БАС встречается значительно реже, нежели при идиопатической форме заболевания.
10. Миопатии. Бульбарный паралич характерен лишь для отдельных форм этих заболеваний, преимущественно бульбоспинномозговой амиотрофии Кеннеди и бульбарной амиотрофии Фацио — Лонде.
11. Миастения. Бульбарные расстройства представляют собой следствие миогенных парезов бульбарных мышц, которые принципиально отличаются от периферических и центральных парезов первичным поражением мышц на уровне нервно-мышечного синапса (блокада аутоантителами постсинаптических ацетилхолиновых рецепторов). Возникновение и развитие бульбарных расстройств возможно уже на начальном этапе заболевания (глоточно-лицевая форма), однако чаще они встречаются по мере прогрессирования генерализованной формы; особенно характерны для миастенического криза.
Клинические проявления мышечной слабости характеризуются специфичностью возникновения, нарастания, купирования. Следует учитывать, что при миастенических синдромах бульбарный паралич развивается значительно реже.
Описанные клинико-нозологические формы встречаются наиболее часто, но ими отнюдь не исчерпывается все многообразие причин возникновения бульбарного паралича.
12. Синдром перекрестной гемиплегии. Синдром перекрестной гемиплегии — это перекрестный (в правой руке, левой ноге, или наоборот) паралич или парез. Его возникновение связано с ограниченным очагом, располагающимся латерально на границе продолговатого и спинного мозга в области перекреста пирамидных путей. Волокна пирамидных путей, идущие к шейному и поясничному утолщениям, перекрещиваются на различных уровнях. Чаще на стороне очага отмечается центральный паралич (парез) руки, а на противоположной — центральный паралич (парез) ноги.
- Обратно в раздел "неврология"
Оглавление темы "Неврология":- Дифференциация травм спинного мозга и спинального шока
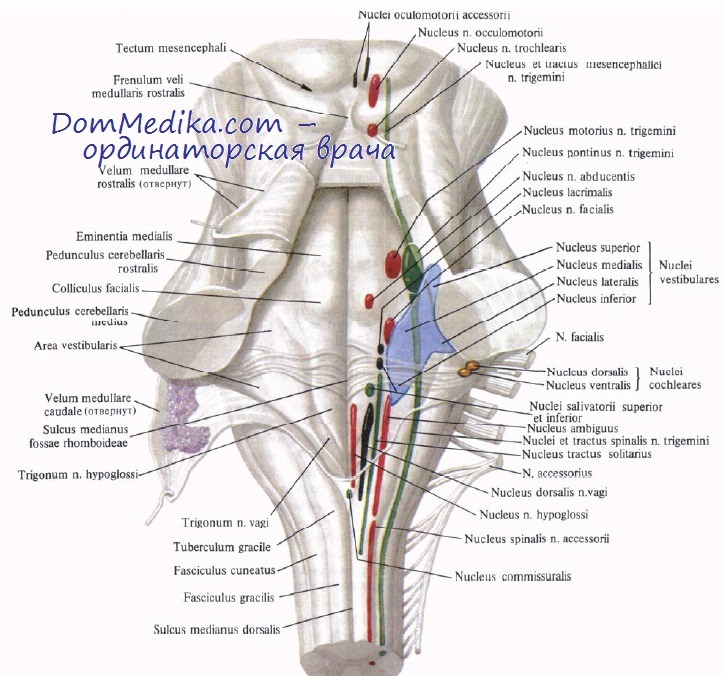
- Анатомия продолговатого мозга. Ядра черепных нервов
- Проводящие пути продолговатого мозга
- Синдромы поражения продолговатого мозга
- Поражения подъязычного нерва. Клиника, диагностика поражения 12 черепного нерва - nervus hypoglossus
- Поражения добавочного нерва. Клиника, диагностика поражения 11 черепного нерва - nervus accesorius
- Поражения блуждающего нерва. Клиника, диагностика поражения 10 черепного нерва - nervus vagus
- Поражения языкоглоточного нерва. Клиника, диагностика поражения 9 черепного нерва - nervus glossopharingeus
- Дифференциальная диагностика бульбарного и псевдобульбарного паралича
- Варианты бульбарного паралича. Диагностика бульбарного паралича
- Детский невролог: когда и зачем стоит обращаться к специалисту
