Анатомия спинного мозга. Признаки поражения
Поражение отдельных структур нервной системы, как правило, не приводит к изолированным двигательным расстройствам вышеописанного характера. Напротив, двигательным нарушениям обычно сопутствуют соматосенсорные расстройства, утрата определенных видов чувствительности, а также вегетативные, когнитивные и/или нейропсихологические нарушения различного характера и выраженности, зависящие от локализации и размера очага.
Так как в спинном мозге двигательные, чувствительные и вегетативные волокна и ядра заключены в тесном пространстве, поражение его влечет за собой широкий спектр неврологических нарушений, которые могут иметь разнообразные сочетания. Тщательное неврологическое обследование позволяет, как правило, достаточно точно определить очаг, однако только при одном условии; врач должен обладать достаточными знаниями анатомии двигательных, чувствительных и вегетативных проводящих путей. Поэтому данный раздел начнем с краткого обзора клинической анатомии.
Отдельные проводящие пути спинного мозга были рассмотрены в предыдущих статьях на сайте.
Основы анатомии спинного мозга. Спинной мозг, как и головной мозг, состоит из серого и белого вещества. Белое вещество представлено волокнами восходящих и нисходящих проводящих путей, серое вещество содержит нейроны различных типов: в передних рогах залегают преимущественно мотонейроны; боковые рога состоят в основном из вегетативных нейронов, а задние рога содержат соматосенсорные нейроны, входящих в состав ряда различных афферентных путей.
Кроме того, в спинном мозге имеется собственный (внутренний) нейрональный аппарат, состоящий из вставочных, ассоциативных и комиссуральных нейронов, отростки которых проходят вниз и вверх в составе собственного пучка.
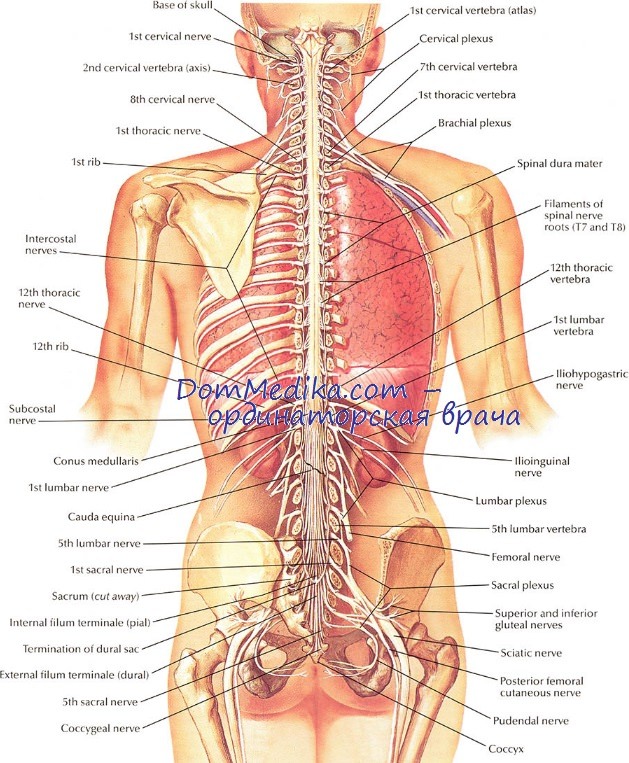
У взрослых спинной мозг короче, чем позвоночник: он начинается на уровне сочленения атланта с черепом, а заканчивается примерно на уровне межпозвонкового диска LI—LII (об этом следует помнить при определении уровня поражения спинного мозга). Сегменты нервной трубки (примитивный спинной мозг) соответствуют позвонкам только до 3-го месяца внутриутробного развития, после чего спинной мозг начинает отставать от позвоночника в росте.
Однако нервные корешки по-прежнему продолжают выходить из позвоночного канала через соответствующие им по номеру межпозвонковые отверстия, поэтому нервные корешки, отходящие от нижних грудных и поясничных сегментов, прежде чем покинуть позвоночный канал через надлежащие межпозвонковые отверстия, преодолевают в субарахноидальном пространстве долгий путь. Книзу спинной мозг истончается и на уровне позвонка LI или LII (редко LIII) заканчивается мозговым конусом (конечный конус).
Ниже этого уровня находятся только волокна нервных корешков — так называемый конский хвост (cauda equina).
Глядя на промежутки между волокнами нервных корешков, расходящихся наподобие веера, можно примерно представить исходное метамерпое строение спинного мозга, однако на самом спинном мозге сегменты уже не различить. В двух местах спинной мозг образует утолщения — шейное и поясничное.
Шейное утолщение содержит сегменты, иннервирующие руки (С4—ThI) и участвующие в шейном сплетении; поясничное утолщение содержит сегменты, иннервирующие ноги (L2—S3) и участвующие в пояснично-крестцовом сплетении.
Поражение спинного мозга порой ограничивается только белым веществом, например, задним канатиком, или только серым веществом, как бывает при остром полиомиелите, однако чаще всего поражаются оба отдела. В следующих статьях типичные синдромы поражения спинного мозга будут объяснены с точки зрения топической диагностики.
Чтобы складывающаяся картина была полнее, в этот раздел мы также поместили синдромы, преимущественно или исключительно обусловленные соматосенсорными расстройствами.
- Читать "Синдромы поражения спинного мозга: патология проводящих путей"
Оглавление темы "Проводящие пути нервной системы":- Корково-спинномозговой (пирамидный) путь: ядра, строение
- Корково-ядерный (корково-бульбарный) путь: ядра, строение
- Экстрапирамидная система: ядра, проводящие пути
- Центральный спастический парез. Почему не двигаются конечности?
- Диагностика уровня поражения при центральном парезе. Клиника, обследование
- Клетки передних рогов спинного мозга: a- u у-мотонейроны
- Периферический отдел двигательной системы: нерв, нервно-мышечный синапс, двигательная единица
- Периферический вялый паралич. Синдромы поражения двигательных единиц
- Анатомия спинного мозга. Признаки поражения
- Синдромы поражения спинного мозга: патология проводящих путей
