Варианты опухолей мозжечка у детей. Течение, прогноз
Опухоли мозжечка по гистологической структуре разделялись в основном на три группы: 1) астроцитомы — 259 больных; 2) медуллобластомы — 103 больных; 3) саркомы — 67 больных. В группу астроцитом мы включили две бидермальные опухоли — олигоастроцитома, эпендимоастроцитома, в группу медуллобластом — две неклассифицированные злокачественные глиомы. Ангиоретикулемы нам не встретились ни разу, ангиоретикулосаркомы были установлены в 5 наблюдениях и включены в группу сарком.
По отношению ко всем опухолям мозжечка астроцитомы составляют 60%, медуллобластомы — 24%, саркомы — 16%.
Соотношение между злокачественными и доброкачественными опухолями в течение 11 лет отличалось удивительным постоянством. В среднем ежегодно в детское отделение НХИ поступало в 2—2,5 раза больше больных с астроцитомами, чем с медуллосаркомами и саркомами. Следует отметить, преобладание за последние несколько лет сарком над медуллобластомами.
Нейроэктодермальные опухоли мозжечка встречаются у детей любого возраста — от 1 года до 16 лет. Опухоль может проявиться в грудном возрасте (Б. Ф. Мельников, С. И. Нерсесянц, И. В. Спиридонов и др.) или быть констатирована на вскрытии у новорожденного. Janisch, Schreiber опухоли мозга у новорожденных и грудных детей при патологоанатомическом исследовании встретили в 0,05% случаев. Наиболее часто болеют дети в возрасте 4 лет.
Медуллобластомы в большинстве случаев исходили из узелка нижнего червя, распространялись в полость IV желудочка и достигали к моменту операции больших размеров. Как правило, опухоль была интимно связана с нижними отделами дна ромбовидной ямки, чаще в области писчего пера. Медуллобластомы широко и диффузно инфильтрировали мозговую ткань, прорастали ножки и ядра мозжечка, дно и стенки IV желудочка.
Все дети с медуллобластомами подверглись операции, на которой было произведено максимальное (разумеется, в пределах возможного) удаление опухоли с восстановлением оттока ликвора из IV желудочка. После операций умерли 23 ребенка (22,3%).
По данным некоторых авторов (В. В. Хохлова и др.), радикальное удаление опухоли нецелесообразно, так как увеличивает послеоперационную летальность. На нашем материале после радикального удаления опухоли из 35 больных умер 1, а после частичного удаления опухоли — 22 из 63. Наши данные совпадают с данными Weickman об исходах оперативного вмешательства при медуллобластомах.
Анализ историй болезни показал, что следует быть осторожным в определении «тотального», или «радикального», удаления опухоли — медуллобластомы мозжечка: в некоторых случаях, когда хирургу представлялось, что опухоль удалена полностью, на вскрытии обнаруживалась большая опухоль и оказывалось, что была удалена лишь небольшая ее часть.
Повторные операции при медуллобластомах были произведены 7 больным. Один из них подвергся операции 3 раза (2 раза производилось удаление опухоли и третий раз — вентрикулоцистерностомия). Из 7 больных, оперированных повторно, 5 умерли непосредственно после операции, 2 выписаны в тяжелом состоянии, без регресса симптомов.
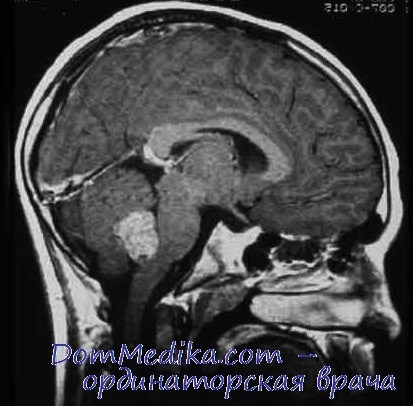
Медуллобластомы широко метастазируют в пределах центральной нервной системы. Из 54 больных, о которых у нас имелись сведения, у 36 наблюдалось метастазирование по субарахноидальным пространствам спинного, реже головного мозга, в отдельных случаях— по стенкам III и боковых желудочков.
Метастазирование происходило в различные сроки после операции — от 1 мес до 3 лет 8 мес, чаще в первые 3 мес. Зависимости частоты метастазирования от объема оперативного вмешательства, на которую указывали Л. Б. Цыпкин и В. В. Хохлова, мы на нашем материале не отметили.
Все больные с медуллобластомами получали после операции лучевую терапию. Методика проведения лучевой терапии и анализ полученных результатов подробно освещены в работах А. М. Локшиной и Т. Г. Мареевой, Т. М. Вихерт, А. М. Локшиной, посвященных специально этому вопросу и основанных на материале детского отделения нейрохирургии.
Наибольший срок наблюдения над больными после субтотального удаления медуллобластомы при хорошем состоянии без застойных явлений на глазном дне (зрение 1,0) и статокинетических расстройств равен 9 годам.
Саркомы мозжечка широко инфильтрировали мозговую ткань. Узловые формы встречались редко. Опухоли в основном располагались по средней линии мозжечка, выбухали в полость IV желудочка, но в отличие от медуллобластом лишь в единичных случаях были спаяны с дном IV желудочка.
Во всех наблюдениях (67) произведено оперативное вмешательство с последующей лучевой терапией: 19 больным — выделение опухолевого узла и удаление его в пределах видимой здоровой ткани, 41 — максимальное удаление опухоли в пределах возможного, 7 больным, находившимся в тяжелом состоянии, с кахексией и подозрением на метастазирование, — декомпрессивная трепанация и биопсия опухоли.
Послеоперационная смертность при саркомах мозжечка составила 11,9% (8 человек). Из них у 5 детей на вскрытии обнаружены множественные саркоматозные узлы в области задней черепной ямки и спинного мозга, у 3 — неоперабельные опухоли, прорастающие ствол мозга.
У 31 больного из 43, о которых удалось получить катамнестические сведения, произошло метастазирование по оболочкам спинного мозга, базальной поверхности и желудочкам головного мозга. Метастазирование происходило. в сроки от 1 мес до 2 лет 3 мес. В отличие от медуллобластом при саркомах мозжечка мы встретились с поражением внутренних органов (2 больных). Так, у ребенка 10 лет была произведена операция по поводу лимфосаркомы слепой кишки, через 1 год — частичное удаление саркомы червя мозжечка и IV желудочка. Через 1 мес после операции ребенок умер.
На вскрытии установлены метастазирование опухоли по оболочкам спинного мозга и опухолевые узлы в области большой цистерны мозга, нижнего червя и IV желудочка. У ребенка 4 лет, находившегося в тяжелом состоянии, была произведена декомпрессивная трепанация задней черепной ямки без вскрытия твердой мозговой оболочки по поводу подозрения на опухоль, мозжечка. Через 3 дня больной умер. На вскрытии — огромная опухоль (ганглионевробластома? саркома?) базальных отделов правого полушария головного мозга и большой опухолевый узел, исходящий из стенки правого желудочка сердца.
При гистологическом исследовании мышцы сердца обнаружена саркома.
Наибольшие сроки наблюдения над 2 больными после удаления саркомы мозжечка при хорошем состоянии, нормальном, глазном дне и отсутствии неврологических симптомов равны 10 и 13 годам.
Повторные операции произведены 3 больным, у 2 улучшения состояния не наступило, об 1 больном сведений нет.
Астроцитомы мозжечка резко отличались от описанных выше злокачественных опухолей тем, что в основном имели узловую форму и экспансивный рост. Эти опухоли, как правило, не инфильтрировали широко мозговую ткань, а резко уплощали, растягивали и деформировали кору, белое вещество и ядра мозжечка. В большинстве случаев астроцитомы занимали червь и медиальные отделы одного или обоих полушарий мозжечка и только в 63 из 259 наблюдений врастали в полость IV желудочка. У всех больных (259) независимо от возраста производили одномоментное удаление опухоли. После операции умерли 16 человек (послеоперационная смертность 6,1 %).
В 64 наблюдениях было произведено повторное оперативное вмешательство вследствие продолженного роста опухоли. При этом 7 больных подвергались операции 4—5 раз. У этих больных опухоль либо прорастала верхние отделы мозжечка и распространялась супратенториально, либо прорастала ствол мозга. Послеоперационная летальность при повторных операциях составила 7,8%. Мы привели суммарные данные о послеоперационной летальности по различным группам опухолей мозжечка за 11 лет. Анализ летальности по годам показывает значительное снижение ее за последнее пятилетие, подобно тому, как это выясняется из сопоставления данных, опубликованных в мировой литературе после 1954 г.
Послеоперационная летальность при астроцитомах мозжечка по Holub составляет 30,6%, по Grant — 20%, по Gol, McKissok — 17%, по Kunz, Vladyka, Sourak — 7,5%, no Koos, Miller — 5%, no Obrador, Blazques —19%. По нашим данным, смертность при астроцитомах после первичных и повторных операций за последнее пятилетие составила 5,4%.
Fulchiero с соавт. нейроэктодермальные опухоли мозжечка у детей, исключая медуллобластомы, делит на доброкачественные, при которых тотальное удаление опухоли производилось в 80% случаев, и злокачественные — с тотальным удалением опухоли в 27% случаев. Winter с соавт. отмечает чрезвычайный рост хирургической активности и радикализм при удалении нейроэктодермальных опухолей, не врастающих в полость IV желудочка.
- Читать "Клиника астроцитомы мозжечка у детей. Проявления"
Оглавление темы "Опухоли мозжечка у детей":- Опухоли мозжечка у детей. Эпидемиология
- Клиника опухоли мозжечка у ребенка. Признаки
- Диагностика опухоли мозжечка у детей. Методы исследования
- Варианты опухолей мозжечка у детей. Течение, прогноз
- Клиника астроцитомы мозжечка у детей. Проявления
- Эпилептические приступы при астроцитомах мозжечка у детей. Судороги
- Вынужденное положение головы при астроцитоме мозжечка у детей. Причины
- Локализация астроцитомы мозжечка у детей. Локальные симптомы
- Мышечный тонус при астроцитоме мозжечка у детей. ЭЭГ при опухоли мозжечка
- Клиника медуллобластом мозжечка у детей. Проявления
