Клиника гемобилии. Признаки гемобилии
Гемобилия очень трудный в диагностическом плане вид желудочно-кишечного кровотечения, клиническая картина которого имеет поливалентную форму. Это связано с манифестацией клинических проявлений основного заболевания, по отношению к которому гемобилия вторична.
Интервал между травмой печени и билиарным кровотечением в среднем составляет 4 нед и может пройти от нескольких часов до нескольких мес и даже лет.
Как любое кровотечение, гемобилия имеет общие и местные признаки, а клиническая картина будет соответствовать острой постгемаррогической или хронической анемии неясного генеза.
Наиболее ранними признаками гемобилии являются тахикардия, мелена, головокружение, нарастающая анемия, гипотония, желтушная бледность кожных покровов. Может пальпироваться напряженный, увеличенный в размерах ЖП как результат накопления крови в ВЖП и нарушения желчеоттока.
К характерным проявлениям гемобилии относится рвота со сгустками крови в виде длинных узких полосок как результат формирования тромбов в просвете желчных протоков. При этом эпизоды геморрагии могут возникать с недельными перерывами как результат лизиса или отхождения тромбов из билиарного тракта.
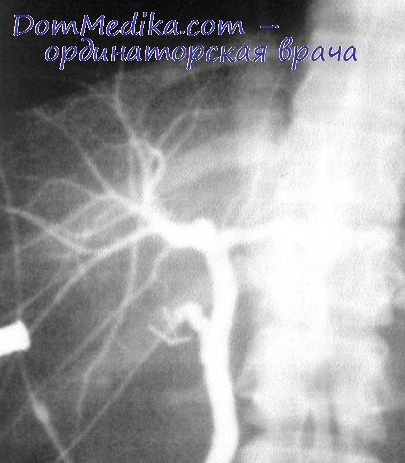
А при внутрипеченочном разрыве печени можно наблюдать уменьшение ее размеров после эпизодов кровотечения. При интенсивном и длительном кровотечении клиническая картина будет определяться объемом, скоростью кровопотери и степенью геморрагического шока.
Следует помнить, что симптоматическая картина включает проявления основного заболевания и динамику его развития. Например, прорыв нококковой кисты в билиарный тракт будет сопровождаться развитием шока, а бластоматозный процесс печени может привести к портальной гипертензии и кровотечению из варикозно расширенных вен пищевода.
При травмах гемобилия может сочетаться с внутренним кровотечением в правую плевральную или в брюшную полости. В этом случае будут отмечаться одышка, притупление перкуторного звука над зоной скопления крови, симптомы раздражения брюшины, асимметрия экскурсии грудной клетки и отставание правой ее половины. Более того, всегда необходимо помнить о возможном повреждении других внутренних органов, что приведет к смешанной причине шока.
Однако самостоятельно гемобилия крайне редко является причиной острой постгеморрагической анемии и шока.
Клиническим признаком гемобилии является желтуха. Малый диаметр и длина желчных протоков способствуют быстрому образованию кровяных сгустков, которые обтурируют просвет протоков, и возникает МЖ. Как правило, желтуха носит транзиторный характер, так как высокая фибринолитическая активность желчи обусловливает лизис тромба и освобождение просвета билиарного тракта. Этим объясняется периодичность симптомов при гемобилии, что является частой причиной диагностических ошибок. Рост давления в билиарном тракте может приводить к развитию напряженной внутрипеченочнои гематомы с разрывом ткани печени и возможному внутреннему кровотечению по типу двухфазного разрыва селезенки.
- Читать "Диагностика гемобилии. Осложнения гемобилии"
Оглавление темы "Атрезия желчных путей. Гемобилия и глистные инвазии":1. Патологическая анатомия атрезии желчных протоков. Морфология атрезии желчных протоков
2. Классификация атрезии желчных протоков. Формы атрезии желчных протоков
3. Клиника атрезии желчных протоков. Диагностика атрезии желчных протоков
4. Осложнения атрезии желчных протоков. Гемобилия
5. Аррозии кровеносных сосудов желчных путей. Морфология гемобилии
6. Классификация гемобилии. Формы и виды гемобилии
7. Клиника гемобилии. Признаки гемобилии
8. Диагностика гемобилии. Осложнения гемобилии
9. Описторхоз. Эпидемиология описторхоза
10. Клиника описторхоза печени. Симптомы описторхоза желчных путей
