Схема тактики нераспознанный трудный дыхательный путь с возможностью вентиляции - кратко
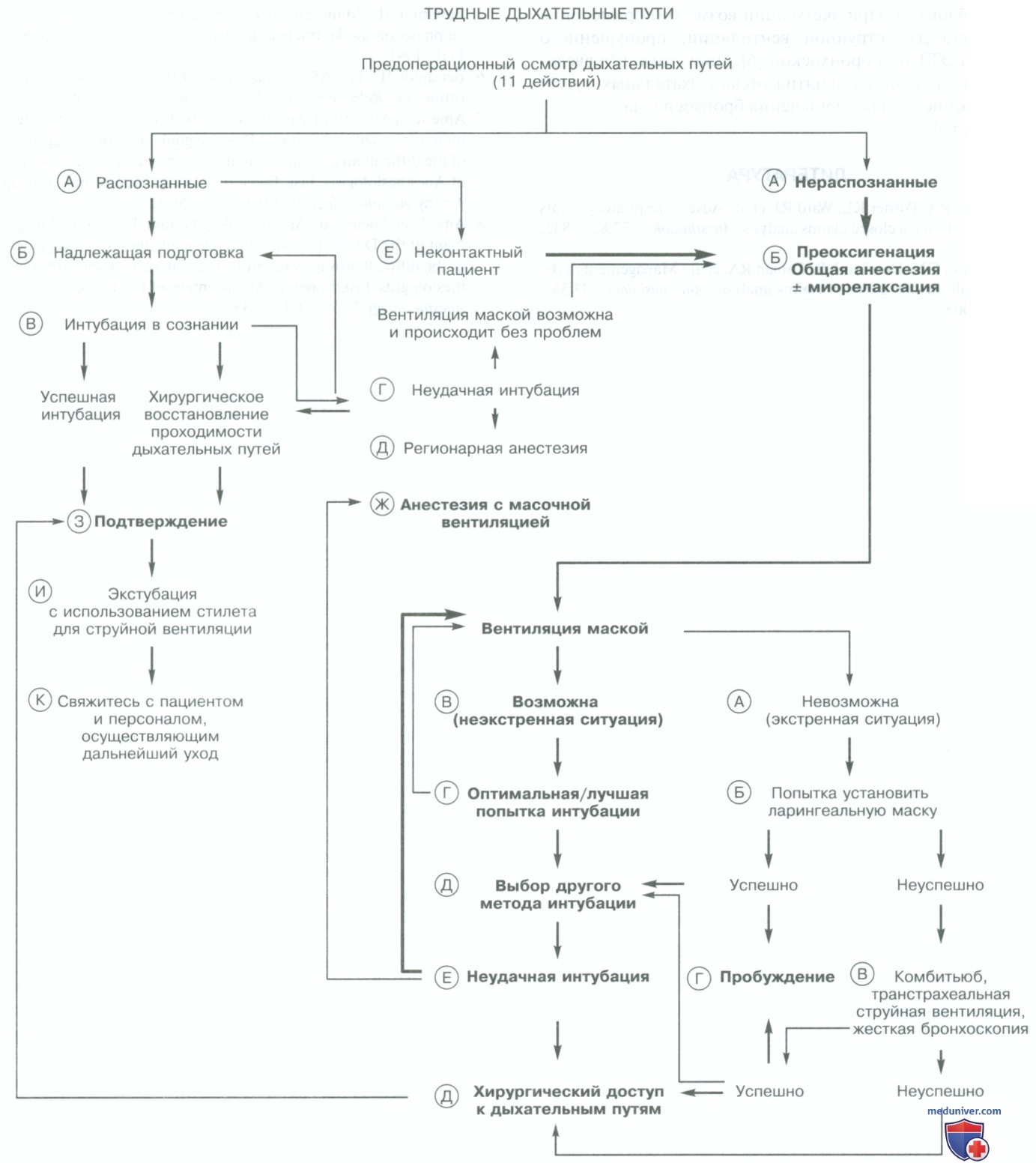
В данной статье на сайте описана выделенная часть схемы.
A. По данным ASA 1990 г. 30% смертей по причине анестезии связаны с поддержанием проходимости трудных дыхательных путей. Современные данные говорят о том, что современные практические рекомендации ASA могут улучшить безопасность пациента.
При подозрении на наличие трудностей при вентиляции маской или интубации трахеи необходимо подумать о вызове дополнительной медицинской, хирургической или технической помощи, попробовать восстановить спонтанную вентиляцию или разбудить пациента.
Б. Всегда перед индукцией в анестезию проводите преоксигенацию пациента, если это в принципе возможно. В этой главе обсуждаются пациенты, как правило, находящиеся под действием миорелаксантов. Восстановление после нейромышечной блокады обсуждается в отдельной статье на сайте - просим пользоваться формой поиска выше.
B. Успешная масочная вентиляция позволяет отнести клинический случай трудных дыхательных путей к некритическому по рекомендациям ASA. Проведение масочной вентиляции двумя специалистами позволяют добиться лучших результатов в прилегании маски, выведении челюсти, подаче дыхательного объема. При работе одним анестезиологом, врач левой рукой выводит челюсть и прижимает маску, а правой рукой вентилирует мешком.
При наличии обученного помощника анестезиолог выводит челюсть и прижимает маску обеими руками, а помощник вентилирует мешком. Для улучшения проходимости дыхательных путей используют носовые или ротовые воздуховоды.
Г. Оптимальная попытка ларингоскопии проводится специалистом, имеющим соответствующий опыт (минимум 2 года), при отсутствии значимого тонуса мышц языка. Наилучшее положение для этого — «положение принюхивания». Это положение (легкое сгибание шеи к груди, разгибание головы по отношению к шее в атланто-окципитальном сочленении) позволяет выстроить по одной оси полость рта, глотки и гортани.
У тучных пациентов перед индукцией может потребоваться приподнимание лопаток и плеч, затылка и головы. Прием «выведение гортани» (правой рукой надавить на щитовидный хрящ в дорсальном направлении) может значительно улучшить видимость при ларингоскопии. При необходимости смена типа клинка должна проводиться однократно, т. к. с каждой новой попыткой интубации возрастает риск травмы дыхательных путей, отека, кровотечения и усиления секреции, и последующее проведение фиброоптической бронхоскопии может быть затруднительно или невозможно.
Д. Другие варианты интубации трахеи включают (но не ограничиваются этими методами) фиброоптическую бронхоскопию, ларингеальную маску (ЛМ) в качестве канала для интубации, оротрахеальную и назотрахеальную интубацию вслепую, ретроградные техники, применение светящегося проводника, бронхоскопию жестким бронхоскопом, использование чрескожного дилатационного доступа. Осуществляйте вентиляцию маской между попытками интубации (см. жирную стрелку на рис. 1).
Как подчеркнуто в отдельной статье на сайте, один из членов команды должен обеспечивать пациента кислородом, между попытками интубации необходимо вентилировать маской (см. жирную стрелку на рис. 1). При невозможной вентиляции и интубации по рекомендациям ASA необходимо перейти к экстренным мероприятиям алгоритма трудных дыхательных путей.

Е. Когда повторные попытки эндотрахеальной интубации (как описано в п. Г и Д) остаются безуспешными, но вентиляция маской все еще возможна, необходимо прекратить попытки интубации и либо (1) разбудить пациента, перенести операцию на более поздний срок и далее действовать по алгоритму «выявленные трудные дыхательные пути», либо (2) провести анестезию с использованием вентиляции маской или (3) выполнить хирургическое восстановление проходимости дыхательных путей (например, крикотиротомия или трахеотомия).
Ж. Хирургическое вмешательство в условиях анестезии с вентиляцией маской возможно лишь у пациентов с низким риском развития аспирации.
З. Если один из вариантов интубации завершился удачно, необходимо убедиться в правильном положении эндотрахеальной трубки (ЭТТ). Традиционными надежными признаками интубации трахеи являются наблюдение за прохождением эндотрахеальной трубки через голосовые связки (иногда возможно) и визуализация хрящей трахеи с помощью фибробронхоскопа через эндотрахеальную трубку (иногда возможно).
Новые рекомендации ASA указывают на возможность применения капнографии или регистрации уровня выдыхаемого CO2 при наличии портативного капнометра. Имеются и другие тесты: пищеводные датчики, самораздувающиеся манжеты, подтверждающие интубацию трахеи. Применение данных тестов сокращают число неблагоприятных последствий. Необходимо помнить также и о клинических признаках: движение грудной клетки на вдохе и выдохе, запотевание ЭТТ на вдохе, наличие симметричных дыхательных шумов при аускультации; пальпации манжеты ЭТТ в яремной ямке.
И. Экстубация осуществляется только после полного восстановления сознания пациента, восстановления адекватного спонтанного дыхания, рефлексов с дыхательных путей и полного разрешения нервно-мышечной блокады. При экстубации возможно применение стилета для струйной вентиляции, пропущенного через ЭТТ или бронхоскоп. Допустимо в/в введение стероидов для снятия отека дыхательных путей, бета2-агонистов для уменьшения бронхоспазма.
Видео первичная специализированная аккредитация по анестезиологии-реаниматологии - обеспечение проходимости дыхательных путей (интубация трахеи)
- Читать далее "Схема тактики нераспознанный трудный дыхательный путь без возможности вентиляции, интубации - кратко"
Редактор: Искандер Милевски. Дата публикации: 9.12.2022
- Схема интубации трахеи - кратко
- Схема тактики распознанный трудный дыхательный путь - кратко
- Схема тактики нераспознанный трудный дыхательный путь с возможностью вентиляции - кратко
- Схема тактики нераспознанный трудный дыхательный путь без возможности вентиляции, интубации - кратко
- Схема мониторинга во время анестезии - кратко
