Факторы риска заболеваний периферических артерий (ЗПА)
Хорошо известные модифицируемые факторы риска (ФР) развития коронарного атеросклероза также способствуют атеросклерозу периферического кровеносного русла. Курение, сахарный диабет, дислипидемия и АГ повышают риск ЗПА. Данные, полученные в нескольких наблюдательных исследованиях (Edinburgh Artery Study, Framingham Heart Study, Cardiovascular Health Study), указывают на 2-3-кратное увеличение риска развития ЗПА среди курящих лиц. 84-90% пациентов с ПХ курят или курили ранее. Прогрессирование заболевания до критической ишемии конечности и ее потери чаще наблюдается у пациентов, которые продолжают курить, по сравнению с прекратившими курение.
Курение может увеличить риск развития заболеваний периферических артерий (ЗПА) даже больше, чем риск ИБС. Курение на момент осмотра коррелирует с наличием ЗПА у мужчин и женщин в зависимости от количества сигарет в день, отказ от курения снижает риск ЗПА. Пациенты с СД часто страдают распространенным и тяжелым ЗПА и имеют большую склонность к кальцификации артерий. Вовлечение в процесс бедренной и подколенной артерий встречается так же часто, как и у пациентов без СД, но дистальные поражения с вовлечением большеберцовой и малоберцовой артерий встречаются чаще. Риск развития ЗПА у больных СД увеличивается в 2-4 раза.
Среди пациентов с заболеваниями периферических артерий (ЗПА) у больных СД ампутации происходят чаще, чем у больных без СД.
Нарушения липидного обмена также связаны с повышением частоты заболеваний периферических артерий (ЗПА). В некоторых исследованиях повышение уровня ОХС или ХС ЛНП повышает риск развития ЗПА и ПХ. Отношение шансов развития ПХ в Framingham Heart Study составило 1,2 на каждые 40 мг/дл повышения ОХС. Однако анализ на основе множественной модели логистической регрессии (курение, АД, уровень глюкозы и ожирение) когорты пациентов, участвовавших в протоколе Lipid Research Clinic, не выявил связь между ХС ЛНП и ЗПА. Гипертриглицеридемия является независимым предиктором ЗПА.
В некоторых эпидемиологических исследованиях обнаружена связь между АГ и заболеваний периферических артерий (ЗПА). Риск развития заболеваний периферических артерий (ЗПА) и ПХ прогрессивно увеличивается при сочетании факторов. В исследовании Framingham Heart Study вероятность заболевания ПХ у 70-летнего мужчины с единственным ФР курением составил 2,5% за 4 года (у некурящего 0,8%). У 70-летнего курящего мужчины с повышенным АД, ГХС и СД риск увеличивается до 24% за тот же период. Аналогичные наблюдения относятся и к женщинам.
Современные взгляды на атерогенез подчеркивают роль воспаления в качестве связующего звена между факторами риска (ФР), формированием и утяжелением поражений. Серьезные доказательства подтверждают концепцию, что патофизиология ЗПА ассоциирована с воспалением, как и в коронарном русле. Классические исследования связывают высокий уровень фибриногена не только с риском коронарных событий, но и с развитием ЗПА.
Современные исследования показывают, что корректировка уровня пускового фактора острой фазы воспалительной реакции ИЛ-6 или таких маркеров воспаления, как С-реактивный белок, устраняет риск ЗПА, связанного с фибриногеном. Таким образом, повышенный уровень фибриногена при ЗПА может быть ассоциирован с воспалительной реакцией в такой же степени или даже больше, чем с его прокоагулянтным эффектом. Имеются серьезные доказательства, что лейкоциты являются основными клетками, опосредующими воспалительный ответ при ЗПА.
Уровни растворимых форм молекул адгезии лейкоцитов коррелируют с развитием и выраженностью заболеваний периферических артерий (ЗПА), а также с риском осложнений. Уровни СРВ и моноцитов в периферической крови независимо ассоциированы с ЗПА в соответствии с ролью врожденного иммунитета и хронического воспаления в патогенезе заболевания. Воспалительная реакция обеспечивает связь между многими ФР развития атеросклероза и патофизиологическими процессами в стенке артерий, ведущими к ЗПА. Проводимые в настоящее время исследования определят, следует ли добавить уровни биомаркеров воспаления к традиционным ФР при оценке восприимчивости пациента к ЗПА.
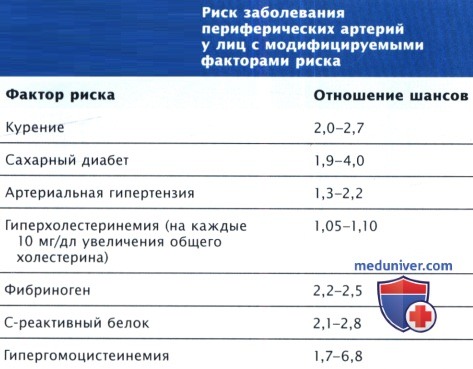
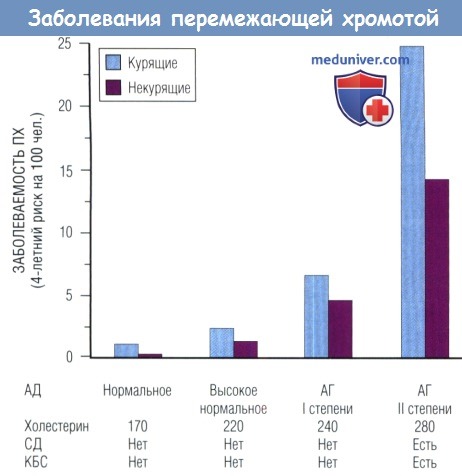
по данным исследования Framingham Heart Study, увеличивается под влиянием факторов риска.
АГ — артериальная гипертензия; АД — артериальное давление; КБС — коронарная болезнь сердца; СД — сахарный диабет.
- Читать "Механизмы развития заболеваний периферических артерий (ЗПА)"
Оглавление темы "Заболевания периферических артерий (ЗПА).":